超微血管成像在痛风患者滑膜血管检测中的应用
李喜艳,李林泽,张 涛
(1.承德医学院研究生学院,河北 承德 067000;2.保定市第一中心医院西院超声科,河北 保定 071000)
痛风(gout)是单钠尿酸盐沉积引发的组织损伤和炎症性反应,是由嘌呤代谢紊乱,尿酸盐晶体排泄障碍而导致的全身性疾病[1]。痛风患病率为1%~4%,发病率为0.1%~0.3%,是全世界成人中最常见的炎症性关节炎[2]。尿酸盐晶体沉积于关节,会引起不同程度的滑膜增生。目前普遍认为,多普勒超声检测到肌肉骨骼软组织内的血流就表明存在局部活动性炎症[3]。处于非急性发作期的痛风患者,如增生滑膜内检出血流信号,说明仍存在活动性炎症,可能引起疾病进展。因此,及时、准确判断滑膜的血流情况有助于评判痛风炎症活动度,为患者抗炎治疗提供依据。超微血管成像(superb microvascular imaging,SMI)作为一项创新的多普勒技术,旨在通过一种新的自适应算法来改善血流,特别是慢速血流信号的可视化,该算法在保持非常高的帧速率的同时,显著地去除了杂波,能够检测出流速相对较低且管径>0.1 mm的血管[4,5]。本研究主要探索SMI 在非急性发作期痛风患者增生滑膜中血管的检出能力,评估SMI 对轻度关节炎的检测价值,为患者病情的监测、抗炎治疗的选择及治疗效果的评估提供影像学证据。
1 资料与方法
1.1 一般资料 选取2021 年11 月-2022 年9 月就诊于保定市第一中心医院门诊及住院的痛风患者43例为研究对象,均为男性,年龄22~68 岁,平均年龄(38.44±11.20)岁。纳入标准:①所有患者均符合2015 年美国风湿病学会/欧洲抗风湿病联盟(American College of Rheumatology/European League Against Rheumatism,ACR/EULAR)痛风分类标准;②患者超声检查时均处于非急性发作期。排除标准:①依从性差;②伴有如类风湿性关节病、骨关节炎等其他关节病;③局部软组织肿胀、破损或合并其他炎症感染。本研究经我院医学伦理委员会批准,所有研究对象均签署知情同意书。
1.2 仪器与方法
1.2.1 超声检查 采用Toshiba Aplio 500 彩色多普勒超声诊断仪,使用频率为5~12 MHz 的线阵探头,选用机器预设的肌骨条件,血流情况采用低量程血流条件,彩色增益调至能检出微小血管且不出现背景噪声信号。
1.2.2 检查方法 先用B 型超声观察包括骨皮质、关节腔及相邻软组织在内的关节情况,随后应用PDI及SMI 观察增厚滑膜血流情况,过程中确保2 次取样框覆盖位置相同,采集患者二维灰阶超声图像、PDI 及SMI 血流信息,再在血流信号显示良好的切面应用频谱多普勒(PW)检测滑膜血管的动脉血管阻力指数(RI),取样容积取1 mm,声束与血流夹角<60°,重复测量3 次取平均值。在PDI 和SMI 检查过程中,注意将探头轻轻地放置在皮肤表面,防止压迫微小血管而影响检查结果。
1.2.3 评估标准 使用Szkudlarek 四级半定量评分系统对滑膜血流进行评估[6],标准如下:0 级为滑膜内未见明显血流信号;1 级为滑膜内可见少许点状血流信号;2 级为滑膜内血流信号较1 级多,但未超过增厚滑膜的一半;3 级为滑膜内可见树枝状或网状血流信号,血流信号超过增厚滑膜的一半。滑膜增生程度半定量评分系统也分为4 级:0 级为无滑膜增厚,正常;1 级为小关节增厚的滑膜充填关节周围之间的夹角,2 mm<大关节滑膜厚度<5 mm,也认为是正常的;2 级为小关节增厚的滑膜超过关节周围骨顶连线,5 mm<大关节滑膜厚度<9 mm;3 级为小关节增厚的滑膜超过关节周围骨顶连线,并延伸至少一个骨干,大关节滑膜厚度>11 mm。
1.3 统计学分析 应用SPSS 26.0 统计学软件处理数据,符合正态分布的计量资料以()表示,采用单因素方差分析;不符合正态分布的计量资料以M(P25,P75)表示,采用秩和检验;计数资料以(n,%)表示,采用Fisher 精确概率法;RI 与血流分级之间的相关性分析采用Spearman 秩相关进行分析。P<0.05 为差异有统计学意义。
2 结果
2.1 不同SMI 血流分级患者的一般资料及实验室指标比较 43 例患者共有56 个滑膜增厚关节,不同SMI 血流分级患者的年龄、BMI、尿酸水平、ESR 及CRP 比较,差异均无统计学意义(P>0.05),见表1。
表1 不同SMI 血流分级患者的一般资料及实验室指标比较[,M(P25,P75)]

表1 不同SMI 血流分级患者的一般资料及实验室指标比较[,M(P25,P75)]
2.2 PDI、SMI 及B 型超声对滑膜炎症改变的检出率比较 56 个滑膜增厚的关节中,PDI 检测到血流信号的关节有33 个,检出率为58.93%;SMI 检测到血流信号的关节有47 个,检出率为83.93%(图1);B型超声检出34 个关节存2 级、3 级滑膜增生,检出率为60.71%。SMI 对关节滑膜炎症改变的检出率高于PDI 和B 型超声,差异有统计学意义(P<0.05);而PDI 和B 型超声检测滑膜改变比较,差异无统计学意义(P>0.05)。SMI、PDI 以及B 型超声对滑膜改变的整体评分见表2。

表2 SMI 和PDI 检测的滑膜血流分级以及B 型超声检测的滑膜增生分级(n)

图1 SMI 检测的滑膜血流信号
2.3 SMI 与PDI 对滑膜血流分级比较 PDI 显示,滑膜血流分级为0 级、1 级、2 级、3 级的关节分别为23 个、17 个、11 个、5 个;SMI 显示滑膜血流分级为0 级、1 级、2 级、3 级的关节别为9 个、25 个、15 个、7 个。其中,PDI 评分0 级但SMI 提示1 级14 例,PDI 评分1 级但SMI 提示2 级6 例,PDI 评分2 级但SMI 提示3 级2 例(图2),两种检测方法达到中等一致性(Kappa=0.465,P=0.000);另外,SMI能提高滑膜血流分级,较PDI 能检测到更多的低速血流信号,可以更敏感地反应炎症活动性。
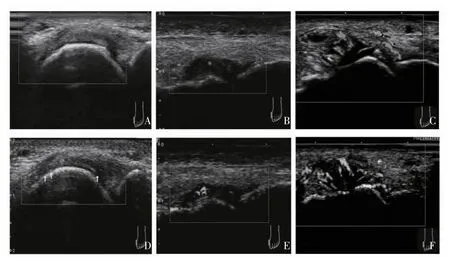
图2 PDI 与SMI 的血流分级比较
2.4 SMI 滑膜血流分级与RI 的相关性 Spearman 秩相关分析显示,SMI 滑膜血流分级与RI 呈负相关(r=-0.520,P=0.000),即随着滑膜血流分级增加,RI逐渐减低,见图3、表3。
表3 不同滑膜血流分级的RI 值()

表3 不同滑膜血流分级的RI 值()
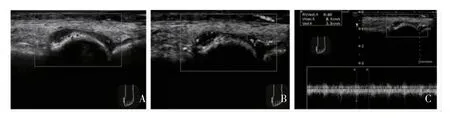
图3 第一跖趾关节的滑膜血流和阻力指数
3 讨论
本研究旨在使用SMI 来评估痛风患者的滑膜血管。本研究发现,SMI 对滑膜低速血流和微小血管有较好的检出能力,在检测滑膜血流信号方面优于PDI。SMI 作为一种创新技术,它能够在不使用造影剂的情况下对微小血管进行成像,并且具有简便易行、可重复性等优点,有可能成为疾病活动性的标志,并与实验室检查结果和超声技术相结合,提高对痛风性关节炎诊断的准确性。
目前,除了肌肉骨骼系统,SMI 还被应用于斑块新生血管的检测、甲状腺和乳腺等领域。据报道[7,8],SMI 对颈动脉斑块内新生血管的评价与超声造影(CEUS)有较好的一致性。SMI 还可以检测乳腺恶性肿物潜在的微血管,为乳腺肿物的良恶性鉴别提供参考依据[9-11],此外,有研究证实[12-14],SMI 在鉴别甲状腺结节良恶性方面和CEUS 有类似的诊断效能。在痛风性关节炎中使用SMI 的原理在于病理研究证实滑膜过度血管化和滑膜炎的发生为滑膜细胞增生、滑膜血管扩张和新血管生成的结果[15-17]。
有报道认为[18],B 型超声和PDI 是确认滑膜炎存在和提高2010 年美国风湿病学会/欧洲风湿病联盟类风湿分类标准准确性的有效工具。B 型超声可以直接显示滑膜形态并量化滑膜肥大,但不一定能区分炎症组织和纤维组织;PDI 能够实时检测滑膜血管异常,与活动性滑膜炎高度相关,但在显示微小血管和低速血流方面受到限制[19]。两种方法都是检查关节和关节周围组织的标准方法,但都存在局限性。因此,开发一种较PDI 更为准确的检测滑膜血流的成像方式对痛风患者具有重要意义。
陆蓓蕾等[20]研究显示,SMI 较PDI 能检测到更多的血流信号,但该研究没有结合B 型超声。本研究将基础的B 型超声与PDI 和SMI 进行了比较。结果显示,SMI 对滑膜改变的检出率高于PDI 和B 型超声;另外,在部分滑膜增生1 级的关节中,PDI 没有检测到血流信号,而SMI 检测到了血流信号,这说明SMI 较B 型超声和PDI 在检测轻度滑膜改变方面敏感性更高。本研究结果显示,PDI 评分0 级但SMI 提示1 级有14 例,PDI 评分1 级但SMI 提示2级有6 例,PDI 评分2 级但SMI 提示3 级有2 例,这说明SMI 较PDI 足够敏感,可以及时检测到痛风患者滑膜新生的血管,在检测滑膜炎症活动性方面优于PDI。值得注意的是,有14 个关节使用PDI 没有检测到血流信号,而在SMI 模式下检测到了滑膜血流,这说明SMI 能检查出一部分PDI 没有检测到但确实存在滑膜炎症的患者,特别是早期痛风患者。SMI 弥补了PDI 在区分微小滑膜血管和低速血流方面的不足。
SMI 可以显示增生滑膜内的血流信号,炎症活动性越强,血流信号越丰富,滑膜血流分级越高。在SMI基础上使用PW 可定量分析滑膜内动脉RI。本研究中,SMI 滑膜血流分级与RI 呈负相关(r=-0.520,P=0.000),即随着滑膜血流分级增加,RI 逐渐减低,这可能与患者炎症活动度相关,炎症活动时,痛风关节滑膜血管增生扩张,血流丰富,RI 呈下降趋势。林增坤等[21]的研究也得到类似结果,该研究还发现类风湿性关节炎患者经过有效治疗后,滑膜血流信号减少,RI 逐渐增高。这说明滑膜血流分级与RI 可以评估痛风患者炎症活动性。血流越丰富,滑膜血流分级越高,RI 越低,炎症活动性越强。因此,可以认为滑膜血流阻力指数是痛风性关节炎病情判断及治疗监控的重要依据,可以作为日常工作中标准检测方式之外的有效补充。
本研究的局限性:①研究为单中心研究,样本量较小,需要大量长期随访进一步研究SMI 的临床实用性和适用性;②未与超声造影对比,可能存在偏差,有待进一步深入研究证实;③急性发作期的痛风患者被排除在本研究之外,SMI 在疾病活动度较高的个体中的作用也不容忽视。
综上所述,SMI 能显示微小血管和低速血流,较B 型超声和PDI 更敏感的评价痛风患者的滑膜病变,且对轻度关节炎有较好的检出能力;另外,SMI血流分级与RI 呈负相关,其能够为患者的病情监测、抗炎治疗的选择及治疗效果的评估提供影像学证据。

