腹腔镜下修补术治疗胃十二指肠溃疡穿孔的疗效及对患者疼痛的影响
万玉峰
(佳木斯市中心医院普外一科,黑龙江 佳木斯 154003)
随着生活水平提高,饮食结构发生变化,胃十二指肠溃疡(stomach peptic ulcer)发生率不断上升[1]。如果临床不及时治疗胃十二指肠溃疡,容易发生穿孔,威胁患者的生命安全[2]。目前,手术是治疗胃十二指肠溃疡的主要方式,其中开腹穿孔修补术是常规术式[3]。但以往研究显示[4],传统开腹术式对患者创伤大,术后恢复慢,且并发总发生风险增加。随着微创手术的发展,腹腔镜下修补术在临床治疗胃十二指肠溃疡穿孔中得到应用,并且取得了一定的疗效。但是关于腹腔镜下修补术对胃功能恢复、并发症预防方面的研究存在争议,具体的应用有效性、安全性还需要临床不断探究[5]。为此,本研究结合2021 年5 月-2022 年5 月在我院诊治的66 例胃十二指肠溃疡穿孔患者,观察腹腔镜下修补术治疗胃十二指肠溃疡穿孔的疗效及疼痛的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2021 年5 月-2022 年5 月在佳木斯市中心医院诊治的66 例胃十二指肠溃疡穿孔患者为研究对象,采用随机数字表法分为对照组和观察组,各组33 例。对照组男18 例,女15 例;年龄28~62 岁,平均年龄(55.12±3.28)岁。观察组男16例,女17 例;年龄25~60 岁,平均年龄(55.50±2.80)岁。两组年龄、性别比较,差异无统计学意义(P>0.05),具有可比性。本研究经过医院伦理委员会批准,患者自愿参加并签署知情同意书。
1.2 纳入和排除标准 纳入标准:①均符合胃十二指肠溃疡穿孔诊断标准[6];②均符合临床手术指征[7];③均无凝血功能障碍[8];④随访资料均完善。排除标准:①合并重要脏器疾病者;②合并手术禁忌证[9];③合并腹部手术史。
1.3 方法
1.3.1 对照组 采用常规开腹手术治疗:指导患者取仰卧位,采用全身麻醉,麻醉成功后于右上腹直肌行做10 cm 的切口,常规逐层分离组织,吸除腹腔积液,充分暴露穿孔位置,进行冲孔局部消毒后,采用4 号丝线进行全层缝补3 针,并缝补浆肌层。取片活检后,使用大网膜进行局部修复,手术完成后吸干渗液和脓液,生理盐水冲洗腹腔,常规置管,最后关闭腹腔。
1.3.2 观察组 采用腹腔镜下修补术治疗:麻醉、体位同对照组,于肚脐位置做10 mm 宽弧形切口,建立人工CO2气腹,并插入套管,置入腹腔镜,在直视下依次将10 mm、5 mm 的套管置入左右两侧碎骨中线肋缘以下2 cm 位置,然后通过腹腔镜进行探查,同样使用吸引器将腹腔渗液、脓液等清除,并对穿孔活体组织进行活检。然后采用持针器送入雪橇形针,结合穿孔大小沿胃部做纵向缝合,对于较小穿孔可直接进行全层缝合3 针,最后使用大网膜固定。采用生理盐水冲洗腹腔、盆腔、膈下等,然后常规置管、排放CO2,撤掉套管,缝合切口。
1.4 观察指标 比较两组临床疗效、手术指标(手术时间、术中出血量、胃肠功能恢复时间、下床活动时间)、疼痛(VAS)评分、胃功能指标[胃动素(MTL)、胃泌素(GAS)]及并发症(感染、腹腔脓肿、粘连性肠梗阻)发生率。
1.4.1 临床疗效[10]显效:胃镜显示溃疡完全愈合,且无胃肠道症状和不良反应;有效:溃疡部分愈合,伴有轻度溃疡症状和胃肠道不适;无效:以上指标均未达到,甚至有加剧趋势。总有效率=(显效+有效)/总例数×100%。
1.4.2 VAS 评分[11,12]依据疼痛程度分为无痛、轻度、中度以及重度,依次记为0、1~3、4~6、7~10 分,评分越高表明疼痛度越大。
1.5 统计学方法 采用统计软件包SPSS 21.0 版本对本研究的数据进行统计学处理,符合正态分布的计量资料采用(±s)表示,组间比较采用t检验;计数资料采用[n(%)]表示,组间比较采用χ2检验;P<0.05 表示差异有统计学意义。
2 结果
2.1 两组临床疗效比较 观察组总有效率高于对照组(P<0.05),见表1。

表1 两组临床疗效比较[n(%)]
2.2 两组手术指标比较 观察组手术时间、术中出血量、胃肠功能恢复时间、下床活动时间均小于对照组(P<0.05),见表2。
表2 两组手术指标比较(±s)

表2 两组手术指标比较(±s)
2.3 两组疼痛评分比较 术后2 h,两组疼痛评分比较,差异无统计学意义(P>0.05);术后8、24 h,观察组疼痛评分均低于对照组(P<0.05),见表3。
表3 两组疼痛评分比较(±s,分)

表3 两组疼痛评分比较(±s,分)
2.4 两组胃功能指标比较 术后3 d,两组MTL、GAS水平均高于术前,且观察组高于对照组(P<0.05),见表4。
表4 两组胃功能指标比较(±s,ng/L)

表4 两组胃功能指标比较(±s,ng/L)
注:与同组术前比较,*P<0.05
2.5 两组并发症发生率比较 观察组并发症发生率低于对照组(P<0.05),见表5。
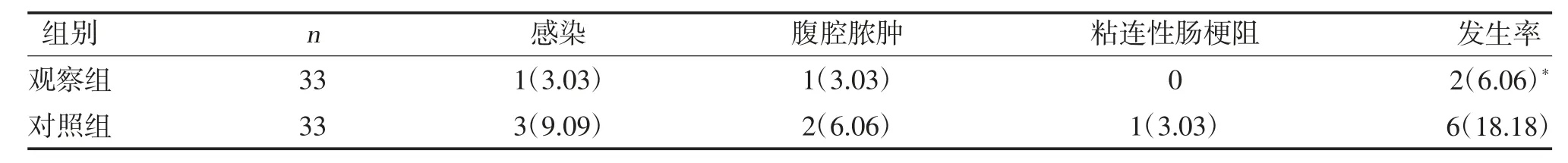
表5 两组并发症发生率比较[n(%)]
3 讨论
随着现代医学的发展,传统医学理念发生转变,微创成为当前治疗疾病的重要原则[13]。目前,临床关于胃十二指肠溃疡穿孔的发病机制尚未完全明确,认为可能与胃十二指肠功能受损有关[14]。因此,临床在修补胃十二指肠溃疡穿孔的同时,应重视对胃功能的影响。腹腔镜下修补术治疗胃十二指肠溃疡穿孔在微创理念下发展起来,具有创伤小、恢复快等优点,患者易耐受,具有良好的依从性[15]。虽然该术属于微创手术,但是仍然会对患者造成创伤,与传统术式之间的优劣势仍存在争议[16]。
本研究结果显示,观察组临床总有效率高于对照组(P<0.05),与周军等[17]的报道相似,提示采用腹腔镜下修补术治疗胃十二指肠溃疡穿孔效果理想,具有较高的临床疗效。腹腔镜建立气腹可扩大手术空间,同时腹腔镜的应用利于对腹腔的全面探查,可最大化清除隐蔽积液[18]。同时清晰的术野可准确定位穿孔位置,利于更精确的修补,从而可进一步促进提升手术效果。同时研究显示,观察组手术时间、术中出血量、胃肠功能恢复时间、下床活动时间均小于对照组(P<0.05),表明腹腔镜下修补术可缩短手术,减少术中出血量,加快患者术后恢复。分析原因,腹腔镜修补术术野清晰,利于手术快速、准确进行,可缩短手术时间。同时手术切口小,可降低对患者的创伤,避免机械系操作损伤,从而可降低术中出血量,为术后快速恢复提供有利条件[19]。术后2 h,观察组疼痛评分与对照组接近(P>0.05),术后8、24 h,观察组疼痛评分均低于对照组(P<0.05),说明胃十二指肠溃疡穿孔患者采用见腹腔镜下修补术治疗可减轻患者的疼痛,预防疼痛不良应激反应,促进患者术后恢复。主要在于腹腔镜手术切口小,整个手术操作过程中可通过腹腔镜观察,减小了对组织器官的刺激、牵拉和挤压,从而可减轻术后疼痛[20]。术后3 d,两组MTL、GAS 水平均高于术前,且观察组高于对照组(P<0.05),提示腹腔镜术后患者胃功能恢复效果更佳,可能是由于该术操作创伤小,对胃肠影响较小。或是患者术后可早期下床活动,从而促进体液循环,预防电解质紊乱,最终利于胃肠功能的快速恢复。此外,观察组并发症发生率低于对照组(P<0.05),表明腹腔镜修补术的并发症发生率低,具有相对更优的应用安全性。原因为腹腔镜操作损伤小,并且使腹腔保持一个相对封闭的状态,对机体内组织和脏器刺激更小,且可避免手套、纱布等与肠管接触,从而有效降低了感染、腹腔脓肿以及肠梗阻的发生。
综上所述,腹腔镜下修补术治疗胃十二指肠溃疡穿孔可提高治疗效果,降低患者疼痛及并发症发生率,提高胃功能恢复指标,缩短手术和术后恢复时间,术中出血量少,安全性良好。

