NLR、PLR、MHR与颈动脉粥样硬化的关系研究*
张 京,朱 虹,吴钦钦,凃 乾
1.江汉大学医学部,湖北武汉 430056;2.湖北省武汉市中心医院全科医学科,湖北武汉 430014
动脉粥样硬化(AS)是缺血性卒中的重要病理基础,而颈动脉是AS最常累及的部位,当颈动脉粥样硬化(CAS)进展至颈动脉严重狭窄甚至闭塞、斑块脱落堵塞颅内血管时,会直接引起缺血性卒中。临床上出现脑缺血症状才来就诊的患者往往错过了治疗的最佳时机,甚至会导致不可逆转的后遗症。因此,寻找简单经济的检验指标用于早期诊断显得尤为重要。
基础研究发现,当机体发生AS时,超敏C反应蛋白、白细胞介素-6、白细胞介素-1β、肿瘤坏死因子、血清淀粉样蛋白等传统的炎症指标水平显著升高[1],但因其检测费用较高、影响因素较多,未能在基层医院广泛开展。外周血炎症指标,如中性粒细胞与淋巴细胞比值(NLR)、血小板与淋巴细胞比值(PLR),以及与血脂代谢指标组合的单核细胞与高密度脂蛋白胆固醇比值(MHR)也能全面地反映机体的炎症水平,已被证实与缺血性卒中患者发生CAS密切相关[2-4]。而在临床工作中,医师更重视缺血性卒中的一级预防,旨在发病前对CAS这一危险因素进行干预与控制。因此,本研究选取高血压、2型糖尿病、高脂血症等常见慢性病患者,探索NLR、PLR、MHR与其发生CAS的相关性,以期为患者早期诊断提供新的临床参考指标,在早期识别卒中高危人群,减轻卒中带来的疾病负担。
1 资料与方法
1.1一般资料 本研究采用回顾性研究方法,连续选取2020年12月至2021年12月于武汉市中心医院进行颈动脉彩超检查的604例住院患者,按照彩超检查结果分为CAS组与非CAS组。纳入标准:(1)包含高血压、2型糖尿病、高脂血症任意一种诊断;(2)年龄40~70岁;(3)临床资料完整。排除标准:1型糖尿病、糖尿病急性并发症、继发性高血压、冠状动脉粥样硬化性心脏病、缺血性卒中、感染性疾病、免疫系统疾病、血液系统疾病、严重肝肾功能不全患者,近1周服用过抗血小板聚集药、抗菌药物、免疫抑制剂、避孕药、激素类药物者,近6个月内有外伤或外科手术史者,妊娠期或哺乳期女性。本研究经武汉市中心医院医学伦理委员会审查通过(伦理批号:WHZXKYL2022-075)。
1.2方法
1.2.1临床资料收集 收集患者入院时的临床资料,包括年龄、性别、既往史(高血压、2型糖尿病、高脂血症等疾病史、手术史、用药史)、吸烟史、实验室检查结果。中年定义为年龄≥40岁且<60岁,老年定义为年龄≥60岁。吸烟定义为每天吸烟1支以上,连续或累计吸烟时长超过6个月。实验室检查指标标本为患者禁食8~10 h后次日清晨采集的静脉血。采用Sysmex XN-10分析仪检测血常规相关参数,包括白细胞计数(WBC)、中性粒细胞计数(NE)、淋巴细胞计数(LY)、单核细胞计数(MO)、血小板计数(PLT)。使用Olympus AU5421分析仪检测甘油三酯(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、血清尿酸(UA)、血清肌酐(SCr)和空腹血糖(FPG)水平。NLR、PLR、MHR由以下公式计算:NLR=NE/LY;PLR=PLT/LY;MHR=MO/HDL-C。
1.2.2颈动脉彩超评估 颈动脉彩超由本院超声科具有副主任医师职称以上的医师进行评估,使用飞利浦IU-22型彩色多普勒超声诊断仪(L9-3 MHz线阵探头,探头频率5~10 MHz)对研究对象双侧颈动脉进行扫描。于受检者颈动脉分叉近端后壁约1.5 cm处测量颈动脉内膜-中膜厚度(cIMT),检测3次取平均值为最终结果。CAS为颈动脉内膜局限性增厚(1.0 mm≤cIMT<1.5 mm);CAS斑块为cIMT≥1.5 mm,或大于周围正常cIMT至少0.5 mm,或局限性内膜增厚大于周围正常cIMT的50%,且有凸向管腔的局部结构变化。CAS组包括CAS与CAS斑块患者;非CAS组为cIMT正常(cIMT<1.0 mm)且无CAS斑块患者。
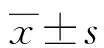
2 结 果
2.1两组临床资料比较 经颈动脉彩超评估,将604例患者分为CAS组369例,非CAS组235例。CAS组与非CAS组相比,高血压、2型糖尿病患者所占比例,以及TC、TG、UA、SCr水平差异无统计学意义(P>0.05);CAS组的男性、高脂血症、吸烟史、老年患者比例,WBC、LDL-C、FPG、NLR、PLR、MHR高于非CAS组,而CAS组的HDL-C水平低于非CAS组,差异均有统计学意义(P<0.05)。见表1。

表1 CAS组与非CAS组临床资料比较[n(%)或M(P25,P75)或
2.2各实验室指标预测CAS的效能比较 以单因素分析中差异有统计学意义的实验室指标为检验变量,以是否发生CAS为状态变量,绘制ROC曲线。NLR、PLR、MHR、NLR联合PLR对CAS的预测效能比较:NLR联合PLR的曲线下面积(AUC)与NLR接近(Z=1.610,P=0.107),NLR的AUC高于PLR、MHR(Z=3.675,P<0.001;Z=2.132,P=0.033)。见表2、图1。

图1 各指标预测CAS的ROC曲线

表2 各实验室指标预测CAS的效能比较
2.3二元Logistic回归分析发生CAS的危险因素 以是否发生CAS为因变量,以单因素分析中差异有统计学意义的指标为自变量,进行二元Logistic回归分析,赋值见表3。结果显示,NLR>1.98、PLR>105.8、MHR>0.31、LDL-C>3.10 mmol/L、FPG>10.13 mmol/L、老年是发生CAS的独立危险因素(P<0.05)。见表4。

表3 二元Logistic回归分析赋值表
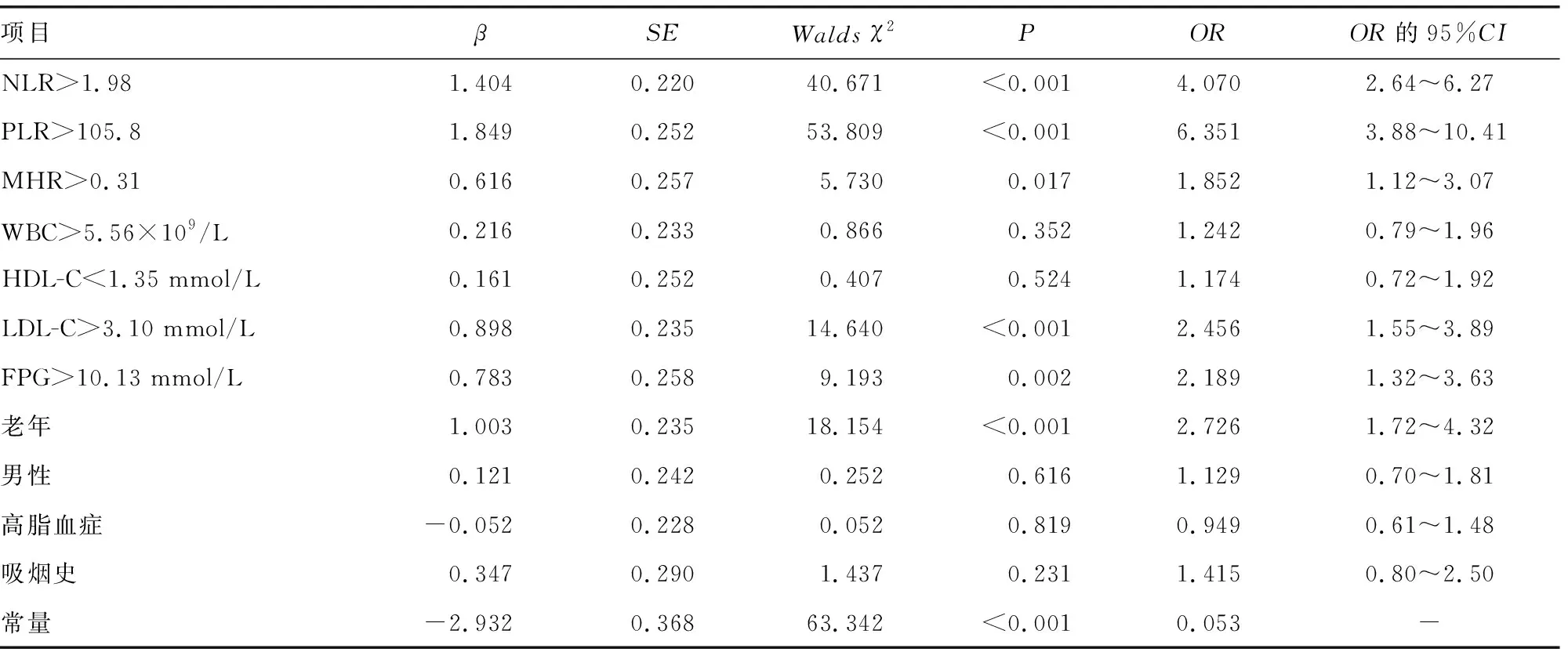
表4 二元Logistic回归分析发生CAS的危险因素
3 讨 论
炎症反应是AS发生、发展中必不可少的环节[5]。全血细胞计数及血脂作为慢性病患者复查的基本检验项目在基层医院已得到广泛应用。NLR、PLR、MHR作为复合指标既可反映机体血管的炎症反应状态,又能避免单一细胞检测结果易受感染、脱水等情况影响的缺陷,已被证实与冠状动脉粥样硬化的发生、发展及患者预后密切相关[6-9]。本研究通过ROC曲线分析发现,仅有NLR、PLR可作为CAS的独立预测因子,AUC均大于0.7,具有较高的诊断价值。MHR的AUC<0.7,说明其预测准确性较低。可能因为MHR值偏小,其变化差异也较小。而WBC、HDL-C、LDL-C、FPG的AUC接近0.5,预测价值低。通过二元Logistic回归分析发现,在控制HDL-C、WBC、性别、高脂血症、吸烟史等混杂因素后,高水平NLR、PLR、MHR仍是CAS的独立危险因素,而传统危险因素如老年、LDL-C及FPG偏高同样也在本研究中证实。这与既往国内外研究结果一致[10-11]。
在选择素、整合素的作用下,中性粒细胞聚集在一起,单核细胞进入病变的动脉中形成泡沫细胞;中性粒细胞还能促使炎症细胞与致动脉粥样硬化性脂蛋白相互作用,加速AS血栓形成;在中性粒细胞活化过程中会释放具有细胞毒性和血栓效应的多形核白细胞胞外诱捕网(NETs)[12]。而淋巴细胞具有对抗AS的作用[13]。机体在炎症期间会诱导淋巴细胞在淋巴器官重新分布,外周血淋巴细胞凋亡增强,淋巴细胞进一步减少,这不仅推动了炎症反应的进程,也促进了AS的形成[14]。血小板与血管内皮细胞及白细胞的相互作用同时促进了动脉壁炎症的发生、发展[15]。临床上多数AS患者血小板功能亢进,同时也对各种致敏因素敏感,抗血小板聚集药物也是治疗AS的重要手段。NLR综合了固有性(中性粒细胞)和适应性(淋巴细胞)两种不同的炎症反应,反映激活因子与调节因子之间的平衡状态,而PLR结合了血栓形成和炎症参数,它们能更加全面稳定地反映血管的炎症程度。MASSIOT等[16]发现NLR和PLR水平高的患者发生症状性颈内动脉狭窄的比例更高。而约90%的颈动脉狭窄性病变是由CAS所致。本研究发现NLR的cut-off值为1.98,这与LI等[17]得出的结果相似,他们在中国开展了一项大规模的队列研究,结果发现NLR与CAS的患病率呈正相关,当NLR的临界值为2.06,预测效能最佳。石程程等[18]在急性脑梗死患者中发现NLR、PLR与CAS斑块的稳定性相关,该研究还纳入了超敏C反应蛋白进行Logistic回归分析,结果显示只有NLR、PLR是CAS斑块不稳定的独立危险因素,而不是传统炎症指标超敏C反应蛋白。这提示NLR、PLR这类新型炎症指标可能比传统炎症指标的预测效能更佳。
单核细胞作为泡沫细胞的前身,参与AS的全过程。HDL-C具有抗炎、抗氧化应激及促进微血栓溶解的作用,被誉为“血管清道夫”,是血管的保护性因子。MHR整合、体现了单核细胞的致炎作用和HDL-C的抗炎作用,对于AS的预测更具优势。YURTDAS等[19]纳入了300例颈动脉有不同程度狭窄的无症状患者,在血管造影前评估了患者的MHR、纤维蛋白原与清蛋白比值(FAR)、超敏C反应蛋白,进行相关性分析发现颈动脉狭窄的程度与MHR相关,与FAR、超敏C反应蛋白无关。以上研究提出MHR诊断颈动脉狭窄的cut-off值为0.61,灵敏度为75%,特异度为70%,均高于本研究[19]。这提示MHR可预测CAS的进展,其是否能预测CAS的发生还有待进一步探讨。
本研究还比较了NLR、PLR、MHR单独,以及NLR联合PLR预测CAS发生的效能,结果发现,NLR优于PLR,PLR优于MHR,NLR联合PLR与单一NLR比较,差异无统计学意义(P>0.05)。当NLR的临界值为1.98时,灵敏度为64.77%,特异度为78.30%,其综合预测效能在单一指标中最佳。当PLR的cut-off值为105.80时,灵敏度为87.26%,特异度为46.81%,容易误诊。NLR联合PLR预测可提高单一NLR的灵敏度,临床中联合应用NLR、PLR可减少CAS患者的漏诊。BAO等[20]发现在颈动脉血管成形支架置入术患者中NLR预测术后再狭窄的效能强于PLR。这也提示NLR可能更适合作为预测CAS的炎症标志物。
本研究存在一定局限性:分析了NLR、PLR、MHR与CAS之间的关系,其因果关系还需要进一步研究证实;此外,回顾性研究受到病历资料限制,未能纳入超敏C反应蛋白这类传统炎症指标进行比较,也未能分析性激素水平、体质量指数、腰围、生活方式等其他可能有影响的变量。基于以上问题,未来还需要多中心、大样本的前瞻性随机对照研究。
综上所述,高水平的NLR、PLR、MHR与CAS的发生密切相关,NLR>1.98、PLR>105.8具有较高的预测价值,二者联合预测更为准确,可在临床中推广,这有助于早期筛查出未诊断及亚临床的CAS患者,防止心脑血管不良事件的发生。

