432例妊娠合并心律失常患者临床资料分析*
张丽敏,吴秋平,李 丽
中国人民解放军陆军军医大学第二附属医院心血管内科,重庆 400037
妊娠合并心律失常是导致孕产妇围生期因心血管疾病死亡的重要原因之一,国外研究证实,妊娠合并心血管疾病占美国妊娠女性相关死亡的26.5%[1]。心律失常作为妊娠最常见的心血管不良事件,其发病率已升至妊娠合并心血管疾病的首位[2]。因此,本研究对妊娠合并心律失常患者的基本情况和影响因素进行了分析,借此寻求降低妊娠合并心律失常不良预后发生率。回顾性分析本院432例妊娠合并心律失常患者的临床资料,现报道如下。
1 资料与方法
1.1一般资料 选择2007年2月至2021年8月本院收治的58 728例孕妇中合并心律失常患者432例,患者年龄17~46岁、平均(28.64±5.19)岁,平均孕周(37.24±5.12)周。妊娠合并心律失常的诊断标准依据《妇产科学》(第9版),根据患者病史、症状、体征、辅助检查相关结果诊断,同时按年龄和妊娠年份1∶1匹配,纳入健康孕妇(对照组)分析心律失常对孕妇及胎儿的影响。本研究通过医院伦理委员会审查(2021-研第070-01)。
1.2方法 利用医院病案统计系统收集2007年2月至2021年8月妊娠合并心律失常432例住院分娩患者病历资料,登记患者一般情况、心律失常类型、心功能、分娩方式、预后及新生儿情况等。围生儿结局包括早产(分娩孕周28~<37周)、小于胎龄儿(新生儿出生体质量<相同孕龄第10个百分位孕周体质量)、新生儿窒息(出生后5 min Apgar评分<7分)等。按照纽约心脏病协会分级方案对患者心功能进行分级。
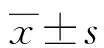
2 结 果
2.1妊娠合并心律失常患者基本情况 2007年2月至2021年8月,本院收治的58 728例孕妇中妊娠合并心律失常432例,发生率为0.74%。不同年份发生率见表1。

表1 不同年份妊娠合并心律失常发生率
2.2妊娠合并心律失常类型及心功能分级情况 432例妊娠合并心律失常患者中室性期前收缩及窦性心动过速构成比较高,分别为105例(24.31%)及104例(24.07%)。心功能处于Ⅰ级295例(68.29%)、Ⅱ级97例(22.45%)、Ⅲ级28例(6.48%)、Ⅳ级12例(2.78%)。见表2。

表2 妊娠合并心律失常类型及心功能分级情况(n=432)
2.3妊娠合并心律失常患者母儿结局 与对照组比较,心律失常组住院天数更长,剖宫产率更高,新生儿体质量更低,差异均有统计学意义(P<0.05)。两组流产、早产发生率,孕周等比较,差异均无统计学意义(P>0.05)。合并心律失常患者中20例(排除流产1例)采用介入手术治疗心律失常,361例未采用介入手术治疗。介入手术干预对母儿结局的影响比较,差异无统计学意义(P>0.05)。见表3~5。

表3 心律失常对流产及住院天数的影响

表4 心律失常对母儿结局的影响

表5 介入手术对母儿结局的影响
3 讨 论
3.1妊娠合并心律失常患者的一般情况 对本院2007年2月至2021年8月收治的58 728例孕妇的临床资料进行分析,妊娠合并心律失常发生率为0.74%,低于国内相关研究的发生率(1.20%)[3]。其中以室性期前收缩及窦性心动过速为主,与VAIDYA等[4]研究结果一致,可能与妊娠期血容量调节失衡、激素水平、妊娠期代谢状态、心理情绪等改变有关[5]。心律失常发病率近年来呈增加趋势。432例妊娠合并心律失常患者中心功能Ⅰ级和Ⅱ级392例(90.74%),心功能Ⅲ级和Ⅳ级共40例(9.26%),以室性期前收缩、窦性心动过速、预激综合征为主。
妊娠合并心律失常患者与无心律失常孕妇流产、早产发生率和孕周比较,差异均无统计学意义(P>0.05)。这表明妊娠合并心律失常以良性心律失常为主,不会明显导致流产、早产发生率的增加和孕周的缩短。而合并心律失常患者剖宫产率更高(P<0.05)、住院天数更多(P<0.05)、新生儿体质量更轻(P<0.05)。分析原因:随着孕期进入中晚期,合并心律失常患者血流动力学及症状改变,不良事件风险增加,可能导致住院天数更长。
本研究合并心律失常患者分娩方式大部分选择剖宫产术(74.54%),高于赵卫秀等[6]的研究结果(30%~40%),与王妍等[7]的研究结果相近(83.3%)。妊娠合并心律失常患者若无严重器质性心脏病,一般可采取阴道分娩,若合并心功能不全、严重心律失常及器质性心脏病可选择剖宫产。20世纪80年代以来剖宫产技术和相关麻醉技术的发展使手术时间缩短、并发症减少、安全性大幅度提升,妊娠合并症的患者可不承担阴道试产的风险[8]。同时因患者及家属主动要求以及临床医生对于妊娠合并心律失常放宽剖宫产指征,使剖宫产率较高。需根据原发疾病种类和严重程度、患者的心脏功能、孕周等综合考虑,选择合适的分娩方式和时机,早期发现、及时进行治疗,积极控制孕期症状,88.19%(381/432)的患者都可以实现安全妊娠、分娩。
3.2介入手术干预对妊娠结局的影响 大多数妊娠期心律失常多为良性,不需要干预,但有研究表明,任何心律失常都有可能增加母体和胎儿不良事件的风险[4],部分病情控制不佳的患者有可能发展为恶性心律失常、心搏骤停等[9]。介入治疗安全性良好,能有效改善孕妇和胎儿的预后,但任何剂量的辐射照射均可能导致孕妇和新生儿的不良结局[10]。三维标测术可降低辐射危害,并提高介入治疗的安全性与有效率[11]。
本研究对21例心律失常导致不良事件风险较高且具备手术指征的患者采用三维标测术指导下的介入手术干预,其中1例发生流产,该患者孕9周无诱因出现发作性晕厥,诊断为急性重症病毒性心肌炎、多器官衰竭、急性肝功能损伤等,发展为难免性流产。其余20例患者术后继续妊娠过程中无心血管不良事件发生,顺利度过围生期,分娩孕周为39(38,39)周,母儿结局良好。其中18例行剖宫产分娩,剖宫产率较高(90.00%),干预术后患者均无心律失常发作。新生儿足月产19例,早产1例,出生平均体质量(3 296.50±297.09)g,未出现小于胎龄儿、胎儿窘迫、围生儿死亡等情况。《2020室性心律失常中国专家共识(2016共识升级版)》[12]指出,妊娠期患者出现持续性室性心动过速,无论血流动力学是否稳定均推荐心律电转复,建议在三维标测系统指导下进行介入手术。因此,在诊治妊娠合并心律失常患者时,需把控好干预的指征,做好胎儿保护,并告知患者和家属相关风险,根据患者的实际问题实施适当的干预,帮助其平稳度过妊娠期。
3.3妊娠合并心律失常的多学科管理 妊娠期心律失常多为良性,当母体发生心律失常后,可在短时间内引起血流动力学急剧恶化,从而影响母儿结局。早期发现、正确诊断、及时治疗是避免此类患者发生严重后果的关键手段[9]。本院近年来形成以产科、心血管内科、麻醉科、新生儿科以及重症医学科等多学科联合会诊团队。其主要职责是综合评估孕妇发生恶性心律失常的风险、制订治疗方案、平衡治疗利弊以及评估终止妊娠时机和方式等,并维持患者生命体征平稳、监测生命体征变化、使其安全度过围生期,降低孕产妇及围生儿病死率。
产科医生对于术中母婴健康潜在风险以及心血管专科医生对于心律失常的综合管理具有丰富的经验,因此采取产科医生和心血管专科医生共同管理的模式,建立合理、完善的妊娠合并心律失常患者的救治体系。并尽早制订分娩计划,通常在妊娠20~28周[1],对于中高风险患者需严密监测分娩时血流动力学变化[13],如介入治疗需综合考虑介入手术的时机,麻醉科医生及重症监护室医生为围术期患者选择合理麻醉方式、加强监护及液体管理等,保证孕妇和胎儿的安全,改善妊娠结局[14]。

