MR-DWI及ADC值对卵巢癌二元论分型中的诊断价值
王海辰, 宋睿, 张云, 任金武, 王铭洁
卵巢癌(ovarian cancer,OC)是妇科常见的恶性肿瘤之一,流行病学调查显示我国2015年确诊病例、死亡病例分别为5万、2万,且死亡率仍不断升高[1]。OC发病机制复杂,病理分型多,根据二元分型理论分为Ⅰ型(低级别)、Ⅱ型(高级别)两个亚型。Ⅰ型特性为早期肿瘤、生长缓慢,Ⅱ型具备侵袭性的生长方式,占OC死亡率的70%[2-3]。卵巢癌二元论分型建立在肿瘤分子遗传学基础上,包括对肿瘤发生机制、形态特征等多方面的理解,优于以往根据肿瘤组织结构特征分级的FIGO理论[4]。因此,术前准确判别OC分型及病理分级,对病情评价、临床治疗及预后评估都极具指导作用,利于诊疗方案制定。
磁共振扩散加权成像(magnetic resonance diffusion-weighted imaging,MR-DWI)是目前唯一检测体内水分子扩散运动的无创手段,其表观扩散系数(apparent diffusion coefficient,ADC)可定量反映水分子扩散速率及范围,常作为定量指标用于妇科肿瘤定性诊断[5-7]。但如何利用MR-DWI及ADC值区分OC各相关亚型及病理分级,相关研究较少。本研究探讨MR-DWI及ADC值对卵巢癌二元论分型中的诊断价值。
材料与方法
1.一般资料
选取2018年4月~2021年4月本院OC患者84例作为研究对象。纳入标准:符合2021年版《卵巢恶性肿瘤诊断与治疗指南》[8]中卵巢癌的诊断标准,并经病理组织学明确诊断;具备完整MR-DWI图像资料。排除标准:MR-DWI图像数据不全;接受术前放化疗或其他治疗;盆腔手术史;无病理组织学结果。年龄32~76岁,平均(51.65±8.43)岁,高分化17例、中分化26例、低分化41例。经1名专业病理医师对患者的病理切片进行阅片,判断卵巢癌的组织亚型,根据上皮性卵巢癌二元分型理论将其分为Ⅰ型34例、Ⅱ型50例,其中Ⅰ型包括透明细胞癌15例、黏液性癌6例、浆液性腺癌9例、内膜样腺癌4例;Ⅱ型包括透明细胞癌21例、黏液性癌10例、浆液性腺癌12例、内膜样腺癌7例。
2.方法
MRI检查:患者取仰卧位,使用TMR扫描仪检查。参数:层厚5 mm,层间距1 mm,矩阵256×256,视野250 mm×250 mm,2次激励,ADC图由机器自动重建生成。动态增强技术:经手背静脉穿刺,高压注射器注入对比剂,采用三维容积内插快速扰相T1WI梯度回波序列TR 5.58 ms,TE 2.38 ms,FOV 166 mm×320 mm,矩阵256×256,层厚2.5 mm,静脉注射对比剂后启动动脉期、静脉期和延迟期扫描。
MR-DWI检查:采用GE公司1.5T MRI仪,单次激发平面回波成像技术,以体部相控阵表面线圈行常规扫描和DWI扫描。参数:TR 2500 ms,TE 60 ms,层厚5 mm,层间隔1 mm,FOV横断面360 mm,矢状面240 mm,像素2.15 mm×2.15 mm,矩阵128×128,采用单次激发平面回波成像技术行x、y、z扫描,b值1000 s/mm2,记录DWI及ADC图。使用马根维显-钆喷酸葡胺对比剂(2 mL/s,0.1 mL/kg),采用脂肪抑制技术行横断面平扫图像,30 s增强扫描,连续采集5个时相图像。由2名工作10年以上经验丰富的影像学医师对阅览图像,存在异议时经讨论或询问上级医师意见取得一致诊断结果。对照病灶T2WI及增强缘避开病灶钙化、出血、坏死区域,选取病灶最大层面载DWI高信号区绘制不规则形感兴趣区(ROI),同步复制到ADC、rADC参数图,记录参数值,测定3次后取平均值。
3.观察指标
比较不同组织类型OC患者基线资料及ADC值。分析ADC值、rADC值对OC分型诊断效能并绘制ROC曲线。
4.统计学处理
结 果
1.OC患者DWI图像分析
Ⅰ型主要表现为T2WI脂肪抑制和T1WI增强压脂减影,囊肿表面见强化的疣状突起,大体病理显示肿瘤囊内和表面大量质脆的白黄色乳头状突起。Ⅱ型局部见强化的乳头状突起,卵巢被囊实性肿块完全替代,肿块和直肠分界不清,实性成分为白褐色、质韧,局部易碎的坏死灶(图1)。
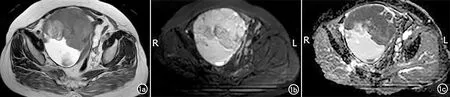
图1 OC患者DWI检查结果。a) T2WI序列显示病灶成高低混杂信号;b) DWI序列显示病灶成不均匀高信号,反应病变水分子弥散受限;c) ADC图显示病灶实性部分呈低信号。
2.不同组织类型OC患者临床病理结果
MR-DWI、MRI检查中Ⅱ型OC患者与Ⅰ型OC患者比较,肿瘤性状差异有统计学意义,ADC值、rADC值均低于Ⅰ型OC患者(P<0.05),两组病灶直径、侧向性、信号强度、腹膜转移差异无统计学意义(P>0.05,表1)。
3.Ⅰ型、Ⅱ型OC患者基线资料对比
Ⅰ型、Ⅱ型OC患者的年龄、体重指数、病程、肿瘤大小等基线资料差异均无统计学意义(P>0.05,表2)。
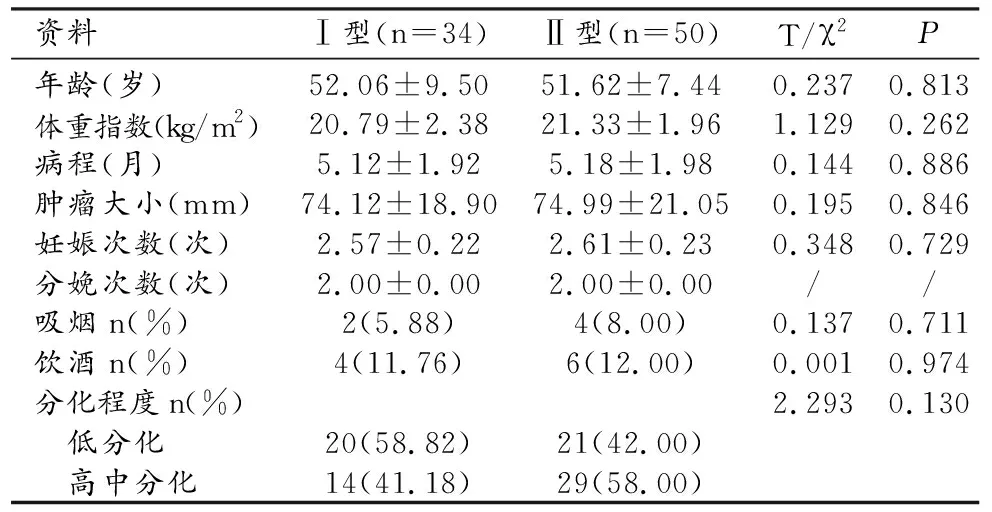
表2 Ⅰ型和Ⅱ型OC患者基线资料对比
4.ADC值、rADC值对OC分型诊断效能
以Ⅱ型OC患者ADC值、rADC值作为阳性样本,以Ⅰ型OC患者ADC值、rADC值作为阴性样本,绘制各指标诊断OC分型的ROC曲线,结果显示ADC值、rADC值诊断AUC分别为0.776、0.860。应用SPSS软件的联合应用ROC理论模式,构建各指标联合诊断的ROC模型,结果显示联合诊断AUC最大,为0.919(图2、表3)。
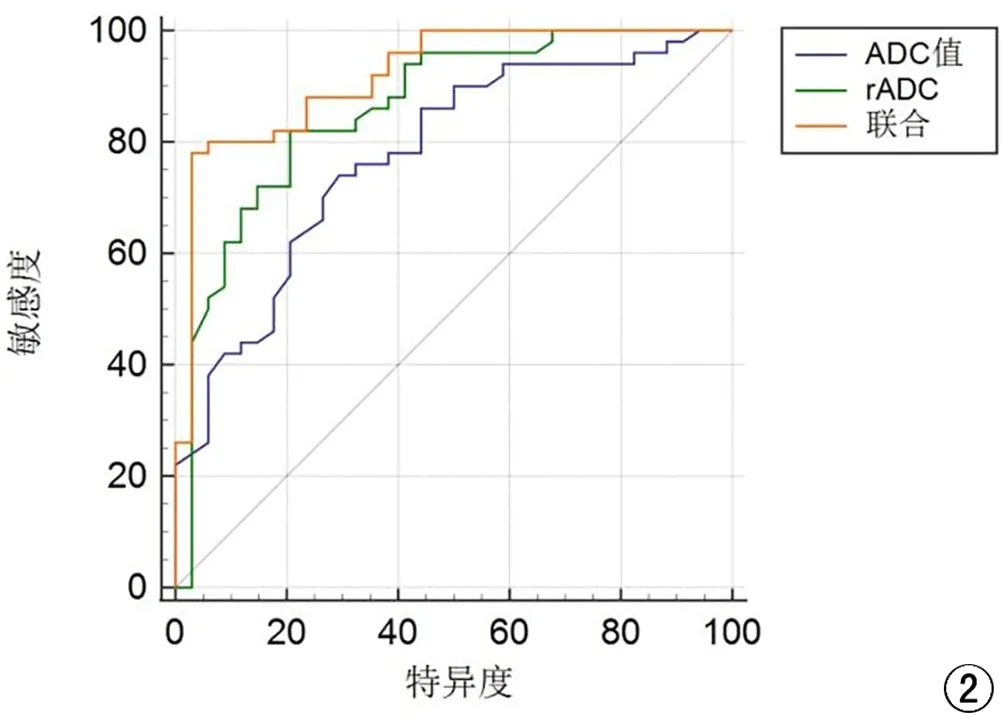
图2 ADC值和rADC值诊断OC分型的ROC曲线
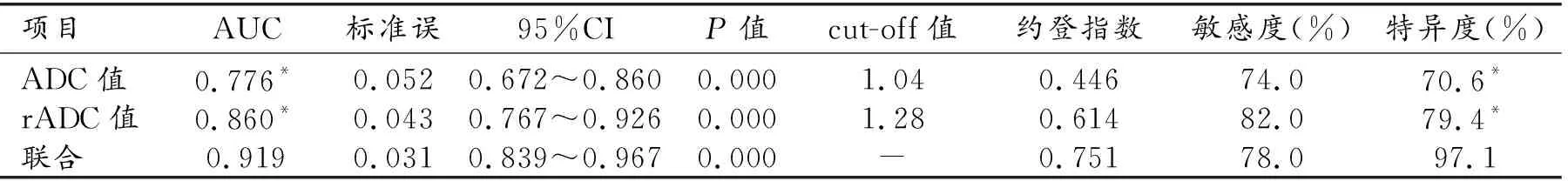
表3 ADC值和rADC值对OC分型诊断效能
讨 论
OC是女性生殖系统恶性程度最高的肿瘤,根据二元理论将OC分类为Ⅰ、Ⅱ型。Ⅰ型包括一些低级别、高分化癌,如低级别子宫内膜样癌、透明细胞癌、黏液性腺癌等,进程相对缓慢,手术治疗疗效良好。Ⅱ型多为高级别浆液性癌、未分化癌、子宫内膜样癌等,侵袭性强,短时间内可迅速发展,发现时多处于晚期,预后较差[9]。Ⅰ、Ⅱ型OC均具有独特生物学行为,影响患者治疗方法制定及预后改善[10]。因此,术前对OC进行分级及分型诊断至关重要。
目前对于卵巢癌的临床诊断主要包括CT、超声、血清标志物、MRI等,CT虽可发现体积较大的附件肿块,但对体积较小的恶变肿瘤灵敏度较差,受患者身体素质影响,无统一分型标准。超声是附件肿物的一线成像方法,彩色和脉冲多普勒超声可观察肿瘤血供,但其对疾病程度或更大肿块的评估能力有限,受患者、操作者操作方法影响,诊断主观性较强,特异度低,血清标志物检测对卵巢癌分型评估研究较少,诊断敏感度、特异度不高,需联合MRI检查[11]。本研究使用MR-DWI、MRI检查结果显示Ⅱ型OC患者ADC值、rADC值均低于Ⅰ型OC患者,与潘静等[12]研究结果相符。刘情等[13]研究提示MR-DWI及ADC可用于诊断卵巢癌,ADC值与肿瘤分级有关,其值越大,分级越高,与本研究结果一致。MRI可评估与肿块相关的可以卵巢扭转,证实肿块是否为卵巢起源,组织分辨率较高,但其容易产生运动伪影,造成误诊漏诊。传统成像技术的局限性使MR-DWI应用对提高诊断准确率和评估患者预后具有重要的临床价值。MR-DWI可反映组织细胞水分子运动,是将宏观流动相位位移成像原理用于微观水平的MRI技术[14]。MR-DWI通过显示组织中水分子运动状态及运动受限程度等信息,从分子水平反映代谢信息,并通过ADC值量化水分子扩散受限的程度[15]。MR-DWI首先应用于中枢神经系统,近年来其已在其他体部脏器(尤其腹部、盆腔脏器)定性诊断中得到广泛应用[16]。卵巢组织含水量大,血供丰富,受呼吸运动影响小,为MR-DWI应用提供了理论及实践基础[17]。目前,国内外已有很多研究致力于用MR-DWI及ADC值对卵巢肿瘤进行定性诊断,发现恶性肿瘤ADC值明显低于良性肿瘤[11,18]。研究显示恶性肿瘤水分子扩散受限与肿瘤细胞核浆比增高及细胞间隙变窄有关,ADC值不仅取决于肿瘤细胞构架且与组织类型相关[19]。rADC值为病灶ADC值/对侧相应正常区ADC值,使ADC值标准化,消除生理因素。ADC值与组织结构有关,包括组织密度、数目、内外间隙、排列方式等,II型卵巢癌恶性度高,组织细胞数目越多且膜结构丰富,细胞间隙越小,细胞异型性增高,核浆比例增高,水分子扩散受限更为明显,因此,瘤体及瘤周ADC值、rADC值均降低[20]。另本研究还显示ADC值、rADC值联合诊断OC分型的AUC值为0.919,特异度较高,提示联合检测可为OC分型诊断提供更有效量化参考依据,指导临床诊治。此外在检查中还需注意的是由于炎症发展过程中组织细胞不断修复,脓腔及脓细胞不断变化,囊腔内液体弥散对水分子扩散产生影响,进而影响ADC、rADC值,因此,临床工作中应注意患者是否合并感染。本研究不足之处在于病例数有限,且人工勾勒ROI,ADC值测量可能会因医师操作而有所差异,尚需大样本、多中心研究进一步评价和完善验证,以制定合理的ADC、rADC参考值,指导诊疗工作开展。
综上可知,MR-DWI及ADC值可用于卵巢癌二元论分型和病理分级,为临床治疗计划制定及预后评价提供可靠依据。

