骨病患者中甲状旁腺功能亢进筛查的意义
谭 屾,崔爱民,柏 楠,卢 帅,查晔军
(1首都医科大学附属北京积水潭医院普通外科,北京 102208;2首都医科大学附属北京积水潭医院创伤骨科;*通讯作者,E-mail:tanpaula@163.com)
代谢性骨病被认为是原发性甲状旁腺功能亢进(primary hyperparathyroidis,pHPT)后期的表现,临床表现多种多样,以骨质疏松最为常见。由于对pHPT的认识不足及缺乏相关的筛查制度,目前国内对pHPT的诊治仍以症状型病例为主,误诊、误治情况并不少见,无症状型pHPT诊出率更低。我院2009—2020年共收治了105例pHPT患者,其诊治过程比较客观地反映出了国内对pHPT诊治现状,以期引起基层临床医师对骨科病人中pHPT的重视,做到早发现、早治疗。
1 材料与方法
1.1 病例资料
105例pHPT患者,男性34例,女性71例,年龄15~79岁,平均(40.11±13.81)岁,其中103例因骨病就诊于我院骨科,确诊为代谢性骨病后转入外科治疗,2例因颈部肿物就诊于外科门诊,明确pHPT诊断后收入外科病房。院内经双能骨密度检查92例存在骨质疏松(Tscore≤-2.50SD),9例低骨量(-2.50SD﹤Tscore≤-1.00SD),仅4例骨量在正常范围。
1.2 方法
回顾性分析我院2009—2020年105例pHPT患者发病时间、就诊时间、就诊原因,就诊医院、就诊科室及相关的诊断、治疗。记录所采取的治疗措施及效果,分析病情的变化及加重诱因,并说明于我院确诊的方法。
2 结果
2.1 患者发病至确诊时间
105例pHPT患者中103例就诊我院时首诊于骨科,仅2例首诊于外科,105例均有相关的骨科症状病程。发病后首次就诊至pHPT确诊的时间我们统计为误诊时间(见表1)。结果显示:总症状(骨科)病程中位时间36个月,而大于36个月的病例占40.0%(42/105),最长者480个月。发病后0个月就诊者仅占38.1%(40/105),超过6个月(中位数)未就诊者占40.0%(42/105)。入我院前误诊率97.1%(102/105),误诊期24(中位数)个月,37.1%(35/105)的病例误诊时间超过24个月。

表1 105例pHPT患者发病及就诊时间情况
2.2 患者就诊我院前骨病诊治情况
102例误诊病例均有外院就诊史,误诊期间曾就诊过的二、三级医院2~7家,平均3家(未能统计到就诊同一医院的频次)。就诊科室主要为骨科,骨骼、肌肉症状是就诊的主要原因(见表2),其中下肢症状所占比例最大(88/102),2例因肾结石首诊于泌尿外科,后因出现骨骼、肌肉症状就诊于骨科。骨科医师相应的诊断以骨质疏松、骨肿瘤、病理性骨折最为常见(见表3)。
表2 102例pHPT就诊骨科的主要症状

表3 骨科就诊期间相关疾病的诊断及分布
误诊期间骨科的针对性处理主要包括非手术及手术治疗。102例患者均有服药治疗经历,大多为消炎、镇痛等对症性药物治疗,效果均不佳;补钙治疗似有一定效果,但效果不稳定、欠持久,症状仍进行性加重;抗风湿病治疗则基本无效。针对骨骼病变(如骨肿瘤、病理性骨折、脊柱关节病变)有33例患者于外院接受了相关手术治疗,其中14例接受过2~3次骨科手术(见表4)。

表4 33例患者骨科相关手术情况
骨囊肿手术后,局部囊肿消失,但患者术前症状均无缓解,部分病例手术部位近端、远端及其他部位相继出现相似骨病变,患者常因手术打击后相关症状明显加重。病理性骨折内固定手术后,骨折端愈合缓慢,表现为骨痂出现晚,延迟愈合甚至骨折不愈合。病例调查中发现骨科手术中,因骨质疏松严重,术中钢板、螺丝钉内固定欠牢固,令术者对内固定的效果产生顾虑,甚至术中患肢骨折复位所必须的肢体牵引受到一定限制,导致术后不能及时功能锻炼,负重锻炼也因术者的警告而延期。另有9例患者因骨质疏松被迫放弃内固定手术,病理性骨折仅采取了石膏外固定或肢体牵引,畸形愈合造成肢体短缩、变形,严重影响了肢体功能并增加了二期手术的难度。椎间盘手术并未缓解下肢及腰部症状,而关节置换及病变骨(疑为骨肿瘤)的切除给患者带来永久的损害。2例合并膝关节畸形者行矫形手术未能矫正畸形。
2.3 转来我院诊治的原因
102例患者经外院诊治后最终转来我院骨科进行治疗。102例患者均有不同程度的病情加重过程,且呈缓慢进行性加重特点,部分病例短期内病情迅速加重出现在外伤和骨科手术后,特点为肢体及全身症状加重程度与伤情及手术创伤程度明显不符。有4例患者病情加重与妊娠、哺乳相关。病情加重是转来我院的主要原因,而骨肿瘤及病理性骨折的诊断存在疑问及相关治疗效果不佳是转来我院的又一原因。骨质疏松虽在本组病例中普遍存在(92/105),于外院已明确诊断者41例,但仅因骨质疏松而转来我院者只有4例。骨折术后愈合不理想虽常见于本组病例,但因此转来我院者仅有1例(17岁女性患者,股骨颈骨折内固定术后1年不愈合)。
2.4 转来我院时患者状态
105例患者入院时,下肢功能障碍最为普遍,且与病变程度相关。26例卧床,无法站立、行走,生活不能自理,劳动力完全丧失,其中伴肢体严重畸形者5例。28例下肢活动明显受限,行走困难,需扶拐,生活部分自理,仅能从事轻微活动,伴肢体严重畸形者6例。45例患者下肢不同程度功能障碍,严重者明显跛行,呈现“鸭步”摇摆步态;轻者行走时下肢疼痛、乏力,上下楼梯及蹲起受限,伴肢体畸形者共3例。仅有4例患者无明显下肢症状。转来我院时,骨科相关检查比较完善,部分病例除骨科相关影像学检查结果外,还备有风湿、免疫学检查结果及骨病变病理学结果。而完成了血钙、磷及碱性磷酸酶检查者仅有17例,虽然其化验结果均明显异常,但缺乏进一步针对性的检查及解释。
2.5 我院诊治过程
105例患者首先行血钙磷、碱性磷酸酶及iPTH检查(见表5),根据化验结果完成定性诊断。

表5 105例患者血钙磷、ALP及iPTH检测结果分析
105例患者中76例的化验结果是pHPT临床典型表现:iPTH的升高伴随血钙、血ALP升高,血磷降低。28例表现为血钙、血磷及血ALP结果单项或双项异常。仅有1例(0.9%)患者iPTH的升高不伴随血钙、血磷及血ALP的异常。
定性诊断后的定位诊断:甲状旁腺核素扫描(99m-Tc-MIBI双时相法)显示功能活跃病灶部位(功能定位),本组105例患者中102例成功定位病灶。颈部B超或CT检查进一步了解病灶性状及毗邻关系(解剖定位),本组病例结合B超及CT检查实现了105例病灶术前的准确定位。
根据定位诊断105例患者接受了外科手术治疗并顺利切除病灶,有效缓解了pHPT状态。105例患者术后病理结果提示:甲状旁腺单发腺瘤98例,双腺瘤1例,甲状旁腺癌6例,无甲状旁腺增生及多发内分泌腺瘤综合征(MEN)病例。术后定期随访,pHPT状态消失,肌肉、骨骼症状多于术后1个月缓解,骨病缓解多延迟至术后3~6个月。3例甲状旁腺癌患者于术后2~3年复发,其中2例局部复发伴多处肺转移,虽经多次手术及相关治疗,最终死于高钙血症,而另1例成功切除颈部复发灶,未发现远隔转移,再次手术后骨骼、肌肉症状缓解良好,目前术后已2年,处于密切观察中。针对骨骼病变,与我院骨肿瘤科及矫形骨科紧密协作,确定合理的手术时机及治疗方案:对于55例伴有骨囊肿样及溶骨样病变的患者,pHPT手术治疗后仅强调局部保护措施,不采取特殊骨科处理。伴有病理性骨折(骨折期<1个月)的病例,选择与外科手术同期内固定手术或外科手术后血钙磷代谢相对稳定后行内固定手术,内固定术式及内固定器材的选择兼顾到了骨质疏松问题。于外院已完成骨折内固定手术者,pHPT手术后密切观察骨痂形成情况,并及时指导患者完成针对性的肢体功能锻炼。对于肢体畸形需要矫正及陈旧性骨折畸形愈合病例,考虑到骨质疏松严重及内固定较困难,选择二期手术,即外科手术有效治疗pHPT后6个月。骨质疏松者于外科手术后合理补钙及维生素D剂治疗,定期复查骨密度,并根据骨密度恢复情况指导合理的机体运动强度,以减少恢复期出现骨折情况。
2.6 pHPT术后骨病恢复情况
pHPT术后经合理的补钙治疗,骨痛及肌肉酸痛症状最先缓解,大部分患者于术后1周左右症状明显减轻。下肢肌力恢复多于术后1个月左右,随访结果显示主要表现为站立、行走功能的改善。骨密度恢复于术后6个月内恢复较快,6个月后恢复减缓,完全恢复(6~24个月)时间的长短与年龄有关,年轻者恢复快,而老年人恢复较慢。溶骨性病变及骨囊肿样病变于术后3个月开始出现囊肿部位骨质填充现象,6个月后可见到囊肿明显填充表现,骨皮质隆起变形逐渐恢复(见图1)。病理性骨折于术后3个月复查时可见到连续骨痂形成。
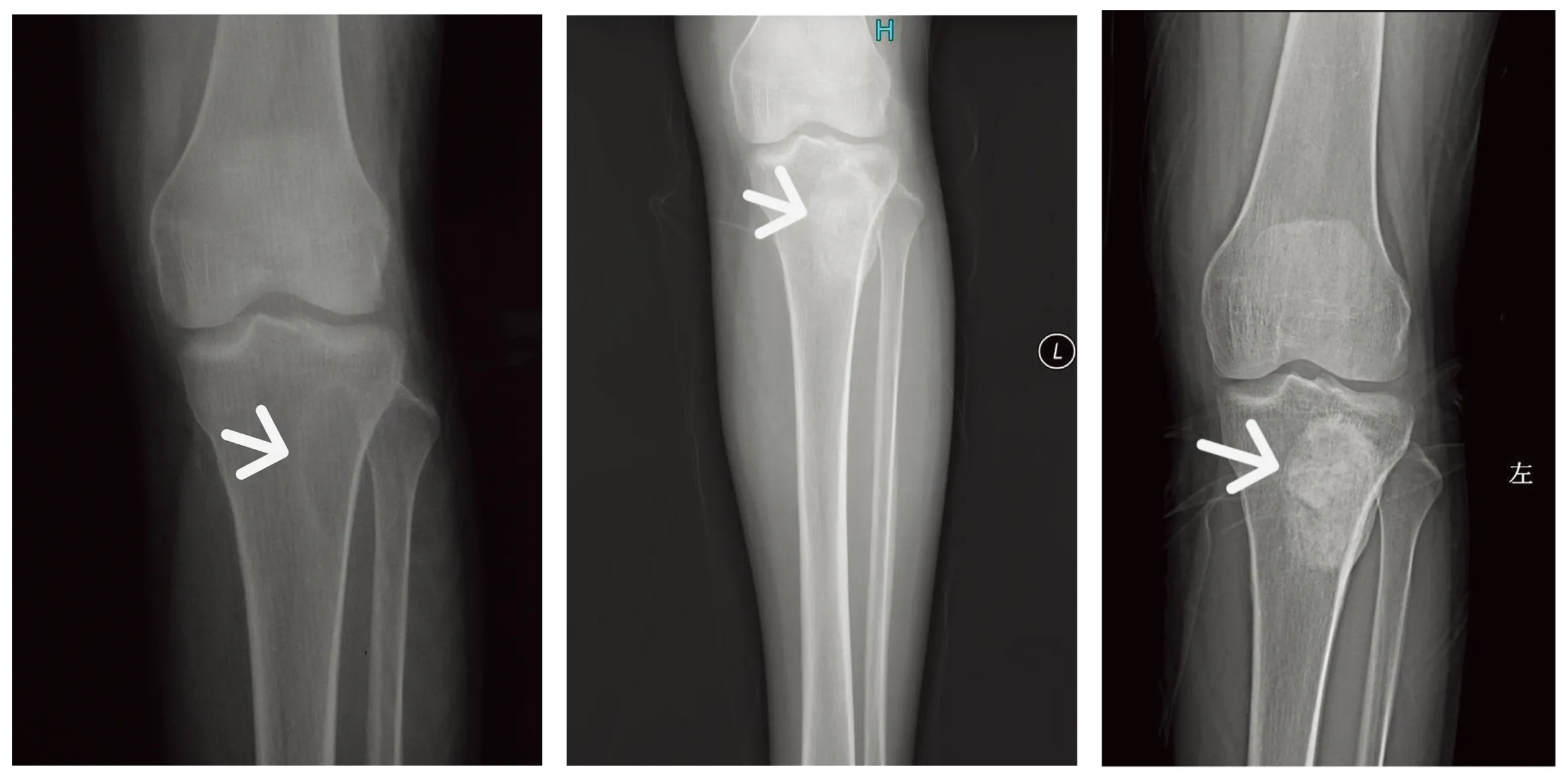
A.术前 B.术后3月 C.术后6月
3 讨论
原发性甲状旁腺功能亢进是由于甲状旁腺分泌甲状旁腺素过多,而引起钙磷代谢异常为特征的一种疾病,多由甲状旁腺腺瘤引起,少数由甲状旁腺增生或腺癌引起。该病可发生于任何年龄的人群,据欧州统计,该病发病率在男性约为1/2000、在女性约为1/500[1],在美国的发病率为0.2%~1.0%[2],在国内尚缺乏相关发病率的数据。该病会造成骨质疏松、骨质软化、骨吸收破坏、纤维囊性骨炎及软组织钙化等改变。甲状旁腺参与骨组织的分解与合成。甲状旁腺病变会使PTH分泌过多,破骨细胞的活性增高,从而导致骨质脱钙与溶解吸收。该病患者多存在PTH持续升高及血钙升高。病程早期症状多不明显,随疾病发展可出现骨骼、肌肉、泌尿、消化、神经等多系统异常。症状复杂多样,可累及全身各个器官,尚有部分pHPT患者表现为无症状[3]。而症状型pHPT又分为3型:肾型、骨型、混合型。骨型在3型中最为多见,以骨病理损害表现为主。骨骼系统损害表现的症状多种多样,病程越长,病理损害越为严重[4]。这些均使该病极易误诊及漏诊。疾病一旦误诊往往会造成原发病治疗延误及专科处理上的错误。
PTH主要通过其靶器官骨和肾发挥作用,其异常变化使骨矿代谢速率异常引起骨量变化[5]。引起骨病类型主要取决于激素在血液循环中的水平,增长速率及持续时间等因素[6]。本院12年间收治的105例pHPT患者除2人因甲状旁腺肿物首诊于我科之外,其余均以骨科为首诊科室。在本研究中102例患者就诊我院前均有外院骨科就诊史,而由于一些医院骨科医师对pHPT认识不足,使患者误诊中位时间长达24个月之久,进一步导致专科处理上的错误,从而使患者病程延长导致严重的骨病损害。而我院加强临床医师对pHPT的认识学习,对骨科患者常规进行血钙、血磷、血碱性磷酸酶检查。入院后患者由于常规检查出现血钙、血磷、血碱性磷酸酶结果异常或骨影像学异常疑为甲状旁腺机能亢进,追加查iPTH水平明显增高后,及时转入我科行手术治疗。
笔者认为对于以下几类患者均应引起对pHPT的高度怀疑,从而进行必需的相关定性及定位诊断及鉴别诊断:①血钙升高,iPTH升高的患者,或有升高史的患者;②与年龄不相符的骨质疏松,尤其是X线发现脱钙明显者;③所有原因不明的病理性骨折者;④反复出现及长期存在泌尿系结石者;⑤心电异常而血钙升高者等。目前pHPT定性诊断主要依靠血钙和PTH的测定,另外血磷降低、血碱性磷酸酶(AKP)增高,尿钙、尿磷增高也有一定的意义。而pHPT的定位诊断有:颈部B超及CT检查是最方便、快捷、无创的定位诊断方法[7,8],甲状旁腺核素扫描(99m-Tc-MIBI双时相法)是目前最常用放射性核素成像方法,其敏感度高[9,10]。
因此,加强临床医师的继续教育,特别是加深基层医疗单位中一线骨科医生对pHPT认知,面对复杂严重骨病理损害时考虑本病的可能性。通过血钙、血磷、PTH、血碱性磷酸酶结果加以验证。如果这些结果出现异常,应加查iPTH,以定性诊断本病,而本病一旦确诊,及时转入外科进行相应的定位诊断后行甲状旁腺手术,是提高我国原发性甲状旁腺机能亢进发现率并降低致畸、致死率的有效措施[4,11]。

