2017 年至2022 年重庆某院细菌耐药性监测分析
周 红,邓 银,尤馨雅,冯 军,唐红梅,李雨欣
(重庆市潼南区人民医院,重庆 402660)
抗微生物药物耐药性(AMR)的蔓延对全球公共健康构成严重威胁。AMR不仅给卫生保健造成了沉重的经济负担,还升高了发病率和死亡率。近年来,随着创伤性诊疗技术的普遍开展及广谱抗菌药物的大量使用,病原菌对抗菌药物的耐药率有逐渐升高趋势[1],成为医院感染控制的重点和难点[2]。然而,各地区出现的病原菌及其耐药情况有差异[3],各医院选择的治疗方案也不同。本研究中分析了2017年至2022年我院病原菌的分布及耐药情况,为临床合理选择抗菌药物及医院临床病原菌感染的预防、控制和治疗提供参考。现报道如下。
1 材料与方法
1.1 菌株来源
收集我院2017 年1 月1 日至2022 年12 月31 日临床分离的菌株,同一患者3个月内分离出的同一菌株计1 次。使用到的培养基包括哥伦比亚血琼脂平板、巧克力色血琼脂平板、麦康凯琼脂平板、MH 琼脂平板(做耐药复核用)。大肠埃希菌(ATCC25922)、铜绿假单胞菌(ATCC27853)、金黄色葡萄球菌(ATCC29213)、肺炎克雷伯菌(ATCC700603)、鲍曼不动杆菌(ATCC19606)均为质控菌株,均由卫生部临床检验中心提供。本研究经医院医学伦理委员会批准(批准号20170015)。
1.2 方法
利用法国梅里埃VITEK2 Compact型全自动细菌检定仪进行菌株鉴定。采用自动化仪器最低抑菌浓度(MIC)法进行药敏试验并以纸片扩散法复核,结果判定参考美国临床和实验室标准协会(CLSI)抗菌药物敏感试验执行标准M100 - S22。统计分析病原菌的检出率和耐药率。采用WHONET 5.6 及SPSS 22.0 统计学软件进行数据处理。
2 结果
2.1 主要病原菌的检出率
6 年间共收集到临床病原菌株11 372 株。检出率排名前5 的病原菌株依次为大肠埃希菌(22.51%)、肺炎克雷伯菌(19.53%)、铜绿假单胞菌(11.55%)、金黄色葡萄球菌(8.91%)、鲍曼不动杆菌(6.57%)。来源以痰液(56.33%)最多,其次为尿液(15.39%),再次为脓液(14.39%)等。详见表1。6 年间主要病原菌检出率变化情况见表2和图1,均总体呈升高趋势,其中检出率最高的大肠埃希菌增幅为62.74%,检出率最低的鲍曼不动杆菌增幅为57.43%。
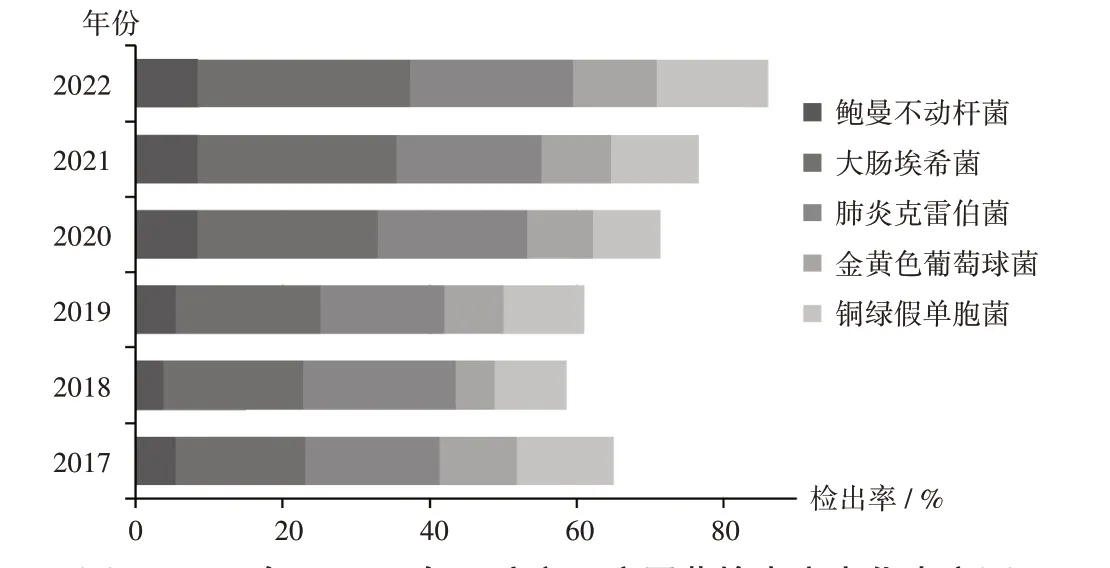
图1 2017年至2022年医院主要病原菌检出率变化直方图Fig.1 Histogram of changes in the detection rate of major pathogenic bacteria in hospital from 2017 to 2022

表1 2017年至2022年医院送检标本检出率排名前5的病原菌分布(株,n=7 854)Tab.1 Distribution of top five pathogenic bacteria with high detection rate of specimens in hospital from 2017 to 2022(strain,n=7 854)

表2 2017年至2022年医院主要病原菌检出情况[株(%)]Tab.2 Detection of major pathogenic bacteria in hospital from 2017 to 2022[strain(%)]
2.2 病原菌对抗菌药物的耐药率
大肠埃希菌对氨苄西林耐药率最高,其次为复方新诺明,再次为头孢曲松;肺炎克雷伯菌对氨苄西林耐药率最高,其次为头孢噻肟;铜绿假单胞菌,对呋喃妥因、头孢呋辛酯、头孢唑林、氨苄西林、头孢曲松、氨苄西林舒巴坦、复方新诺明的耐药率均达到100%;金黄色葡萄球菌对青霉素的耐药率最高,其次为红霉素、再次为克拉霉素;鲍曼不动杆菌对头孢噻肟和头孢呋辛酯的耐药率均达100%。详见表3(ESBL 为超广谱β-内酰胺酶,-表示未进行试验)。

表3 5种主要病原菌对抗菌药物的耐药情况Tab.3 Drug resistance of five main pathogenic bacteria to antibacterial drugs
3 讨论
3.1 我院主要病原菌检出情况分析
细菌耐药已成为全球范围内的重大公共卫生问题,由于不同地区用药习惯、不同等级医院收治患者均存在差异,导致各地区不同等级医院的细菌耐药性分布有所不同。因此,监测医院的细菌耐药性具有重要价值,同时也能更好地为临床合理使用抗菌药物提供依据。
2017 年至2022 年,我院革兰阴性菌检出率逐年升高,且肠杆菌中大肠埃希菌、非发酵阴性杆菌中肺炎克雷伯菌、革兰阳性球菌中金黄色葡萄球菌的检出率较高,这与重庆市部分三级甲等医院的病原菌检出情况一致[4]。病原菌的来源主要为痰液和尿液,这与研究报道中临床感染多发于呼吸道及泌尿生殖道感染一致[5],临床工作中应重点监测和防控。本研究中病原菌检出率与2017 年至2022 年全国细菌检出率平均水平相比偏低,其影响因素较多,特别是送检标本量差异大,但与重庆其他区域(包括渝西及主城、渝东南、渝东北)医疗机构检出的主要菌种类基本一致,而多重耐药菌的检出率(呈升高趋势)高于文献报道数据[6],反映出本地区病原菌耐药形势较严峻,应采取有效防治措施。对此,我院实行抗菌药物分级管理制度,根据细菌的药敏试验结果选择相应的抗菌药物进行规范化治疗,尽量减少耐药菌的产生。
本研究结果显示,6 年间我院大肠埃希菌检出率最高,其对氨苄西林、复方新诺明、头孢曲松、头孢呋辛酯等有较高的耐药率,合并症较多、病情复杂等患者应避免选择,根据药敏试验结果,应选择耐药率较低的头霉素类、酶抑制剂复合制剂、碳青霉烯类、第3代头孢菌素类(除头孢曲松外),考虑到碳青霉烯类属特殊使用级抗菌药物[7],临床应严格根据国家卫生健康委员会《碳青霉烯类抗菌药物临床应用专家共识》《碳青霉烯类抗菌药物临床应用评价细则》要求的重症患者及有适应证的患者使用,严格掌握指征[8-9]。
肺炎克雷伯菌为革兰阴性杆菌,属条件致病菌,在自然界分布广泛,是人类呼吸道的常居菌,在动物肠道内也常见[10-11],亦是临床分离及医院感染的重要致病菌之一。本研究结果显示,医院72.08%肺炎雷伯菌来源于呼吸道的样本,这与文献[12]的报道相符。肺炎克雷伯菌总体耐药率明显低于大肠埃希菌,除对酶抑制剂复合制剂、头霉素类、碳青霉烯类抗生素及阿米卡星具有很高的敏感性外,对前3代头孢菌素类抗菌药物(除头孢噻肟外)的耐药率均未超过30%,敏感性也较好,临床均可选择。
铜绿假单胞菌为临床最常见的非发酵革兰阴性杆菌,其对环境的适应能力极强,在人体皮肤、呼吸道、肠道等均有分布,是医院感染较常见的条件致病菌之一[13]。2017 年至2022 年,全国平均分离率为8.42%,排名第4[14],我院分离率稍高于此水平。根据《铜绿假单胞菌下呼吸道感染诊治专家共识》要求,对非多重耐药的铜绿假单胞菌较轻症下呼吸道感染患者(无明显基础疾病),可采用具有抗假单胞菌活性的抗菌药物单药治疗,通常采用抗铜绿假单胞菌β-内酰胺类抗生素经静脉给药,并给予充分的剂量[14-15]。氟喹诺酮类和氨基苷类可用于β-内酰胺类过敏或因其他原因不能使用时,或作为联合治疗用药。我院耐药监测分析表明,除对呋喃妥因、头孢呋辛酯、头孢唑林、氨苄西林、头孢曲松、氨苄西林舒巴坦、复方新诺明天然耐药外,其对头孢他啶、头孢吡肟、哌拉西林、酶抑制剂和碳青霉烯类药物、阿米卡星的耐药率较低。《铜绿假单胞菌下呼吸道感染诊治专家共识》推荐,β - 内酰胺类抗生素与氨基苷类或氟喹诺酮类抗菌药物联合后均可提高对铜绿假单胞菌的抗菌活性,但氨基苷类对β-内酰胺类抗生素的增效作用略强于氟喹诺酮类[16],故临床可选择与低耐药性氨基苷类药物阿米卡星联用。
鲍曼不动杆菌属非发酵革兰阴性杆菌,为条件致病菌,是引发院内感染的主要病原菌之一[17]。鲍曼不动杆菌感染常见于危重患者,常伴有其他细菌和/或真菌感染,与医院临床患者感染情况基本一致,均见于长期入住重症监护室(ICU)、长期卧床等重症患者。2017 年至2022 年,全国细菌耐药监测结果中其分离率为7.91%,排名第5,我院分离率稍低于此水平,且我院6年间未发现其对多黏菌素、米诺环素等药物耐药,保持高度敏感性,对头孢噻肟、头孢呋辛酯、头孢唑林、呋喃妥因、氨曲南、氨苄西林、美罗培南、替卡西林克拉维酸钾、头孢曲松、头孢他啶、头孢吡肟、阿米卡星、喹诺酮类(左氧氟沙星、环丙沙星)、碳青霉烯类药物的耐药率均超过40%,应慎重选药,特别是对碳青霉烯类药物(除厄他培南外)的耐药率均高于60%,临床应严格按药敏试验结果选药。碳青霉烯类抗菌药物是目前抗菌谱最广、抗菌活性最强的非典型β-内酰胺抗菌药物,是鲍曼不动杆菌感染治疗的主要药物之一[18]。但近年来,由于使用广泛,耐药形势严峻[19]。鲍曼不动杆菌耐药机制复杂,主要包括能产生多种耐药酶,膜蛋白变异,抗菌药物的作用靶点基因变化等[20]。医院鲍曼不动杆菌对复方新诺明和头孢哌酮舒巴坦保持较低耐药性,舒巴坦及含舒巴坦的β-内酰胺类抗生素的复合制剂仍作为治疗鲍曼不动杆菌感染的主要药物,临床仍可选用。根据《中国鲍曼不动杆菌感染诊治与防控专家共识》,在临床出现多重耐药鲍曼不动杆菌感染时,根据药敏可选择含舒巴坦的β-内酰胺类抗生素的复合制剂联用耐药率较低的氨基苷类或氟喹诺酮类抗菌药物、米诺环素等药物治疗。
金黄色葡萄球菌是临床主要的病原菌之一,是革兰阳性菌中检出率最高的菌株[21],在外科手术感染中最常见,常见于皮肤软组织感染、导管相关性肺炎等,与分离标本在痰液、脓液、血液中的分布吻合[22]。2017年至2022 年全国细菌耐药监测结果中分离率为9.26%(在全部细菌中排名第3),我院分离率与之基本接近。6年间,医院未发现其对万古霉素、替考拉宁、利奈唑胺等药物耐药,保持高敏感性,这可能与医院不断加强感染防控,临床药师加强对抗菌药物的临床合理用药协助有关,故临床在出现多重耐药时仍可选择上述药物。其对青霉素的耐药率高达93.99%,已高于国家《抗菌药物临床应用管理办法》要求的上限(75%),应暂停在临床使用青霉素治疗金黄色葡萄球菌感染;对红霉素、克拉霉素、阿奇霉素、克林霉素,均有较高的耐药率。耐甲氧西林金黄色葡萄球菌(MRSA)耐药机制表现为除对苯唑西林耐药外,对其他所有与苯唑西林结构相同的青霉素和头孢菌素类抗菌药物也会产生高耐药性。MRSA 还通过改变抗生素作用靶位,降低膜通透性等不同机制[23-24],从而对氨基苷类、大环内酯类、四环素类、氟喹诺酮类、利福霉素类(利福平)等均产生不同程度的耐药性[19,25-27],故针对重症合并MRSA 高危因素患者,万古霉素、利奈唑胺、替考拉宁等高敏感性药物仍是较好选择。
3.2 医院管控措施
加强耐药菌医院感染管理:1)加大对ICU、新生儿室、血液科病房、呼吸科病房、神经科病房、烧伤病房等重点部门,或接受过广谱抗菌药物治疗或抗菌药物治疗效果欠佳,以及留置各种管道以及合并慢性基础疾病的患者等重点人群的管理力度,落实各项防控措施。2)加大人员培训力度。加强对医务人员医院感染预防与控制知识的教育和培训。提高医务人员对耐药菌医院感染预防与控制认识,强化耐药菌感染危险因素、流行病学及预防与控制措施等知识培训,确保医务人员掌握正确、有效的耐药菌感染预防和控制措施。
加强耐药菌的监测:1)加强多重耐药菌监测工作。积极开展常见耐药菌的监测。监测耐药菌感染或定植高危患者,及时采集有关标本送检,必要时开展主动筛查,以及时发现、早期诊断。2)提高临床微生物实验室的检测能力。加强临床微生物实验室的能力建设,提高其对耐药菌检测及抗菌药物敏感性、耐药模式的监测水平。临床微生物实验室发现耐药菌感染和定植患者后,应及时反馈医院感染管理部门及相关临床科室,以便采取有效的治疗和感染控制措施。
实施抗菌药物药师会诊制度:抗感染相关专业临床药师应作为抗菌药物管理小组主要成员参与危重症或特殊病理、生理状况患者抗感染治疗会诊和特殊使用级抗菌药物应用会诊。参与特殊使用级抗菌药物应用会诊的药师应由医院内部授权,并由具有药学高级专业技术职务任职资格或抗感染药物专业的临床药师担任。
参与个体化药物治疗方案制订:根据患者的生理、病理状态、微生物学培养及药敏试验结果、抗菌药物的抗菌谱、药物代谢动力学/药物效应动力学特征、相互作用、药品不良反应等,参与制订患者的个体化治疗方案,以获得最佳疗效和最低治疗风险。
实施药学监护:针对患者开展个体化抗菌药物治疗的疗效和安全性监护。通过患者的症状、体征、实验室检查、影像学结果评估疗效,与治疗团队共同服务患者,及时停用或调整抗菌药物,进一步提高抗菌药物的合理应用水平。

