18F-DCFPyL PET/CT和mpMRI单独与联合使用对中高危前列腺癌盆腔淋巴结转移、包膜外侵犯及精囊腺侵犯的诊断效能比较
陈 科,贾 卓,刘亚超,牛少曦,王保军,马 鑫
1 解放军医学院,北京 100853;2 解放军总医院第一医学中心核医学科,北京 100853;3 解放军总医院第三医学中心泌尿外科医学部,北京 100853
近年来前列腺癌(prostate cancer,PCa)在我国发病率呈明显上升趋势,初诊即为局部进展甚至转移的中晚期患者超过2/3[1]。明确盆腔淋巴结转移(pelvic lymph node metastasis,LNM)、包膜外侵犯(extraprostatic extension,EPE)及精囊腺侵犯(seminal vesicle invasion,SVI)状态,对于中高危前列腺癌患者的初始治疗决策具有重要意义。多参数磁共振(multiparametric magnetic resonance imaging,mpMRI)常规应用于PCa活检前病灶的定位、风险分层及预后评估。单一影像学手段如CT、骨扫描、mpMRI诊断非局限性病变的敏感度和特异度较低[2]。前列腺特异性膜抗原(prostatespecific membrane antigen,PSMA)是在前列腺癌细胞中过表达的一种细胞表面跨膜蛋白,68Ga-PSMA PET/CT已在先前研究中被证明对识别生化复发性疾病具有很高的敏感度和特异度,可完善初始诊断PCa患者的分期[2-4]。18F-DCFPyL是一种新型PET/CT显像剂,相较于68Ga标记的PSMA,具有半衰期长、图像分辨率高等优点,更具临床应用前景。但既往比较18F-PSMA PET/CT与mp-MRI诊断PCa分期效能的研究有限,总体结果存在争议[5-9]。本研究以根治性前列腺切除术的组织病理学结果为金标准,旨在比较18F-DCFPyL PET/CT与mpMRI单独使用及两者联合对中高危PCa患者LNM、EPE及SVI的诊断效能。
对象与方法
1 研究对象 回顾性分析2018年1月- 2022年6月就诊于解放军总医院第一医学中心的74例前列腺癌患者临床资料。纳入标准:(1)初诊符合中高危D’Amico风险分层,中危——临床分期T2b期,血清前列腺特异性抗原(prostate specific antigen,PSA) 10 ~ 20 ng/mL,术前前列腺穿刺活检Gleason 评分7分;高危——临床分期≥T2c期,PSA>20 ng/mL,活检 Gleason 评分8 ~ 10分;(2)患者术前行18F-DCFPyL PET/CT检查和常规前列腺mpMRI检查,并随之行机器人辅助腹腔镜下前列腺根治性切除术及扩大盆腔淋巴结清扫术,临床资料和术后病理资料完整。排除标准:(1)术前检查提示远处转移;(2)术前接受过任何局部放射治疗及新辅助内分泌治疗;(3)既往盆腔手术病史;(4)同时罹患其他原发恶性肿瘤。本研究已经解放军总医院医学伦理委员会批准(伦审第S2022-438-01号)。
218F-DCFPyL PET/CT显像 患者术前均使用18FDCFPyL PET/CT进行影像学评估。18F-DCFPyL由解放军总医院第一医学中心核医学科自行合成,放射化学纯度>99%。检查前按5.55 MBq/kg静脉注射18F-DCFPyL,嘱患者安静休息60 min后行PET/CT图像采集。由两名有经验的核医学科医师对图像进行盲法阅片,将放射性摄取高于自身腹股沟区淋巴结的盆腔内淋巴结视为转移淋巴结,见图1。对前列腺包膜及精囊腺进行视觉评估,若前列腺包膜外或精囊腺组织局灶性核素摄取增高,则认为存在EPE或SVI。
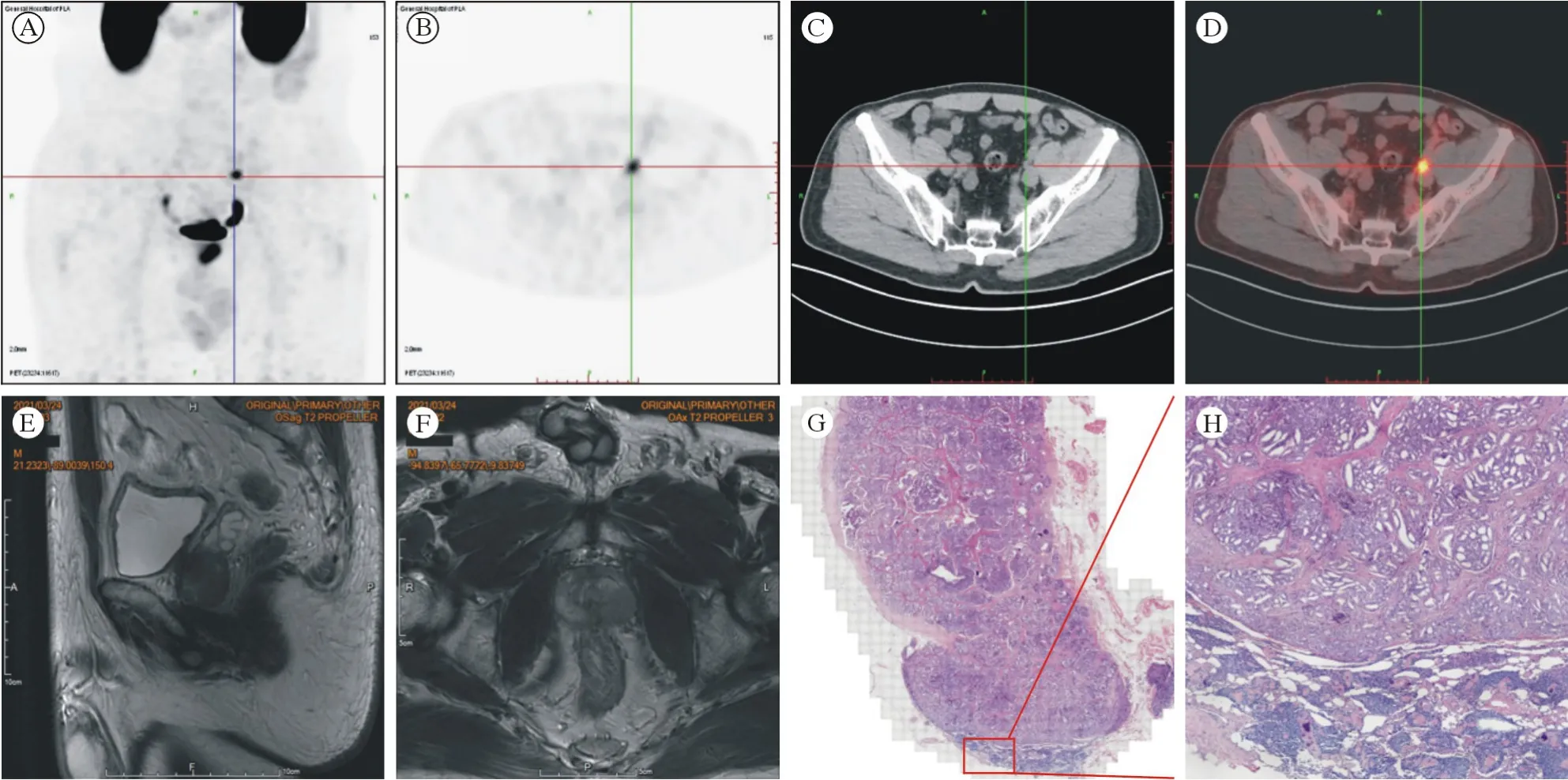
图1 1例63岁高危PCa患者,术前PSA:12.54 ng/mL,Gleason评分:4+5=9分。A ~ D为18F-DCFPyL PET/CT成像,显示前列腺内PSMA高表达灶,左侧盆壁可见一长径约0.7 cm淋巴结,伴放射性浓聚;E ~ F为T2WI图像,可见左侧外周带4 - 6点钟方向稍短T2信号结节影,盆腔未见异常肿大淋巴结;G ~ H为术后盆腔清扫淋巴结病理图片,显示左侧盆腔淋巴结见前列腺癌转移Fig.1 A 63-year-old man with high-risk PCa, PSA: 12.54 ng/mL, Gleason score of 4 + 5=9. A-D are 18F-DCFPyL PET/CT images showing a foci of high PSMA expression in the prostate gland and a lymph node of approximately 0.7 cm in length with radiological concentration in the left pelvic wall; E-F are T2WI images; G-H are postoperative pelvic lymph node pathology images, showing metastases of prostate cancer in the left pelvic lymph node
3 mpMRI显像 采用美国GE Discovery 750 3.0T MR扫描仪,患者检查前禁食4 ~ 6 h,适度充盈膀胱,取仰卧位,扫描中心位于耻骨联合上缘水平,扫描范围为全盆腔。常规mpMRI检查序列包括:横断面、冠状面、矢状面薄层高分辨率T2WI扫描,DWI序列,DTI序列。mpMRI结果由两名经验丰富的放射科医师审查,mpMRI影像表现为前列腺不规则肿胀、包膜不完整、前列腺周围脂肪内可见肿瘤或直肠前列腺角消失则EPE报告为阳性。若双侧精囊中存在低信号病灶,认为SVI阳性。如果淋巴结位于前列腺肿瘤引流区域,且DWI和ADC图显示弥散受限,视为盆腔淋巴结转移。
418F-DCFPyL PET/CT与mpMRI两者联合结果判读 根据两者单独成像结果,任意一个影像检查报告为阳性,则认为两者联合的结果是阳性。
5 手术方式及淋巴结清扫范围 患者均行机器人辅助腹腔镜下前列腺根治性切除术及扩大盆腔淋巴结清扫术,淋巴结清扫范围包括双侧髂外区、髂内区、髂总、闭孔区的脂肪淋巴结组织。
6 分析指标 以术后组织病理学检查为金标准,比较18F-DCFPyL PET/CT与mpMRI单独及两者联合的诊断结果,绘制相应的受试者工作特征曲线,计算受试者工作特征曲线下面积(area under curve,AUC),比较不同影像检查方法的AUC。
7 统计学方法 应用SPSS 26.0软件进行统计学分析,符合正态分布的计量资料以表示;非正态分布计量资料以Md(IQR)表示,计数资料以例数(百分比)表示。以术后组织病理学检查作为金标准,采用Kappa检验比较18F-DCFPyL PET/CT和mpMRI单独及两者联合与病理结果的一致性,计算不同检查方法的AUC变化,通过DeLong检验比较不同影像检查方法的AUC。P<0.05为差异有统计学意义。
结 果
1 纳入患者一般资料 74例患者,平均年龄(66.8 ± 6.7)岁,体质量指数(25.2 ± 2.8) kg/m2,PSA中位值15.3(IQR:9.4 ~ 26.1) ng/mL,术前Gleason评分7分33例,8分20例,≥9分21例。根据D’Amico风险分组标准,中危组26例(35.1%),高危组48例(64.9%)。盆腔淋巴结平均清扫数量11(IQR:7 ~ 14)个,病理淋巴结转移阳性7例(9.5%),阴性67例(90.5%)。病理精囊侵犯阳性12例(16.2%),阴性62例(83.8%)。病理包膜外侵犯阳性36例(48.6%),阴性38例(51.4%)。见表1。

表1 74例中高危前列腺癌患者临床资料特征Tab. 1 Clinical characteristics of 74 patients with moderate to high-risk prostate cancer
218F-DCFPyL PET/CT与mpMRI单独及两者联合对盆腔淋巴结转移的诊断效能 根据病理结果,18F-DCFPyL PET/CT发现淋巴结转移真阳性4例、遗漏3例, mpMRI发现淋巴结转移真阳性2例、遗漏5例,见表2。18F-DCFPyL PET/CT诊断患者盆腔淋巴结转移的SE、SP、PPV、NPV分别为57.1%、98.5%、80.0%、95.7%,Kappa值为0.638(P<0.001)。mpMRI诊断患者盆腔淋巴结转移的SE、SP、PPV、NPV分别28.6%、97.0%、50.0%、92.9%,Kappa值为0.317(P<0.004)。18FDCFPyL PET/CT诊断盆腔淋巴结转移相比mpMRI具有更高的效能(AUC:0.78vs0.63,P=0.106),但结果无统计学差异,两者联合相比单独使用18F-PSMA PET/CT未能表现出更佳的效能(AUC:0.76vs0.78,P=0.154),见图2和表3。

表2 18F-DCFPyL PET/CT、mpMRI及两者联合对于前列腺癌盆腔淋巴结转移、精囊腺侵犯及包膜外侵犯的诊断结果Tab. 2 Diagnostic results of 18F-PSMA PET/CT, mpMRI and combination of the two

表3 18F-DCFPyL PET/CT、mpMRI及两者联合对于前列腺癌盆腔淋巴结转移、精囊腺侵犯及包膜外侵犯的敏感度、特异度、阳性预测值、阴性预测值、准确率、Kappa值及AUC值Tab. 3 Diagnostic accuracy of 18F-PSMA PET/CT, mpMRI and the combination of the two
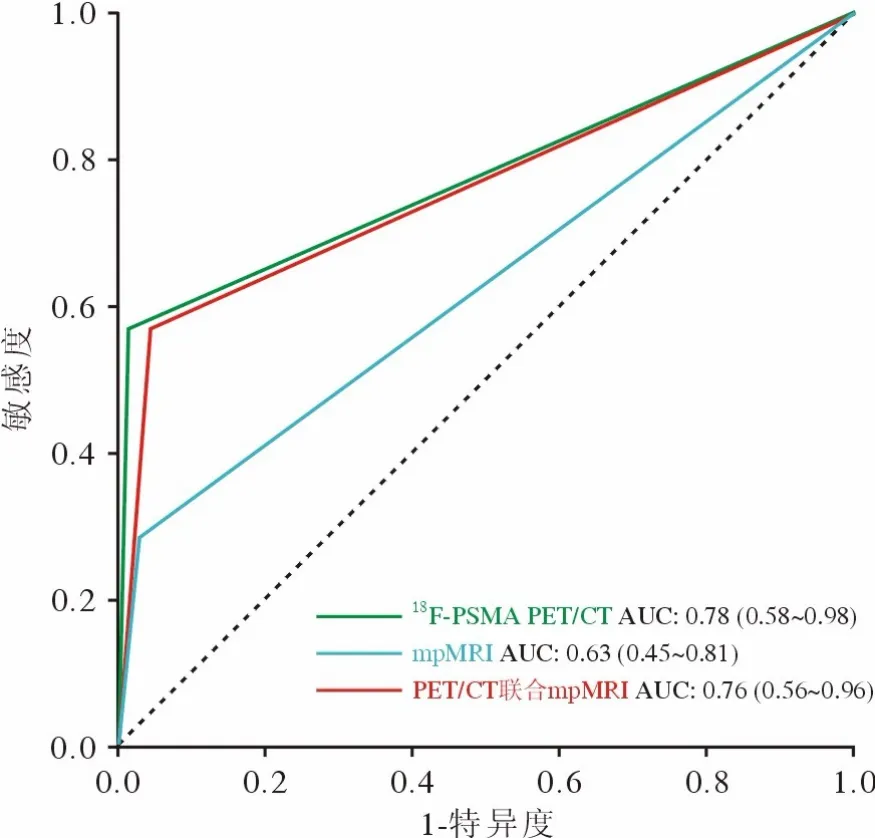
图2 18F-DCFPyL PET/CT、mpMRI及两者联合诊断前列腺癌盆腔淋巴结转移的ROC曲线Fig.2 ROC curves for 18F-DCFPyL PET/CT, mpMRI and 18FDCFPyL PET/CT + mpMRI in evaluation of pelvic lymph node metastasis
318F-DCFPyL PET/CT与mpMRI单独及两者联合对于精囊腺侵犯的诊断效能18F-DCFPyL PET/CT发现精囊腺侵犯真阳性7例、遗漏5例,mpMRI发现淋巴结转移真阳性8例、遗漏4例。18F-DCFPyL PET/CT诊断患者精囊腺侵犯的SE、SP、PPV、NPV分别为58.3%、91.9%、58.3%、91.9%,Kappa值为0.503(P<0.001),AUC值为0.75(95%CI:0.60 ~ 0.90)。mpMRI诊断患者精囊腺侵犯的SE、SP、PPV、NPV、准确率分别为66.7%、95.2%、72.7%、93.7%、90.5%,Kappa值为0.64(P<0.001),AUC值为0.81(95%CI:0.67 ~0.95)。在检测精囊腺侵犯方面,相比单独使用18F-DCFPyL PET/CT,mpMRI (AUC:0.81vs0.75,P=0.447)及两者联合(AUC:0.83vs0.75,P=0.185)有更高的AUC值,但无统计学差异。虽然两者联合相比单独使用mpMRI提高了整体诊断效能(AUC:0.83vs0.81,P=0.690),但结果无统计学差异。见图3。

图3 18F-DCFPyL PET/CT、mpMRI及两者联合诊断前列腺癌精囊腺侵犯的ROC曲线Fig.3 ROC curves for 18F-DCFPyL PET/CT, mpMRI and 18FDCFPyL PET/CT + mpMRI in evaluation of seminal vesicle invasion
418F-DCFPyL PET/CT与mpMRI单独及两者联合对于前列腺包膜侵犯的诊断效能18F-DCFPyL PET/CT发现前列腺包膜侵犯真阳性14例、遗漏22例,mpMRI发现淋巴结转移真阳性21例、遗漏15例。18F-DCFPyL PET/CT诊断患者前列腺包膜外侵犯的SE、SP、PPV、NPV分别为38.9%、89.5%、77.8%、60.7%,Kappa值为0.287(P=0.004),AUC值为0.64(95%CI:0.55 ~ 0.74)。mpMRI诊断患者前列腺包膜外侵犯的SE、SP、PPV、NPV分别为58.3%、92.1%、87.5%、70.0%,Kappa值为0.509(P<0.001),AUC值为0.75(95%CI:0.66 ~0.85)。在诊断包膜外侵犯方面,与单独使用18FDCFPyL PET/CT相比,使用mpMRI (AUC:0.75vs0.64,P=0.007)及两者联合(AUC:0.73vs0.64,P=0.019)对诊断前列腺包膜外侵犯均显示出更佳的效能,结果有统计学差异。两者联合诊断效能相比mpMRI未显示出显著优势(AUC:0.73vs0.75,P=0.152)。见图4。
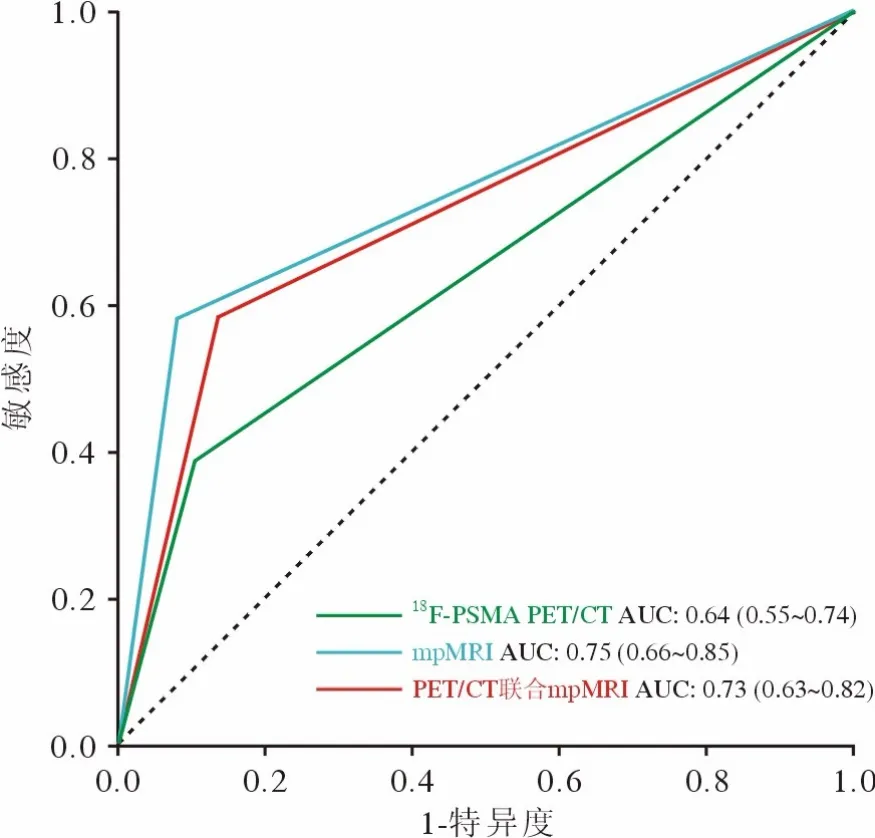
图4 18F-DCFPyL PET/CT、mpMRI及两者联合诊断前列腺癌包膜外侵犯的ROC曲线Fig.4 ROC curves for 18F-DCFPyL PET/CT, mpMRI and 18FDCFPyL PET/CT + mpMRI in evaluation of extraprostatic extension
讨 论
PCa患者初始临床TNM分期和风险分层会显著影响后续疾病管理,早期精准诊断对于制定个体化治疗方案及手术策略有极为重要的作用。术前准确诊断区域淋巴结转移状态及精准定位转移淋巴结位置,对于判断是否需要行淋巴结清扫及指导清扫范围具有重大意义[10]。在本研究中,18FDCFPyL PET/CT在诊断盆腔局部淋巴结转移方面较mpMRI有显著优势,有更高的敏感度(57.1%vs28.6%)和特异度(98.5%vs97%),AUC:0.78vs0.63,P=0.106。mpMRI通常只能识别具有显著解剖学特征改变的病理性淋巴结(如非椭圆形和短轴直径超过8 mm等),而PSMA PET/CT可以发现直径5 mm的转移淋巴结[11]。其高特异性提示18FDCFPyL PET/CT诊断阴性淋巴结转移的结果是基本可靠的,两者联合未能提高诊断效能(AUC:0.76vs0.78,P=0.154)。值得注意的是本研究中18F-DCFPyL诊断盆腔局部淋巴结转移敏感度中等(57.1%),与Jansen等[12]研究结果的敏感度相似(57.1%vs41.2%),可能与本研究中LNM阳性患者例数较少有关(9.5%)。对于中高危PCa患者,术前行18F-DCFPyL PET/CT有助于诊断区域淋巴结转移状态,两者联合未能提高整体的诊断效能。
超过25%的高危PCa患者存在SVI,病理证实SVI (pT3b)患者的5年无生化复发生存率仅为33.8% ~ 38%[13]。术前精囊腺的侵犯状态可能改变治疗决策,如临床诊断为T3b PCa患者可在术前行新辅助内分泌治疗,以减少手术切缘阳性率,最大限度地提高肿瘤控制效果。在检测SVI方面,本研究表明18F-DCFPyL PET/CT + mpMRI相比单独使用18F-DCFPyL PET/CT (AUC:0.83vs0.75,P=0.185)或mpMRI (AUC:0.83vs0.81,P=0.690)有更高的诊断效能,两者联合可能有助于对SVI的评估。Privé等[14]研究表明,与mpMRI相比,18F-PSMA-1007 PET/CT对SVI (pT3b)的检出率可能更高(90%vs76%)。
保留神经的前列腺根治性切除术被推荐应用于局限性前列腺癌,但不适合怀疑有EPE的PCa患者,术前应对患者EPE情况进行个性化、精准化的评估[15-16]。Brauchli等[17]的研究提示PSMA-PET/CT显像测量的肿瘤-包膜界面与MRI预测EPE的准确性相当。但本研究中mpMRI诊断EPE的敏感度和特异度均高于18F-DCFPyL PET/CT,mpMRI具有良好的图像分辨率,对肿瘤界限及其周围组织的评估更加准确[18]。但两者联合较单独使用mpMRI未显示出显著优势。术前根据mpMRI评估EPE状态,可以帮助术者判断是否行保神经的根治性前列腺切除术。
本研究具有一定局限性:(1)本研究为单中心回顾性研究,为减少对PSMA PET/CT成像的影响,排除了在术前行雄激素剥夺治疗的患者,在临床实践中一部分高危患者可能因发现远处转移而未行手术治疗,未能纳入该部分患者,导致选择偏倚;(2)盆腔淋巴结转移阳性患者较少(9.5%),可能导致诊断淋巴结阴性的特异度较高;(3)尽管本研究验证了mpMRI与18F-DCFPyL PET/CT在中高危PCa不同方面诊断的成像优劣,但其最终能否带来患者生存结局的获益,还缺乏相关的长期随访结果,需多中心、前瞻性研究进一步验证。
综上所述,诊断为中高危前列腺癌的患者可能受益于mpMRI和18F-DCFPyL PET/CT联合成像进行局部分期及盆腔淋巴结转移的评估。相比mpMRI,18F-DCFPyL PET/CT诊断中高危前列腺癌盆腔淋巴结分期具有显著优势,同时联合两者进行精囊侵犯状态的诊断可能提供更佳的诊断效能。对怀疑有EPE侵犯的患者,单独使用mpMRI对EPE状态进行评估是可行的。
作者贡献陈科:研究方法和设计,数据收集和分析,撰写初稿,审读和修订;贾卓:研究方法和设计,数据收集和分析,监督指导,审读和修订;刘亚超:数据收集和分析,审读和修订;牛少曦:数据收集和分析,审读和修订;王保军、马鑫:研究方法和设计,监督指导,审读和修订。
利益冲突所有作者声明无利益冲突。
数据共享声明本论文相关数据可依据合理理由从作者处获取,Email:mxin301@126.com。

