电磁导航支气管镜引导下多发结节定位实例分析
庞冲 张真发 岳东升
近年来越来越多的肺磨玻璃结节通过健康体检被发现,手术依然是首选的治疗方式,但是磨玻璃结节术前定位困难。通常为了完整切除肿瘤组织,临床中会适当的进行扩大切除范围,因此如何在手术的过程中进行精确的定位,尽可能少的切除肺组织,保留肺功能,成为了胸外科医师面临的首要问题。
1 术式简介
电磁导航技术(electromagnetic navigation bronchoscopy,ENB)是集现代电磁定位技术、虚拟支气管镜和三维CT 成像技术相结合的新一代支气管镜检查技术,可以解决大部分肺部小结节的临床定位难题,能做到:
1)精准定位:对肺部磨玻璃结节、周围性肺部微小结节进行术前定位。
2)辅助精准切除:在外科治疗“微创化”的大背景下,电磁导航技术能够助理肺部结节的精准切除。
2 技术与要点
操作流程如下:
1)术前提取CT 图像进行三维重构,勾勒病灶位置,形成手术路径。
2)术中磁导航床上再次配准,确保重构后的CT三维重构图与患者即时的实际肺部结构高度吻合。
3)定位导线实时引导气管镜或延伸鞘管抵达病灶部位。
4)抽出定位导线,保留鞘管。
5)注入吲哚箐绿进行结节定位。
6)胸腔镜进行结节切除。
2.1 临床病例
简述天津医科大学肿瘤医院2022 年10 月实施的1 例同时定位7 处结节全部微创切除病例:患者女性,58 岁体格检查发现肺部多发结节,分别位于右肺上叶前段、右肺中叶外侧段、右肺下叶背段及右肺下叶前基底段。经综合评估全部结节后,患者肺功能不能满足肺叶、肺段切除条件,最终决定实施支气管镜电磁导航引导下肺结节定位+胸腔镜楔形切除的手术方案。该患者经过准备和术前规划,分析7 处结节的具体位置,具体定位如下:其中右肺上叶前段2 个定位点定位3 个结节(图1),中叶外侧段1 个定位点定位1 个结节(图2),下叶背段1 个定位点定位1 个结节(图3),右下叶前基底段1 个定位点定位2 个结节(图4)。最终成功完成7 处结节的完整切除,最大限度的保留了患者的正常肺组织。术后病理证实:7 处结节均为微浸润性腺癌。
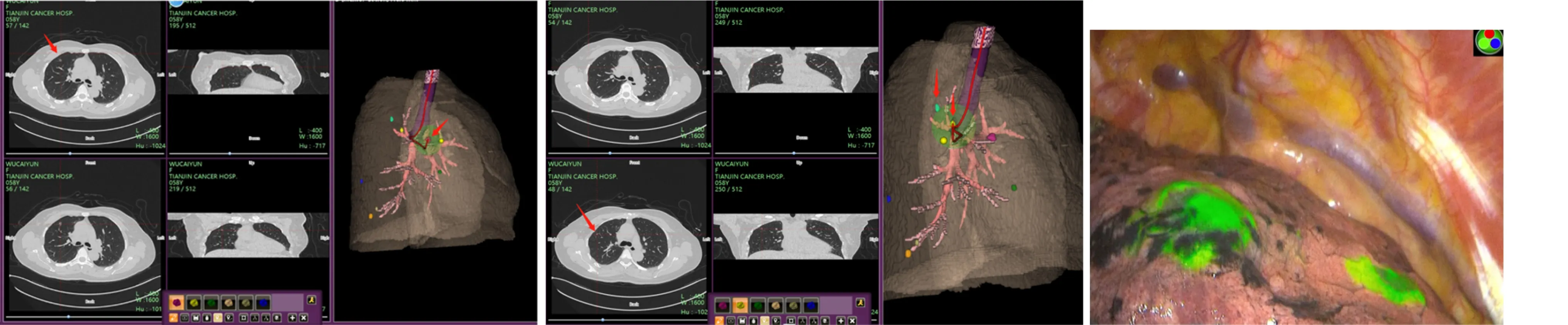
图1 右肺上叶前段病灶导航及两个染色点荧光胸腔镜下显影图
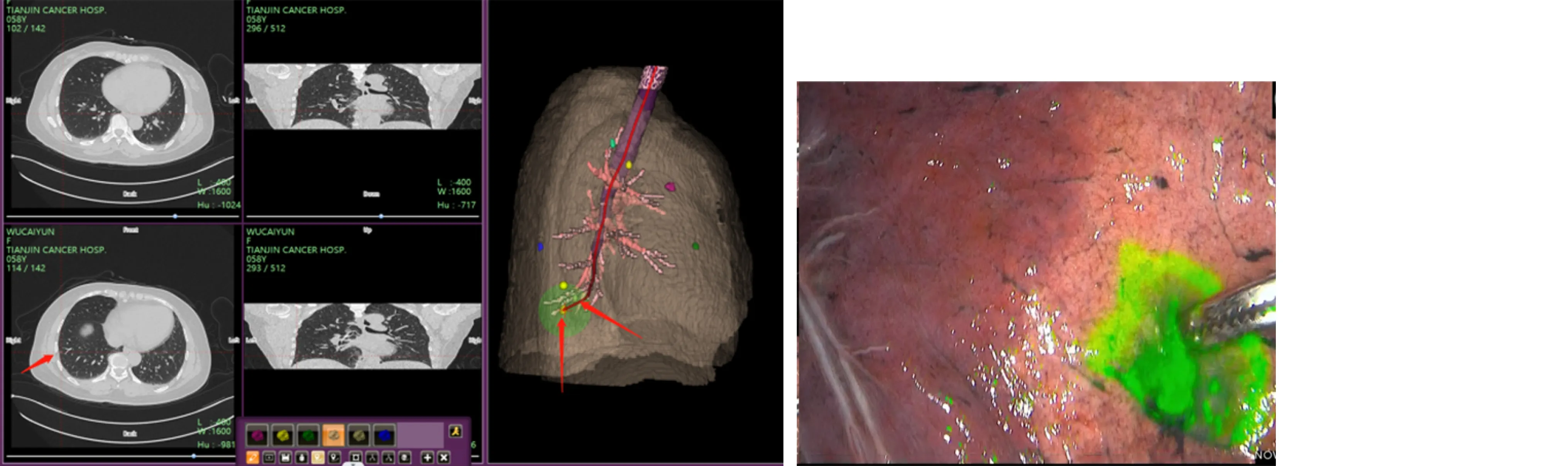
图4 右肺下叶前基底段病灶导航及一个染色点荧光胸腔镜下显影图
2.2 注意事项:
因为电磁导航支气管镜引导下定位是需要依靠计算机进行规划和计算的,为了达到尽可能高的准确性,需要在操作的过程中注意下述几点:1)术前患者进行CT 检查时需要充分吸气,这样规划路线时能看清更多的细小气管细节,可以更加准确地进行数据规划;2)患者需对称躺正于导航床上,尤其是体型较宽的男性患者,要保证磁场能够均匀穿过,这样能够提高导航的精准度;3)计算机计算会出现延时,全部导航过程动作要均匀轻柔,保证计算机能够准确计算;4)注射吲哚箐绿要缓慢,保证显影为规则圆形,如注射用力过猛动作过快将导致显色剂不规则注射,术中无法找到显影中心点;5)术中探查时钳肺动作要轻柔,尽量避开显色范围,可以避免显色剂不规则扩散影响手术效果。
3 小结
对于肺部上叶、中叶、下叶均有磨玻璃结节的患者,术中定位难度较大。外科医师为完整切除肿瘤往往采用肺叶、肺段或者扩大的楔形切除术,虽然肿瘤得到了切除,但是无法尽可能多的保留正常肺组织,术后恢复慢。近年来,多数医院采用CT 引导下金属针穿刺的方法进行定位,虽然该术式定位精准且操作简单,但是并发症的出现,以及定位后患者需要固定体位等待手术,导致患者心理压力增加。而且CT 引导下金属针穿刺仅能定位一个结节,不能对多发结节进行定位。
支气管镜电ENB,最大限度的避免了CT 引导下金属针穿刺定位带来的疼痛,减少气胸、咳血[1-2]等并发症的发生,且为多发结节的患者提供了一种更为安全的选择。在荧光腔镜的帮助下结节位置便于定位,极大的缩短了手术的探查时间。在保证切缘足够的同时最大限度的保留肺组织,减小手术损伤,术后并发症少,患者恢复快。
该项技术目前仍存在一些问题,如:1)在一定程度上依赖计算机的处理导致定位准确性有限;2)相比以往的穿刺定位方式该技术流程略显复杂;3)由于目前还属于新兴技术定位成本较高[3]。但该技术的应用给很多既往术前不能精准定位而错失手术机会的患者带来了新的希望,高龄、体弱、多发结节的患者尤其获益明显。
本文无影响其科学性与可信度的经济利益冲突。

