体外冲击波联合核心稳定性训练对产后骶髂关节疼痛的临床研究
李郭茜,朱志春,龙铁军,刘炳炎,吴京玲,欧阳文湘
产后腰痛(postpartum low back pain, PLBP)是发生在妊娠期或产褥期的一种疾病,主要引起孕产妇腰骶部的疼痛,严重者可伴有下肢放射痛、麻木等症状[1]。骶髂关节疼痛(sacroiliac joint pain,SIJP)是指排除特异性感染、急性创伤、肿瘤等原因后,骶髂关节(sacroiliac joint,SIJ)区域的疼痛与不适,伴或不伴腹股沟、下肢等部位疼痛[2]。据调查,89%产后腰痛患者合并SIJP[3],同时伴有焦虑、抑郁等精神心理疾患,严重影响了产后女性的健康水平和生活质量[4]。
近年来,核心稳定性训练(core stability training,CST)被广泛应用于SIJP患者,经证实,通过在核心肌群训练中增加不稳定平面训练[5],从而激活相关肌群,改善躯干神经肌肉控制能力[6-7],进一步提高SIJ刚度及稳定性,改善产后SIJP。体外冲击波疗法(extracorporeal shock wave therapy,ESWT)按波源传递方式分为:聚焦式、发散式和平波式,具有机械压力、空化和镇痛效应,对骨不连、膝骨关节炎、肱骨外上髁炎、跟腱炎等肌骨疾病具有明确的有效性[8],但目前鲜有文献报道其在产后SIJP中的疗效。本研究制定了发散式ESWT联合CST的康复训练方案,并验证该方案在产后SIJP中的有效性和可行性。
1 资料和方法
1.1 一般资料 选取2022年4月~2023年4月就诊于湖南省康复医院产后SIJP患者91例,均符合2021年《骶髂关节痛诊疗中国专家共识》的诊断建议[2]。纳入标准[9]:年龄25~55岁;主诉为腰骶和臀部疼痛,持续时间大于3月;查体显示三项或三项以上骶髂关节激惹试验阳性,骶髂关节CT、MRI排除其他疾病;知情同意,能配合治疗者。排除标准:其他原因造成的下腰痛患者(腰椎间盘突出、腰椎管狭窄症、腰椎滑脱等);入院前已进行其他治疗者,如局部封闭、推拿、正骨等;SIJ肿瘤、骨折、强直性脊柱炎;严重心肺、肝肾疾病不耐受治疗者;存在其他神经精神系统疾病;严重骨质疏松者。剔除和脱落标准:受试者治疗中发生扭伤等不良事件,因特殊生理情况中止治疗;依从性差,不能配合完成全部疗程者[10]。本研究通过湖南省康复医院伦理委员会审查,所有记录患者均签署知情同意书。按随机数字表法将所有患者分为基础组(31例)、观察组A和观察组B各30例。3组患者一般资料比较差异无统计学意义。见表1。
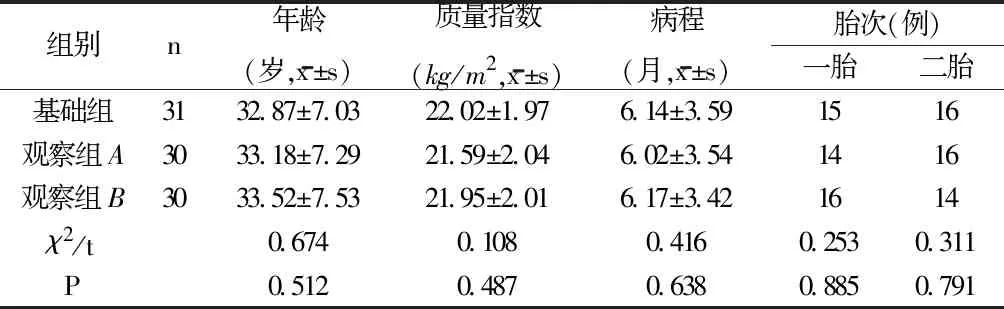
表1 3组一般资料比较
1.2 方法
1.2.1 基础组 采取常规康复治疗,包括疾病健康教育和运动疗法,重点为核心肌群抗阻训练:腹直肌抗阻训练:受试者呈仰卧起坐位,双腿固定,测试者在双肩施加阻力,限制其抬离床面[10]。每次持续5s,10次为1组,每日1组,每周5次,共4周。臀大肌抗阻训练:受试者俯卧位,膝屈髋后伸抗阻,每次持续5s,10次为1组,每日1组,每周5次,共4周[4]。竖脊肌抗阻训练,受试者俯卧位,下肢固定,背伸对抗施于双肩的阻力[11-12]。每次持续5s,10次为1组,每日1组,每周5次,共4周。动作顺序随机,不同动作间休息2min。
1.2.2 观察组A 在基础组基础上采用ESWT治疗。定位方法:体表标志结合痛点定位[7]。SIJP多见于髂后上棘尾侧约10cm和旁侧或内侧约3cm的臀部区域。部分患者合并腹股沟和/或坐骨结节区疼痛[8]。在患者主诉疼痛区域,主诊医师按压痛点,引出痛感后标记,力度以患者可耐受为宜[13]。治疗处方:采用SKW3S型体外冲击波治疗仪,患者取俯卧位,治疗区域涂抹耦合剂,冲击波传导子选用标准头(15mm),对准标记痛点进行治疗。治疗压力 1.2~2.0 bar,频率8.0~12 Hz,手柄压力中等,冲击剂量2000次。冲击治疗每周1次,共4周[7]。
1.2.3 观察组B 在基础组基础上采用ESWT联合CST治疗。参照《美国国家体能协会核心训练指南(修订版)》和《脊柱康复医学》中的CST相关章节[14-15],将训练动作设定为臀桥(1组)、侧桥(2组)、“死虫”式(3组)3组动作,每组动作分为a、b、c 3个等级难度,由a→c逐级递增。每次选取3个动作,根据受试者能力,逐渐增加训练难度。其中包括5min的热身运动、20min的稳定运动、5min的放松运动[16]。在肌肉充分激活的同时避免疲劳[17-18]。训练频率为1周5次,每次30min,共4周。见图1。

图1 核心稳定性训练示意图
1.3 评定标准 视觉模拟疼痛评分(visual analogue scale,VAS),在白纸上画一条10cm的粗直线,一端为“无痛”,另一端为“难以忍受的剧烈疼痛”,患者根据自我感受的疼痛程度,在直线某一点标记,以表示疼痛强度,从起点至标点处的距离长度(cm)为疼痛评分值。Oswestry 功能障碍指数问卷表 (Oswestry disability index,ODI)[19],包括10项评估:疼痛强度、生活自理、提物、步行、坐位、站立、干扰睡眠、性生活、社会生活、旅游等。每个问题6个选项,评分0~5分6个梯度,总分0~45分,分数越高表明功能障碍越严重。SF-36简明健康调查简表(Short form 36,SF-36)[20],它从生理机能、生理职能、躯体疼痛、一般健康状况、精力、社会功能、情感职能以及精神健康等8个领域概括了被调查者的生存治疗,各个领域得分满分均为100分,
分数越高健康状况越好。MRI腰5-骶1椎间盘水平竖脊肌横截面积测定[21-22],利用飞利浦核磁仪器对MRI腰5~骶1椎间盘水平中间位的T2加权相,采用徒手描记法标记竖脊肌横截面,计算其面积。见图2。

图注:1为治疗前L5-S1椎间盘水平竖脊肌横截面积描记及面积值;2为治疗4周后L5-S1椎间盘水平竖脊肌横截面积描记及面积值。Area表示描记区域面积(cm2);Mean表示信号强度均值;Min表示信号强度最小值;Max表示信号强度最大值;Sid Dev表示描记区域灰度值测定标准差。
2 结果
2.1 参与者数量 共纳入91例患者,随访中基础组脱落1例,最后进入结果分析90例。
2.2 VAS评分 治疗前,3组VAS评分比较差异无统计学意义。治疗4周后,3组VAS评分均较治疗前降低 (均P<0.05)。其中,观察组A、观察组B的VAS评分均低于基础组 (均P<0.05),且观察组B较观察组A明显降低 (P<0.05)。见表2。
表2 3组治疗前后VAS评分比较 分,
2.3 ODI评分 治疗前,3组ODI评分比较差异无统计学意义。治疗4周后,3组ODI评分均较治疗前降低 (均P<0.05)。其中,观察组A、观察组B的ODI评分均低于基础组 (均P<0.05),且观察组B较观察组A明显降低 (P<0.05)。见表3。
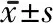
表3 3组治疗前后ODI评分比较 分,
2.4 SF-36评分 治疗前,3组SF-36评分比较差异无统计学意义。治疗4周后,3组SF-36评分较治疗前均提高 (均P<0.05)。其中,观察组A、观察组B的SF-36评分均高于基础组 (均P<0.05),且观察组B较观察组A明显升高 (P<0.05)。见表4。
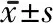
表4 3组治疗前后SF-36评分比较 分,
2.5 MRI腰5-骶1椎间盘水平竖脊肌横截面积 治疗前,3组MRI竖脊肌横截面积比较差异无统计学意义。治疗4周后,3组MRI竖脊肌横截面积较治疗前均无明显变化,组间比较差异无统计学意义。见表5。

表5 3组治疗前后MRI竖脊肌横截面积比较
3 讨论
3.1 产后SIJD因素分析 骶髂关节(sacroiliac joint,SIJ)为滑膜关节,由骶骨和髂骨的耳状面构成。其通过周围的韧带、肌肉和筋膜系统的力学机制关闭骨盆,又称为“骨-关节-韧带系统”[23]。在结构上,SIJ位于骨盆后环,承担轴向和旋转负荷,是脊柱、骨盆与下肢应力传递的枢纽。孕妇在妊娠期体内激素水平的变化可诱发SIJ周围韧带的松弛,使得SIJ活动度增加。同时,体重增加及腰骶椎的过度前凸致孕产妇身体重心向前移位,使SIJ在松弛的基础上轴向负荷增加,导致其磨损和错位的风险升高。与SIJ稳定性密切相关的肌肉包括:腹肌(腹直肌、腹横肌)、臀大肌、竖脊肌、盆底肌等。在妊娠期及产后,孕产妇的腹横肌厚度变薄、肌力降低,腹直肌分离,盆底肌激活异常或无力,竖脊肌失用性萎缩和疲劳性损伤等造成了SIJ核心肌群收缩失衡,影响了肌群运动协调性及能量在运动链条的有效传递,打破了脊柱-骨盆-下肢正常的应力平衡,最终造成脊柱及SIJ失稳。与此同时,骨盆肌肉、韧带、血管及神经受到牵拉,致痛物质渗入腰骶神经丛,均诱发类似坐骨神经痛的临床症状[25],导致产后SIJP的发生。
3.2 ESWT联合CST治疗产后SIJP ESWT具有非侵入、安全、有效的特点,已在肌骨疾病临床治疗领域广泛应用[26-27],但对于产后SIJP这一特殊人群的相关研究鲜有报道。本研究观察组A(ESWT组)的ODI、SF-36评分均高于基础组(常规康复治疗组),患者疼痛减轻,生活质量提高,证实了这一方法的有效性。分析其治疗机制为:①ESWT在骶髂关节肌肉、骨骼等不同性质组织间界面可产生拉应力及压应力,可诱发组织松解、促进微循环、增加细胞摄氧量,从而达到治疗目的;②ESWT的空化效应,使人体组织气泡内气体以极快速度膨胀,引起组织微损伤,局部微毛细血管的破裂,血液和细胞介质漏出,刺激新生血管形成;改善红细胞氧合功能,加速微循环,缓解疼痛;③机械刺激抑制神经膜去极化,产生镇痛作用;改善椎体局部肌肉收缩平衡,减少病理性负荷,增强椎体稳定性,减少对脊神经的压迫,使疼痛症状得到有效缓解;④同时促进血管内皮生长因子、胰岛素样生长因子、一氧化氮等生成,进一步促进新生血管生成,加快组织修复。但目前在ESWT诊疗指南及临床应用中,针对某一疾病的参数设定(压力、频率、治疗次数等)不固定,一般以患者耐受程度为参考。更精确、个体化的ESWT治疗方案可能为该领域后续研究的方向之一。
CST在核心肌群抗阻训练中增加了不稳定平面训练,通过臀桥、侧桥、“死虫”式三套动作,着重增加盆底肌、腰方肌、腹直肌、腹斜肌、竖脊肌等组成的核心肌群力量:①减小腹直肌分离间距,同时对筋膜组织施加机械力,加强了腹部肌群、盆底肌群的肌肉力量,改善了肌肉位置,使其运动协调功能得到有效的增强;通过强有力的收缩增加腰椎刚度,稳定“脊柱-骨盆”链,这与Cibulka等的研究结果一致[28]。②通过稳定、深度、进阶式训练,加速局部血运,改善孕期及分娩时造成的肌肉劳损、血液循环障碍,从而抑制核心肌群中的肌筋膜疼痛触发点,减少内源性5-HT介质的释放及局部神经的受累,缓解疼痛[29]。而Hamed Mamipour等学者已证实,CST训练较常规康复训练,可切实改善孕产妇腰痛症状,提高生活质量[30]。ESWT的机械刺激、空化效应等可有效松解疼痛组织、改善微循环、促进新生血管形成,从而缓解SIJP疼痛症状;CST通过激活并增强神经肌肉控制和稳定性,提高了SIJ刚度和稳定性。而本研究中观察组B(ESWT联合CST组)的ODI、SF-36评分均高于基础组(常规康复治疗组),且优于任一单一治疗方法,研究结果差异有统计学意义,再次验证了联合治疗的优势。ESWT诊疗指南中对其联合富血小板血浆及干细胞在肌骨疾病中的治疗做出了不同级别的证据推荐[8],但其与经典康复训练的联合应用尚缺乏足够的循证医学支撑,这为今后的研究提供了新的思路。
3.3 研究不足之处 本研究设计分为3组,且样本量较少,研究时间较短,未进行分期康复方案,仅可作为推广应用的初步研究,在今后的研究中,应扩大样本量,进行不同时间节点的康复疗效分析。核心肌群评价指标中,以MRI下骶椎竖脊肌横截面积作为主要的客观定量指标,可能需要更长的训练周期、设定不同的训练节点判断肌肉的形态学变化。本研究所有参与人员均进行了ESWT和CST相关培训,仍无法完全达到同质化训练。以上问题在今后的研究中仍需不断完善。

