肝胆管结石患者肝部分切除术后发生腹腔感染的危险因素分析及预测模型构建
曾华珺,刘婷婷,叶守婉,宋暖,魏明明
肝胆管结石与胆道系统慢性感染、胆红素代谢异常及环境、饮食等因素存在密切关系,该病主要累及患者肝脏和胆道系统,可导致肝脏脓肿、萎缩,严重影响其正常功能[1]。肝部分切除术能够直接切除结石病灶和周围受累肝组织,可有效预防结石复发,但手术造成的创伤较大,部分患者术后发生腹腔感染,不利于身体康复,甚至可能发展为败血症、肝衰竭[2-3]。目前针对肝部分切除术后发生腹腔感染危险因素的研究较少,部分研究多集中在患者的性别、年龄等方面,本研究选取172例肝胆管结石患者,拟从术野冲洗水量、T型引流管留置数等入手,深入分析肝部分切除术后发生腹腔感染的相关危险因素,以帮助护理人员更好地制定护理干预对策,保护患者安全,改善整体预后质量。现报告如下。
1 资料与方法
1.1 一般资料 选取2022年2月—2023年1月于南阳市第一人民医院接受肝部分切除术的172例肝胆管结石患者为研究对象。其中男90例,女82例;年龄41~76(56.23±7.08)岁;手术方式:开腹手术108例,腹腔镜手术64例。本研究经我院医学伦理委员会批准(伦理审批号:2022008)。
1.2 入选标准 纳入标准:(1)符合《胆道镜在肝胆管结石病诊断与治疗中的应用专家共识(2019版)》[4]中的诊断标准;(2)符合肝部分切除术相关指征;(3)患者知情同意。排除标准:(1)既往有上腹部手术史者;(2)肝胆管结石晚期并发门脉高压、胆汁性肝硬化者;(3)合并凝血功能障碍者;(4)术前即存在感染性疾病者;(5)糖尿病患者。
1.3 方法
1.3.1 手术方法 通过腹部影像学检查确定肝胆管结石的位置,分析患者肝胆管系统损伤、身体耐受、肝功能储备等情况,合理制定手术方案和切除范围;术中辅以胆总管探查术,在胆道镜引导下取出结石,留置T管引流;采用肝脏Glisson纤维鞘的选择性入肝血流阻断法,以降低保留肝组织缺血再灌注损伤风险。
1.3.2 腹腔感染判定 参照《医院感染诊断标准(试行)》[5]中的腹腔感染判定标准:(1)腹肌紧张,腹部压痛、反跳痛;(2)腹部B超或CT检查显示腹腔内存在脓性渗出;(3)腹腔引流出脓性液体;(4)白细胞总数、中性粒细胞百分比增高;(5)体温>38.0 ℃。
1.3.3 资料收集 于术前抽取患者空腹静脉血5 mL,采用全自动生化分析仪测定总胆红素(TBIL)、白蛋白(ALB)水平;收集患者性别、年龄、手术方式、术野冲洗水量、T型引流管留置数、是否存在术后胆汁漏、是否存在结石残留等资料,由经过系统培训的人员收集。
1.3.4 质量控制 抽血后2 h内将血液样本送至实验室进行检验,一组人员检验完毕后,由另一组人员完成复检,共同分析并得到无异议的最终结果;录入资料时由双人录入并核对,确保数据准确性。
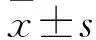
2 结果
2.1 肝部分切除术后发生腹腔感染的单因素分析 172例接受肝部分切除术的肝胆管结石患者中,术后发生腹腔感染26例,感染发生率为15.12%。2组性别、手术方式、结石残留情况、术前TBIL水平比较差异无统计学意义(P>0.05);感染组年龄≥60岁、术野冲洗水量<2 L、T型引流管留置数≥2根、术后胆汁漏、术前ALB<35 g/L的患者比例高于未感染组,差异有统计学意义(P<0.05)。见表1。

表1 肝部分切除术后发生腹腔感染的单因素分析
2.2 肝部分切除术后发生腹腔感染的多因素Logistic回归分析 以是否发生腹腔感染作为因变量,以单因素分析中差异有统计学意义的因素作为自变量,进行多因素Logistic回归分析,赋值情况见表2。结果显示,年龄≥60岁、术野冲洗水量<2 L、T型引流管留置数≥2根、术后胆汁漏、术前ALB<35 g/L是肝胆管结石患者肝部分切除术后发生腹腔感染的独立危险因素(P<0.05)。见表3。

表2 变量赋值表
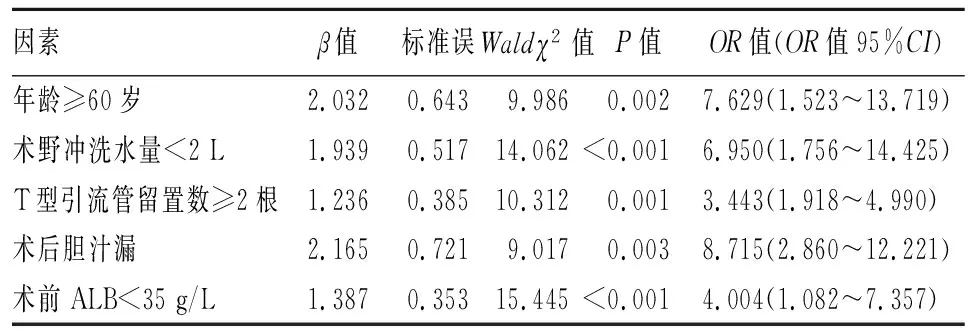
表3 肝部分切除术后发生腹腔感染的多因素Logistic回归分析
2.3 Logistic回归模型对肝部分切除术后发生腹腔感染的预测价值 基于上述危险因素构建Logistic回归预测模型,绘制ROC曲线显示,该模型预测肝胆管结石患者肝部分切除术后发生腹腔感染的AUC为0.843(95%CI:0.759~0.927),灵敏度为0.955,特异度为0.689。见图1。
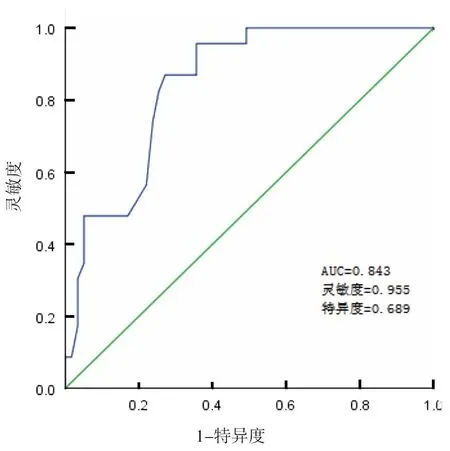
图1 Logistic回归模型预测肝部分切除术后发生腹腔感染的ROC曲线
3 讨论
肝胆管结石作为肝胆管常见疾病之一,有较高的发病率和复发率,临床上常采用肝部分切除术治疗该病,直接切除结石所在位置的部分肝组织,能够有效清除结石[6]。但在术后康复过程中,部分患者腹腔内可能发生感染,严重时需要通过二次手术来清洗腹腔、修复胆管,增加了患者身心痛苦和医疗负担[7]。阳揭宇等[8]对54例行肝部分切除术治疗的肝胆管结石患者进行分析,发现共有8例患者术后发生腹腔感染,感染发生率为14.8%。本研究中172例肝部分切除术的肝胆管结石患者,共有26例于发生术后腹腔感染,感染发生率为15.12%,这与上述研究结果基本一致。提示肝胆管结石患者肝部分切除术后存在一定的腹腔感染风险,需要积极采取预防措施,降低感染发生率,从而改善患者预后,缩短康复时间。
通过多因素Logistic回归分析发现,影响肝胆管结石患者肝部分切除术后发生腹腔感染的因素主要包括年龄、术野冲洗水量、T型引流管留置数、术后胆汁漏及术前ALB水平。(1)年龄≥60岁。随着年龄增长,患者的免疫功能、恢复能力逐渐减弱,腹腔内创面的愈合速度减慢,容易受到病原菌侵袭而发生感染[9]。老年患者常合并多种基础疾病,体内分泌活动、代谢活动紊乱,会对腹腔内各脏器组织产生不利影响,最终导致腹腔感染风险增加[10]。基于此,需要加强对老年患者的围术期动态监测,准确评估患者术前状态,积极控制基础疾病,使患者在机体最佳状态下完成手术,以增强患者的耐受力[11]。(2)术野冲洗水量<2 L。夏旺宁等[12]认为,若肝胆管结石患者的术野冲洗水量<2 L,则其在肝部分切除后更易发生腹腔感染,应当在术中适当增加术野冲洗水量,以降低腹腔感染的发生风险。肝部分切除术的创面较大,一旦术中冲洗不到位,容易残留胆汁、污染物等,还可能影响手术视野,遗留未缝闭的胆道,使患者术后发生腹腔感染的风险增加[13]。在手术过程中,需要适当增加术野冲洗水量,充分冲洗出腹腔内污染物,以确保局部洁净,同时改善手术视野,辅助术者更为准确地完成相关操作,降低腹腔感染风险[14]。(3)T型引流管留置数≥2根。马志勇等[15]在研究中指出,肝胆结石术后感染的发生与引流管使用数量存在密切联系,需要适当减少引流管数量,预防术后感染的发生,确保患者尽快康复。在留置T型引流管后,患者创面渗出液能够充分流出,但也会导致腹腔与外界环境相通,病原菌可能通过引流管逆行侵入腹腔,继而引发感染,T型引流管留置数越多,感染风险也就越大[16]。在留置引流过程中,T型引流管可能对膈肌产生刺激,且当患者翻身、下床活动时,引流管容易出现弯折,造成引流液蓄积或反流,使患者更易发生腹腔感染[17]。基于此,需要合理控制T型引流管留置数,并在引流期间加强巡视,及时处理引流管堵塞、弯折等问题,观察引流液颜色、性状和引流量,准确掌握拔管指征,尽早为患者拔除引流管[18]。(4)术后胆汁漏。术后胆汁漏容易导致肝断面积液、积脓,严重污染创面,继而引发胆源性腹腔感染[19]。在手术过程中,需要积极配合术者操作,细致地完成胆管结扎和缝闭,同时做好断面保护措施,预防由胆漏引发的腹腔感染[20]。(5)术前ALB<35 g/L。孙亭立等[21]研究指出,血清ALB下降提示肝切除患者的免疫功能、肝储备功能下降,更易发生术后感染。ALB能够维持机体营养和渗透压,一旦患者体内ALB水平过低,正常的免疫系统活动会受到影响,增加腹腔内病原菌感染风险[22-23]。因此,临床需要在术前全面评估患者营养状况,完善围术期营养管理,叮嘱患者进食易消化、高蛋白、富含维生素的食物,减少高脂、高胆固醇食物的摄入[24]。
此外,基于上述危险因素构建风险预测模型,绘制ROC曲线显示,该模型预测肝胆管结石患者肝部分切除术后发生腹腔感染的AUC为0.843(95%CI:0.759~0.927),灵敏度为0.955,特异度为0.689,提示此风险预测模型的预测价值较高,可帮助护理人员准确筛查高危风险患者,尽早制定应对策略。
综上所述,年龄≥60岁、术野冲洗水量<2 L、T型引流管留置数≥2根、术后胆汁漏、术前ALB<35 g/L是肝胆管结石患者肝部分切除术后发生腹腔感染的危险因素,临床应据此制定针对性的护理干预对策,对年龄≥60岁者进行针对性干预,术前检测ALB水平,术中增加术野冲洗水量,减少T型引流管留置数,密切观察术后胆汁漏情况。

