牙槽嵴保存术在牙周感染位点中的应用:从软硬组织再生到后续种植修复
孙徐麟,戴安娜,黄佳萍,徐晟瀛,丁佩惠
牙槽嵴保存术(alveolar ridge preservation,ARP)又名位点保存术,是一种在拔牙同期对牙槽窝进行处理,以阻断或减缓牙槽嵴外部吸收,并最大限度地增加牙槽窝内骨形成,实现软硬组织增量或保存的手术方法[1]。牙槽嵴保存术可以在拔牙同期以较简单的术式及较小的创伤保存较多的牙槽窝骨质[2],避免在种植前或种植同期行术式复杂、创伤较大的外科骨增量手术,为后期种植体植入以及美学修复提供便利及必要条件。
临床上常见的失牙原因有牙周病(69.2%)、牙髓治疗失败(24.6%)以及外伤(6.2%)等[3]。其中由牙周病导致拔除的预后无望牙往往牙槽骨吸收严重,软组织也可能存在一定程度的退缩[4]。在牙齿拔除后,拔牙位点的牙槽骨会丧失原有的生理性刺激,并受到牙周感染拔牙窝内残留的炎性刺激,牙槽骨吸收进一步加重,导致牙槽嵴低平及软组织缺陷,增加后期种植修复治疗的难度[5]。因此,针对无法保留的牙周炎患牙,在拔除同期行牙槽嵴保存术具有重要意义。目前关于牙周炎患者牙槽嵴保存术的综述主要集中于术后硬组织的改变,本文拟从软硬组织改变以及对后续种植影响等方面进行综述。
1 牙周感染对牙槽窝愈合的影响
常规拔牙窝的愈合过程可分为炎症期、增殖期、骨改建与重塑期三个阶段[6]。炎症期主要为血凝块的形成与炎症细胞的迁移,即拔牙后形成血凝块止血,随后炎症细胞会迁移至伤口处进行“清洁”,并联同新生血管等细胞形成肉芽组织后逐渐被临时结缔组织基质取代[7]。增殖期的主要特点为临时基质的快速沉积,即纤维增生[8],临时基质被血管和骨形成细胞穿透,编织骨逐渐形成。在最后的骨改建与重塑期,骨的形态与结构会发生变化,并由板层骨逐渐取代编织骨,使其具有相应生物学功能。有学者研究发现,前磨牙及磨牙在拔除3、6和12个月后,牙槽嵴的水平宽度会分别减少(2.02±0.81)、(3.79±0.23)、4.9~7.2 mm,垂直高度会分别减少约(0.95±0.39)、(1.24±0.11)、2.0~4.5 mm,其中2/3的牙槽骨吸收发生在拔牙后的前3个月[9-12]。拔牙后的伤口愈合不仅会造成牙槽窝骨壁的尺寸减小,同时也会导致其周围软组织结构的改变[13]。Farmer等[14]发现,上颌前牙在拔除6~8周后,颊侧软组织高度会损失(0.98±1.17)mm,腭侧软组织高度会损失(0.56±0.53)mm,同时唇颊侧软组织厚度会增加0.09~0.30 mm。Chappuis等[15]指出,唇颊侧骨壁厚度<1 mm的患者唇颊侧软组织厚度在拔牙8周后从0.7 mm增加为5.3 mm。Iasella等[16]发现,在牙拔除6个月后,距离牙槽嵴3 mm的颊舌侧软组织厚度增加了0.4~0.5 mm,并且会形成厚度为(2.1±1.3)mm的软组织覆盖整个拔牙创。Barone等[17]还发现,健康拔牙窝在愈合4个月后,角化龈宽度增加了约0.7 mm,与基线时相比存在显著差异。故健康牙槽窝自然愈合会使拔牙位点的软组织厚度及角化龈宽度增加,但同时自然愈合也会伴随着牙槽窝骨壁的吸收,这会极大程度地限制后续的种植修复治疗。
相对于健康牙槽窝的自然愈合过程,牙周感染位点的拔牙窝愈合情况会有所不同。Kim等[18]通过动物实验发现,在健康牙槽窝愈合初期,牙周膜往往与牙槽嵴呈垂直排列,但在牙周感染位点则倾向于平行排列,其纤维数量也少于健康拔牙窝。Ahn等[19]发现,重度牙周炎患牙在拔除16周后,新骨面积才超过牙槽骨新再生组织总量的50%,而在健康牙槽窝中这一数据为8周。Bertl等[20]对250例患者的拔牙位点进行回顾性研究发现,牙周炎引起的骨破坏与拔牙位点延迟皮质化相关;这一结论也被Ahn等[19]证实,其研究中的非牙周炎位点在拔牙10周后都完成了皮质化,而在牙周感染位点中则只有20.51%完成皮质化。故牙周感染拔牙窝在愈合初期组织成分会更加复杂,同时其拔牙位点的骨形成与皮质化过程也会慢于健康牙槽窝。
牙周感染位点的牙槽骨常呈现不均一的三维向吸收[21],自然愈合会导致已严重吸收的拔牙窝情况进一步加重。Ben Amera等[22]研究发现,牙周感染位点拔牙窝在自然愈合6个月后,骨壁高度减少约0.39 mm。Aimetti等[23]指出,前牙及前磨牙牙周感染位点在自然愈合12个月后,牙槽骨水平宽度会减少约(3.83±1.49)mm,同时牙槽窝体积损失约35.16%。Zhao等[24-25]对磨牙区牙周感染位点拔牙的研究显示,自然愈合6个月后,拔牙位点的颊舌侧骨板水平宽度会减少0.12~1.00 mm,其中距牙槽嵴顶1 mm处的颊侧中央宽度会减少0.59 mm(上颌)、0.72 mm(下颌),距牙槽嵴顶1 mm处的舌侧中央宽度会减少0.27 mm(上颌)、0.02 mm(下颌),内侧、中间和远端的骨板高度会分别减少(0.89±1.34)、(0.85±2.52)、(0.66±1.22)mm,同时角化龈宽度也会从(4.7±1.7)mm减少为(4.0±0.9)mm;而健康磨牙拔牙窝在自然愈合6个月后,拔牙位点的颊舌侧骨板水平宽度会减少(2.3±1.6)mm,颊侧骨壁高度会减少(2.07±1.94)mm[26]。相比于健康拔牙窝,牙周感染位点拔牙窝在拔除前已存在严重吸收,其牙槽嵴相对低平且宽度较正常牙槽嵴宽,故其拔牙后骨吸收对骨壁的影响会相对健康拔牙窝弱[1],同时也会伴随软组织尺寸的少量改变。
2 牙周感染位点牙槽嵴保存术疗效评价
牙周炎患者拔牙窝的自然愈合会使已经受损的拔牙窝发生更明显的吸收,通过牙槽嵴保存术可有效改善这一情况[6]。在彻底清除牙周感染后,牙槽嵴保存术应用于牙周感染位点的拔牙窝是安全的[27]。国内外学者对牙槽嵴保存术在牙周感染位点中的应用展开了一系列研究。现将系统检索的2022年11月30日前正式发表的相关病例系列报告、回顾性研究及前瞻性临床试验(包括随机对照研究)[22-36]总结归纳于表1。
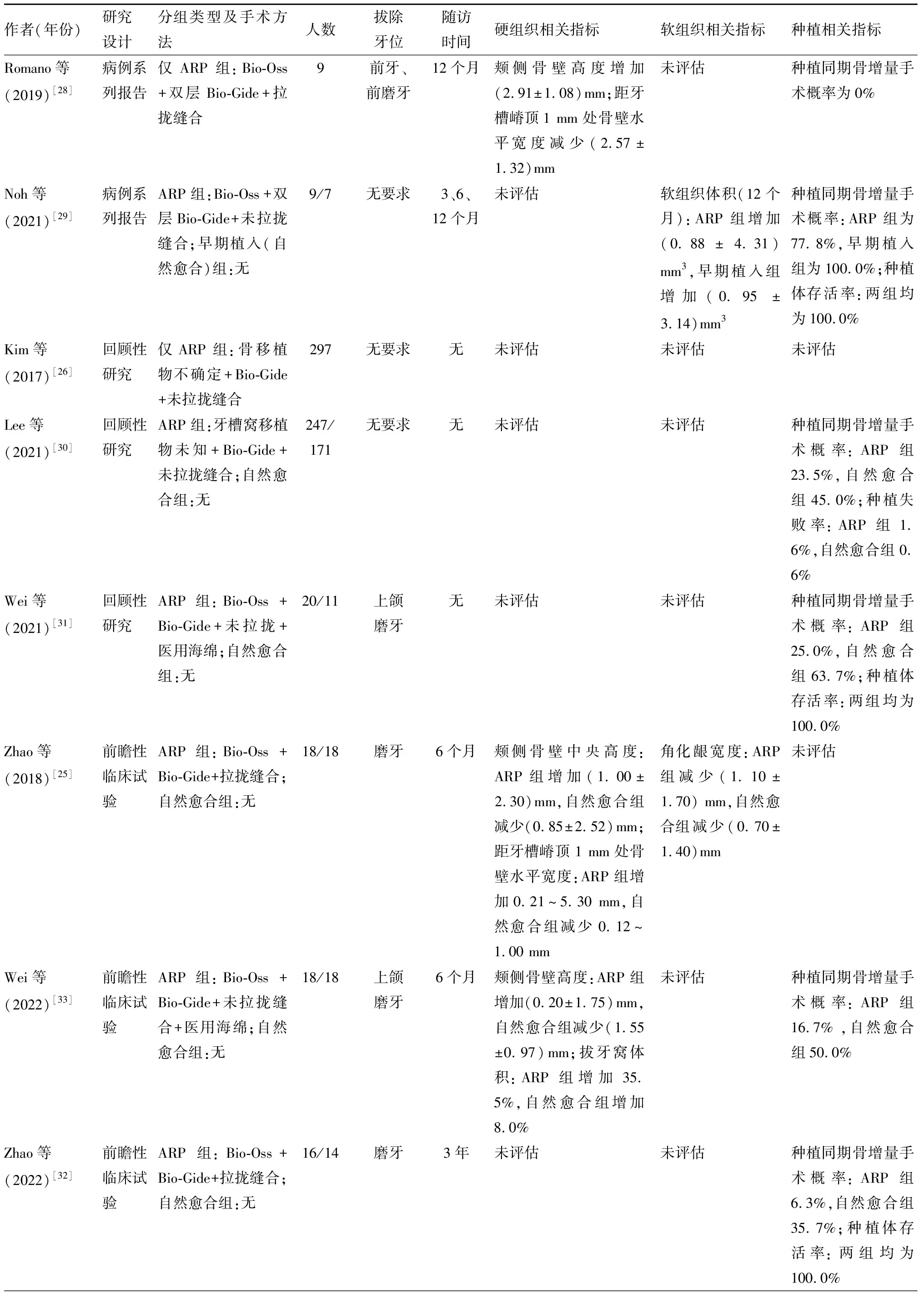
表1 牙周感染位点行牙槽嵴保存术相关文献主要结果汇总Tab.1 Summary of the main results of literature on alveolar ridge preservation in periodontally compromised extraction sockets
拔牙窝的骨壁高度及厚度是种植体植入的重要考量因素[37],牙槽嵴保存术可以有效减少拔牙位点的骨壁丧失[38]。Ben Amera等[22]在牙周感染位点患牙拔除同期行牙槽嵴保存术,6个月后测量牙槽窝变化,结果显示与自然愈合组相比,行牙槽嵴保存术可以减少牙槽嵴宽度及拔牙窝体积损失,同时明显增加拔牙窝骨壁高度。Aimetti等[23]发现,有牙周感染的前牙及前磨牙拔除同期行牙槽嵴保存术12个月后,骨壁水平吸收及拔牙窝体积损失减少。Zhao等[25]也指出,对磨牙区牙周感染位点行牙槽嵴保存术可以使术后6个月的颊舌侧骨板宽度及颊侧骨壁高度明显增加。Wei等[33]对有牙周感染的磨牙行牙槽嵴保存术并于6个月后进行回访发现,牙槽嵴保存术组颊侧骨板高度增加(0.20±1.75)mm,腭侧骨板高度增加了(0.29±1.58)mm;而自然愈合组的颊侧骨板高度减少(1.55±0.97)mm,腭侧骨板高度减少(1.19±1.67)mm,两组间颊腭侧骨板改变量存在显著差异。故牙周感染位点患牙拔除同期行牙槽嵴保存术较自然愈合可有效减少牙槽嵴宽度、高度以及牙槽窝体积的损失。
软组织指标对后续种植的成功率及种植体周健康至关重要[39],在拔牙创愈合过程中,牙槽骨逐渐吸收同时伴有软组织增厚[40],较厚的软组织有利于牙周或种植手术后的伤口愈合[41]。但也有研究显示,拔牙后拔牙位点的软组织高度会发生退缩[42],后期种植体为顺利植入而需进行额外软组织手术的可能增加[43]。牙周感染位点患牙往往在拔除时已存在一定程度的软组织缺损,故拔除同期行牙槽嵴保存术更应关注软组织改变量。Zhao等[25]对36个牙周感染拔牙位点以Bio-Gide膜覆盖Bio-Oss骨移植物并拉拢缝合进行牙槽嵴保存术,发现6个月后牙槽嵴保存术组的角化龈宽度从(4.5±1.7)mm减少为(3.4±1.8)mm,相比基线时存在显著差异。Jung-Seok等[34]对牙周感染位点使用Bio-Gide膜覆盖Bio-Oss骨移植物并拉拢缝合进行牙槽嵴保存术4个月后发现,位点的近中龈乳头高度减少了(0.82±1.22)mm,远中龈乳头高度减少了(0.15±1.60)mm,即在牙槽嵴保存术(拉拢缝合)后其软组织量发生了少量损失。牙槽嵴保存术对后续种植体周软组织的影响同样受到众多学者关注。Lim等[36]对牙周感染的非磨牙拔除部位进行牙槽嵴保存术(未拉拢缝合)后植入种植体,发现其与自然愈合后行种植体早期植入相比,两者在植入一年后的软组织水平及牙周参数等方面结果相当,在软组织轮廓及龈乳头改变上均没有明显差异。Noh等[29]同样指出:在牙周感染位点行牙槽嵴保存术(未拉拢缝合)后植入种植体与自然愈合后行种植体早期植入的两组患者在一年内的软组织水平变化上没有明显差别,拥有相似的组织稳定性,其中行牙槽嵴保存术的位点在种植体植入12个月后软组织体积较基线增加(0.88±4.31)mm3,而早期植入位点则增加(0.95±3.14)mm3,两者无明显差异。龈瓣冠向拉拢缝合可能会导致软组织的少量损失,但牙周感染位点行牙槽嵴保存术(未拉拢缝合)后植入种植体与自然愈合后行种植体早期植入在软组织尺寸及轮廓上几乎不会有明显差别。
牙槽嵴保存术的主要目的之一是为了后续种植体的顺利植入,在评价效果时应充分考虑其对后续种植的影响[44]。Zhao等[32]通过比较30例牙周受损磨牙自然愈合与行牙槽嵴保存术后种植同期需行额外骨增量手术的比例并进行3年回访,发现有6.3%的牙槽嵴保存术组患者需要进行额外骨增量手术,明显低于自然愈合组的35.7%,但在进行手术后3年两组的种植体周参数如探诊深度、出血指数、边缘骨水平等无明显差异。Lee等[30]通过对418个牙周感染拔牙位点进行回顾性分析后发现,有0.8%行牙槽嵴保存术的牙周感染拔牙位点在计划种植体植入手术当日被判断为尚不适合进行种植手术,而这一数据在未行牙槽嵴保存术组中为4.7%,两者间存在显著性差异。不仅如此,牙槽嵴保存术组有18.2%的位点需在种植同期行骨增量手术,而在未行牙槽嵴保存术组为38.6%;有6.5%的牙槽嵴保存术组位点需行上颌窦提升,而在未行牙槽嵴保存术组为15.8%,牙槽嵴保存术可有效减少种植同期额外手术的概率。Wei等[31]还对上颌磨牙区牙周感染位点患牙拔除后行牙槽嵴保存术效果进行回顾性研究,结果显示,拔牙同期行牙槽嵴保存术的试验组仅有25.0%位点行种植同期骨增量手术,与自然愈合组(63.7%)存在显著性差异。Wei等[33]的前瞻性研究也证实了牙槽嵴保存术对种植的影响,即在牙槽嵴保存术组中,18名受试者中有15名进行了简单的种植体植入,无需进行额外的上颌窦提升手术;而自然愈合组中却存在一半受试者需要额外的上颌窦提升术以植入8 mm的种植体。因此,对牙周感染患牙拔除同期行牙槽嵴保存术较自然愈合可有效降低后续种植同期行额外骨增量手术的概率[45],同时对种植术后种植体周参数等无明显影响。
3 牙周感染位点牙槽嵴保存术疗效的影响因素
3.1 牙槽窝移植材料
牙槽窝移植材料的种类是影响牙槽嵴保存术手术效果的重要因素,常用的移植材料包括自体骨、同种异体骨、异种骨、人工骨及自体血液制品在内的其他移植材料等[46],各材料性能的差异会导致其在牙槽嵴保存术效果上的差别。现阶段研究牙周感染位点牙槽嵴保存效果的文献使用的牙槽窝移植材料绝大多数是含10%胶原蛋白的脱蛋白牛骨矿物质(deproteinized bovine bone mineral,DBBM) Bio-Oss Collagen(Geistlich Pharma,瑞士),其与Bio-Gide胶原膜联合使用相比于牙槽窝自然愈合可以有效减少牙周感染拔牙窝的体积收缩,保留更多的牙槽嵴高度及骨壁水平宽度,能有效减少后续种植同期行额外骨增量手术的概率。有学者比较了不同牙槽窝移植材料对牙周感染位点的影响,使用DBBM(Bio-Oss,Geistlich Pharma,瑞士)与脱蛋白猪骨基质(deproteinized porcine bone mineral,DPBM)(猪源性骨)(THE Graft,Purgo Biologics,韩国)两种材料进行牙槽嵴保存术,并于4个月后进行测量,结果显示两组的组织学参数及软硬组织参数均没有显著性差异,即两种材料在牙槽嵴保存效果上相当[34-35]。
健康牙槽窝行牙槽嵴保存术的方法与牙周感染位点行牙槽嵴保存术的方法类似,故不同移植材料的效果也可以作为参考。Avila-Ortiz等[47]通过对22项使用不同牙槽窝移植材料(包括牛骨颗粒(Bio-Oss骨颗粒)、骨胶原(Bio-Oss骨胶原块)、同种异体骨颗粒、自体血液衍生物、rhBMP-2等)的随机对照研究进行Meta分析,发现牙槽嵴保存术可防止拔牙位点的水平及垂直骨吸收,就保存牙槽窝的水平骨宽度而言,使用异种骨或同种异体骨并覆盖可吸收胶原膜或可吸收胶原蛋白(如Collaplug(Zimmer Dental,美国))的效果可能是最佳的[48]。Canullo等[49]对88项随机对照研究中的3 073个拔牙位点进行Meta分析,结果显示在使用的牙槽窝移植材料中,异种骨、同种异体骨或同种异体骨与生物活性剂联合使用在牙槽嵴保存术中的可预测性最强,使用血小板浓缩物在新骨形成率方面最有利。Canellas等[50]Meta分析结果也同样认为异种骨是拔牙后行牙槽嵴保存术的最佳移植材料之一,未来对牙周感染位点牙槽窝封闭材料的研究可以更多着重于异种骨或同种异体骨等材料。
3.2 牙槽窝封闭方法
牙周感染可导致牙龈退缩和角化龈缺损,加之拔牙后牙槽窝的表层软组织常呈缺失状态,软组织量不足会导致牙槽嵴保存术牙槽窝封闭困难。若为了拔牙位点的初期闭合而进行简单的翻瓣拉拢缝合,则存在损失角化龈宽度及改变膜龈联合位置的可能[51],影响美观及后续种植修复的成功率。因此,在牙周炎患牙拔除后行牙槽嵴保存术中需要使用合适的牙槽窝封闭方式,以最大限度地保存软组织以及牙槽嵴骨质,拉拢缝合与否、是否使用辅助关闭牙槽窝的材料(如屏障膜或自体组织移植物等)都有可能影响牙槽嵴保存术的效果。
Bio-Gide胶原膜(Geistlich Pharma,瑞士)是一种猪来源的双层可吸收非交联胶原膜,主要成分为Ⅰ型胶原纤维,具有较高的生物同源性与生物相容性[52],是如今临床上最常用辅助关闭拔牙窝的屏障膜,其本身并没有显著的成骨效果,但与骨移植材料联合使用后,与单纯应用骨移植材料相比,能显著减少拔牙位点的牙槽嵴高度吸收[53]。如今研究牙周感染位点牙槽嵴保存效果的文献使用的辅助关闭牙槽窝材料绝大多数也是Bio-Gide胶原蛋白膜,其与Bio-Oss骨移植材料联用能较好保存牙周感染位点的软硬组织。针对牙周感染位点软组织不足的问题,自体组织移植物可能也是一种辅助关闭拔牙窝的优秀选择。Schneider等[54]在健康拔牙窝中的一项随机对照研究指出,用自体软组织覆盖移植材料进行牙槽嵴保存术相比于自然愈合能够减少软组织的吸收。Canullo等[55]对11项随机对照研究进行Meta分析后发现,使用交联胶原膜进行牙槽嵴保存术对维持位点颊侧角化龈宽度最有利,而使用自体软组织移植物在维持拔牙位点软组织水平宽度方面表现最好,故针对软组织不足位点联合使用交联胶原膜和自体软组织移植物可能是牙槽嵴保存术辅助关闭牙槽窝的最佳选择[56]。
牙槽嵴保存术术式的选择可能是决定保存效果的关键因素[57],翻瓣方式以及是否拉拢缝合都可能影响牙槽嵴及软组织的改建。有学者认为用不翻瓣的方式行牙槽嵴保存术,可以减少血管及软组织的损伤,同时保证角化龈的宽度,尽可能地维持拔牙位点原有牙龈的解剖形态[58],进而保障后续种植的软组织美学效果。但也有部分学者认为翻瓣后进行拉拢缝合可以实现对移植材料及屏障膜的覆盖,进而避免暴露及术后感染[59],利于新骨形成。目前绝大多数相关研究文献都未对手术位点进行拉拢缝合,结果显示无论是否拉拢缝合,牙槽嵴保存术都可以较好地保存拔牙位点硬组织,但不拉拢缝合可能可以更好地保存角化龈宽度。Zhao等[25]利用拉拢缝合进行牙槽嵴保存术研究,结果显示牙周感染位点在牙槽嵴保存术6个月后出现了角化龈宽度的丧失。这与Aladmawy等在健康牙槽窝中行牙槽嵴保存术结果[60]类似,相比龈瓣未拉拢缝合,拉拢缝合后牙槽嵴高度、宽度无显著差异,但可能会丧失角化龈宽度。现阶段主流观点认为牙槽嵴保存术不一定要求严密缝合拔牙创,暴露屏障膜也不会对骨再生造成不利影响[17]。有研究表明,无论是特地还是创口裂开导致的暴露,可吸收胶原膜都会对软组织二期愈合起促进作用[59],同时二期愈合还可以增加角化龈的宽度[61],所以拉拢缝合与否不会对牙槽嵴的高度或宽度产生明显影响[62],但采用不拉拢缝合的手术方式可以更好地保留拔牙位点角化龈的宽度。
近年来,赵丽萍等[63]在常规牙槽嵴保存术术式的基础上进行改进,提出了微翻瓣牙槽嵴保存术:即在牙槽窝的颊腭侧,分别从骨嵴顶用骨膜分离器翻全厚瓣至骨嵴顶根方2 mm处,再填入骨粉并进行创口封闭;相较于常规牙槽嵴保存术在硬组织保存上无明显差异,但同时可以保存更多的颊侧角化龈。
3.3 解剖因素
骨壁缺损情况是影响牙槽嵴保存术效果的因素之一[64]。目前对牙周感染位点行牙槽嵴保存术的研究大多要求拔牙位点存在骨壁缺损且至少有一个骨壁高度大于3 mm,但对不同骨壁条件的位点尚未进行进一步研究对比。有学者认为当拔牙位点的骨壁缺损小于50%,则可以考虑牙槽嵴保存术[43];而当牙槽骨缺损大于50%时,则建议进行牙槽骨增量术。曹直等[65]在健康拔牙窝中的研究显示,将牙槽嵴骨壁缺损量按照3~5 mm(轻度骨缺损)、>5 mm(重度骨缺损)进行分类,重度骨缺损行牙槽嵴保存术能够保存更多的牙槽嵴骨量。有学者发现,当颊侧骨壁厚度≤1 mm时,进行牙槽嵴保存术会较自然愈合保存更多的颊侧骨壁高度和颊舌向骨壁宽度;而当颊侧骨壁厚度>1 mm时,虽然行牙槽嵴保存术的位点较自然愈合位点在颊舌向骨宽度保存更多,但在骨高度的保存上则无明显差异[46]。尽管如今已有多种拔牙窝分类类型,却都不能完全覆盖牙槽窝的所有形态学参数[66],因此骨壁厚度、骨缺损等如何影响牙槽嵴保存术的效果,目前尚需进一步研究。
4 总结与展望
综上所述,相比于自然愈合,在牙周感染位点进行牙槽嵴保存术:①对硬组织而言,能有效限制拔牙后牙槽嵴的吸收,甚至增加其愈合后骨壁高度与宽度;②对软组织而言,以拉拢缝合的方式行牙槽嵴保存术可能会导致软组织的少量损失,但以不拉拢缝合的方式行牙槽嵴保存术与自然愈合相比,植入种植体后在软组织尺寸以及轮廓上几乎不会有明显差别;③对后续种植治疗而言,行牙槽嵴保存术可以减小种植同期行额外骨增量手术的概率,简化种植流程。对于可能影响牙周感染位点牙槽嵴保存术疗效因素的研究如今仍处于探索阶段,不同牙槽窝移植材料、牙槽窝封闭方法及骨壁缺损情况对牙槽嵴保存术效果的影响仍需进一步探究明确。

