CT 模拟定位机在肺部肿瘤穿刺活检技术中的临床应用体会
刘铄,赵金早,李思锐,张德慧,赵鸿伟
(大庆油田总医院肿瘤放疗科,黑龙江 大庆 163000)
1 概述
病理组织活检作为判断肿瘤良恶性的黄金标准,在指导后续治疗方案中扮演关键角色。目前,病理取材方式主要包括手术、支气管镜下活检、超声引导下经皮穿刺活检以及CT 引导下经皮穿刺活检。手术取材创伤较大,术后可能影响脏器功能。超声引导下经皮穿刺适用范围较窄,尤其对于肺部病灶的可及性较差。支气管镜下活检主要适用于肺部主支气管附近的病变。相比之下,CT引导下经皮穿刺适用范围更广,可完成多数实性脏器病灶的取材。在CT 引导下经皮穿刺活检中,通常使用定位栅板确定穿刺部位,但存在较大的定位误差。我院采用CT 模拟定位机外激光灯辅助,定位误差已由厘米级降至亚毫米级。本研究总结了2020 年6 月~2022 年12月我院通过CT 模拟定位机外激光灯成功穿刺的20 例肺部占位性病变患者的临床操作经验,探讨了该方法的实际操作步骤。
2 资料与方法
2.1 一般资料
收集2021 年6 月~2022 年12 月间大庆油田总医院就诊肺部占位性病变患者20 例,通过CT 模拟定位机对肺部占位性病变穿刺活检成功作为研究对象。男12例,女8 例,年龄36 ~76 岁,平均年龄52 岁。入选患者的肺部结节直径均小于3cm,其中单发结节15 例,多发5 例,其中结节病灶直径最大3cm,最小0.9cm。临床经痰细胞或纤维支气管镜等检查均未能明确诊断。
2.2 穿刺前准备
(1)实验室检查,包括血常规、生化、凝血、传染、心功、心电图。
(2)了解患者病史,获取影像学检查资料(增强CT),确定肺结节大小、形态、位置与周围组织关系,确定纵隔内或近邻纵隔和肺门的强化情况,及其与大血管的关系。
(3)病情评估:一般状态,评分,生命体征(血压、心率、呼吸、血氧)。
(4)穿刺前,评估患者体位固定,进针路径、角度、方向、深度,穿刺路径设计原则:穿刺路径尽可能短,减少组织损伤,避开血管、气管、神经等危及器官,避开肺裂,坚持安全第一标准,取材时避开液化坏死区域,肿瘤破溃时避开溃疡部位穿刺。
(5)向患者即家属说明穿刺的目的,步骤及可能出现的并发症,交待病情,签署知情同意书。
(6)在医生护士指导下协助患者进行术前体位训练,呼吸训练,体位设计时,要兼顾患者的舒适性及医生的可操作性,服用抗血栓药物患者应停药7 天才可行活检穿刺术。
(7)其他准备:病房医护监测生命体征,备皮,嘱患者穿刺当天控制饮食,若患者有恐惧感,可给予镇静药物,造影剂过敏试验,镇咳,镇痛,检查抢救设备及药品齐全,阅片灯。
2.3 研究方法
(1)确定患者穿刺体位并固定。根据患者术前的CT 图像,确认患者穿刺时的体位,患者按穿刺体位要求躺在放在CT 床上的真空袋上,对真空袋进行负压抽气,通过真空袋把患者固定在CT 模拟定位机的扫描床上,打开外置激光灯,激光灯归至零位,并把激光灯矢状位激光线标记在患者体表(患者在穿刺过程中有可能会不自主的运动,通过此标记确认患者与激光灯保持相对一致),如图1 所示。

图1 患者身上标记激光灯矢状位
(2)采集患者图像通过外置激光灯确认穿刺点。先对该患者用螺旋扫描方式,管电压120kV,管电流50 mAs,探测器准直宽度16×1.5mm,扫描层厚5mm,间距5mm,进行全肺扫描。结合以往胶片确定穿刺点所在CT层面,在以该层面为中心上下5cm 以轴扫的方式设定扫描范围。管电压120kV,管电流50mAs,探测器准直宽度16×0.75mm,扫描层厚2mm,间距2mm。穿刺医生在View Scan(扫描查看器窗口)根据患者扫描CT 图像确认穿刺点所在CT 层面的床值,在该CT 图像上显示GRID十字坐标(在图像上的十字坐标与外置激光灯在患者身上实际显示的坐标位置一致),通过图形工具中的测量长度工具和测量角度工具确认进针部位、角度、方向、进针到胸膜的长度以及进针到病灶的长度,如图2 所示。通过以上数据,设定外置激光数据,用激光灯确认在患者体表穿刺点,并用记号笔标注,如图3 所示。
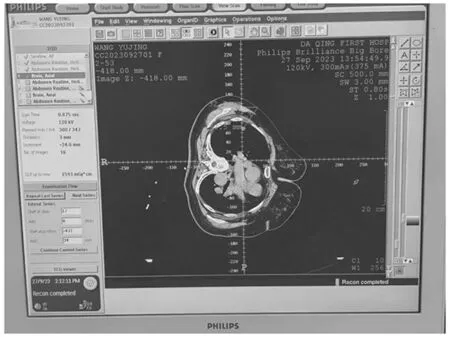
图2 在穿刺图像上显示十字坐标并通过Graphics 工具确认进针部位、角度、方向及长度

图3 移动外置激光灯,标记穿刺点
(3)穿刺并通过CT 轴扫确认进针方向对错
在穿刺点周围常规消毒,铺无菌巾,用2%的利多卡因5-10ML 局部麻醉,使用TSK 半自动穿刺活检针(18G)进行穿刺,根据CT 图像设定的角度及深度,麻醉针的针头(穿刺针因比较重,容易导致倾斜,穿刺角度产生偏差)按CT 图像测量的角度进入皮肤和皮下组织,根据测量皮肤到胸膜的深度,麻醉针的针头进到该深度后以该层面为中心,上下各1cm,进行轴扫,确认穿刺针的角度是否正确,如图4 所示。如果不正确,根据CT 图像重新计算需要调整的角度,并进行调整,再按repeat 键,重复扫描,确认正确后,再用穿刺针按照麻醉针的路径进行穿刺,在进入肺组织前嘱患者平静呼吸,保持屏气状态后再进针,根据CT 图像计算的胸膜到病灶距离进针,再次将穿刺针用止血钳钳夹固定后,再按repeat 键,重复扫描,直至确认针尖抵达病灶部位。

图4 CT 轴扫确认并调整穿刺角度
(4)进行取材。穿刺针进入病灶组织后,穿刺针入瘤5mm,固定穿刺针拔除枕芯,操作活检枪,调整至预设档位,击发,旋转,抽出,插回枕芯,检查组织是否满意,放入10%甲醛水溶液中固定。根据需要重复取材,术毕。
(5)术后处理及注意事项。平扫颅顶至肺底,可见瘤体缺失,观察是否存在出血及气胸,空气栓塞,处理并发症,拔针,纱布压迫,加压固定,留观5 ~10分钟,平车转运回病房,保存影像资料,标本送检。病房接收患者,监测生命体征,对症静点药物,嘱患者穿刺点朝下静卧2 小时,禁咳嗽、讲话及剧烈活动,隔日复查胸片,除外后续并发症。
3 结果
统计患者20 例,平均调针次数2 次,穿刺时间小于10min 的5 例,10 ~15min 的14 例,大于15min 的1 例,见表1。20 例患者穿刺取材均成功,其中18 例发现肿瘤细胞,良性病变2 例,术后有并发症的2 例,均为少量气胸(10%),患者均未发生需紧急处理的气胸、出血等并发症。尤其对于穿刺路径较长的病灶,定位更加准确快捷,减少调针次数以及患者检查时间,从而减少穿刺带来的不适。

表1 患者穿刺时间、平均调针次数、术后并发症情况
4 结语
目前开展的CT 引导下经皮穿刺活检术是通过术前充分评估患者状态和病灶信息,确定患者在CT 机下的适宜体位。通过CT 扫描定位,明确最佳穿刺点及穿刺入路,使用同轴穿刺活检针及活检枪直达病灶取材。其优势在于创伤小,仅需一个针眼即可完成手术,并且同轴活检针可多次反复对病灶进行取材,提高取材的阳性率。该手术在局麻下完成,有利于患者更快的康复。
在穿刺前,需要训练患者保持平静呼吸并屏气,以避免咳嗽。术中要确保进针准确性,通过穿刺前增强CT确认体位及穿刺点。进针后进行CT 扫描以确定穿刺针的角度和深度是否正确,以及是否成功进入病灶。标本采集要充分,通常至少取2 条以上。经皮穿刺肺活检的并发症包括气胸、出血、喀血、胸腔内出血、空气栓塞等。处理方法因不同并发症而异,如气胸可通过负压吸引、胸腔闭式引流等方式处理,而出血则可能需要静点止血药物。
穿刺手术的成功率达100%得益于先进科技的支持。使用大孔径CT 模拟定位机进行穿刺、活检是其中的关键。大孔径CT 模拟定位机具有85cm 的孔径,解决了体型较大患者在普通CT 下难以定位的问题。与传统诊断CT 不同,该定位机通过外激光灯确定穿刺点,避免了定位误差,提高了精准性。这对于肺下叶肿瘤的穿刺尤为重要,通过4D-CT 数据采集和活动动度修正穿刺点,进一步提高了穿刺的准确性。在定位改进技术的支持下,穿刺成功率已经达到100%。
总体而言,CT 引导下经皮穿刺活检术结合大孔径CT 模拟定位机技术的应用为患者提供了更精准、迅速的穿刺体验。高精度的定位和较低的并发症率使得该技术在肺部病变的诊断中表现出色。然而,术者仍需熟练掌握操作技能,以确保患者的安全与舒适。未来,随着技术的不断发展,这一方法有望在肿瘤诊断领域取得更大突破。

