急性缺血性脑卒中患者静脉溶栓后血压变化对预后的影响
文 丽 朱平辉 何院娟 张 雷
1.南华大学衡阳医学院北京市昌平区医院研究生协作培养基地,湖南衡阳 421001;2.首都医科大学昌平教学医院神经内科二病区,北京 102200
脑卒中是我国乃至全球主要的死亡原因之一[1-2]。随着我国的人口老龄化,可控的高危因素如高血压、糖尿病等高患病率及管理不足,缺血性脑卒中患病率逐年增加[3]。静脉溶栓是目前急性缺血性脑卒中(acute ischemic stroke,AIS)最主要再灌注治疗之一[4-5]。在缺血性脑卒中患者急性期内,约有75%的患者会发生脑卒中后高血压,且出现血压波动,这种血压变化称为血压变异性(blood pressure variability,BPV),受疾病状态、神经体液等多种因素的影响[6]。本研究探讨AIS 静脉溶栓患者24 h 内血压变化对短期预后的影响,为此类患者预后的影响因素分析提供经验。
1 资料与方法
1.1 一般资料
回顾性收集2021 年7 月至2023 年3 月在北京市昌平区医院就诊的AIS 患者183 例。AIS 诊断标准[4]:①急性起病,出现局灶性的神经功能损害;②症状和体征持续时间>24h 或影像学检查出现责任病灶;③头CT排除出血和其他病变。纳入标准:①发病年龄≥18岁;②发病时间<4.5 h。排除标准:①溶栓后桥接治疗;②溶栓前改良Rainkin 量表(modified Rainkin scale,mRS)评分≥3 分[7];③资料不完整;④有溶栓禁忌证。本研究经北京市昌平区医院伦理委员会批准([2023]YNKY-001)。
1.2 研究方法
1.2.1 分组方法 入组患者使用阿替普酶(德国勃林格殷格翰公司,规格:20 mg/支)静脉溶栓,住院期间基于指南的治疗后90 d 以电话或门诊复诊的形式随访,通过mRS 评分评估患者恢复情况,0~2 分纳入功能良好组,3~6 分纳入功能不良组。
1.2.2 临床资料 包括性别、年龄、吸烟史、高血压病[定义为在未使用降压药物的情况下,收缩压≥140 mmHg(1 mmHg=0.133 kPa)和/或舒张压≥90 mmHg、2 型糖尿病(定义为静脉血空腹血糖≥7 mmol/L,负荷后2 h 或随机血糖≥11.1 mmol/L 和糖化血红蛋白≥6.5%、脑梗死史、溶栓前美国国立卫生研究院卒中量表(National Institute of Health stroke scale,NIHSS)评分、溶栓前血压、血常规、血生化指标[8-9]。血压资料:从患者溶栓开始至溶栓后24 h 采用EDAN 心电监护仪(理邦医疗器械有限公司)连续监测血压,每隔2 h 记录1 次数据,共12 次。
1.2.3 数据处理 血压BPV 指标:收缩压/舒张压均值、收缩压/舒张压标准差、收缩压/舒张压变异系数、收缩压/舒张压连续血压变异、收缩压/舒张压平均真实血压变异。变异系数:标准差/均值的比值×100%,连续血压变异:连续血压差值平方总和的均值的平方根,平均真实血压变异:连续血压差值绝对值的平均值。其中连续血压变异、平均真实血压变异表示血压的连续变量,具有时序性,对靶器官损害有更好的预测价值[10]。
1.3 统计学方法
采用SPSS 27.0 统计学软件进行数据分析。计量资料采用均数±标准差(±s)表示,比较采用t 检验;不符合正态分布的计量资料采用中位数(四分位数)[M(P25,P75)]表示,比较采用秩和检验。计数资料采用例数和百分率表示,比较采用χ2检验。通过logistic 回归分析血压变异与患者预后不良的因素,受试者操作特征(receiver operating characteristic,ROC)曲线分析BPV 对AIS 静脉溶栓患者预后的预测效能。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组一般资料比较
本研究纳入183 例患者,功能良好组139 例,功能不良组44 例;两组年龄、糖尿病病史、红细胞计数、血红蛋白、甘油三酯、同型半胱氨酸、溶栓前NIHSS 评分比较,差异有统计学意义(P<0.05)。见表1。

表1 两组一般资料比较
2.2 两组血压变化相关指标比较
两组收缩压平均值、舒张压平均值、收缩压标准差、舒张压标准差、收缩压连续血压变异、收缩压平均真实血压变异比较,差异有统计学意义(P<0.05)。见表2。
表2 两组血压变化相关指标比较(±s)
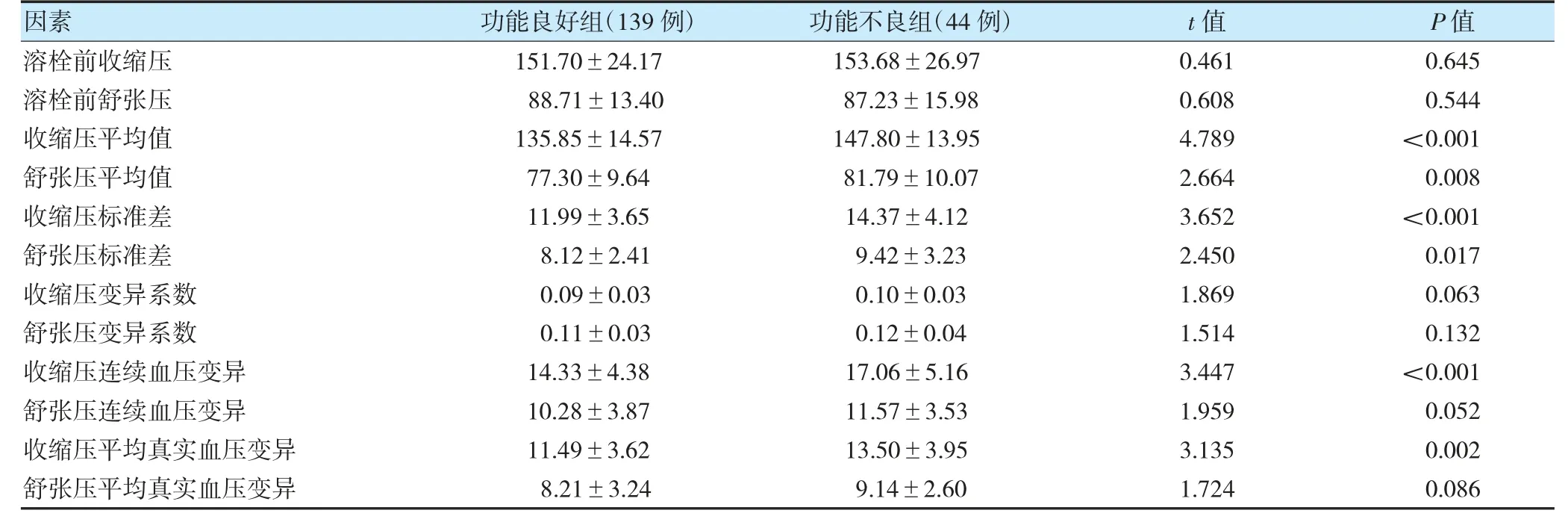
表2 两组血压变化相关指标比较(±s)
2.3 影响AIS 静脉溶栓患者预后不良的多因素分析
以是否预后不良作为因变量(功能良好=0,功能不良=1),将年龄、收缩压平均值、收缩压连续血压变异、溶栓前NIHSS 评分作为自变量,归入logistic 回归方程中,采用逐步回归分析法分析影响预后不良的因素,结果显示年龄、收缩压平均值、收缩压连续血压变异、溶栓前NIHSS 评分为AIS 预后不良的独立影响因素(OR>1,P<0.01)。见表3。
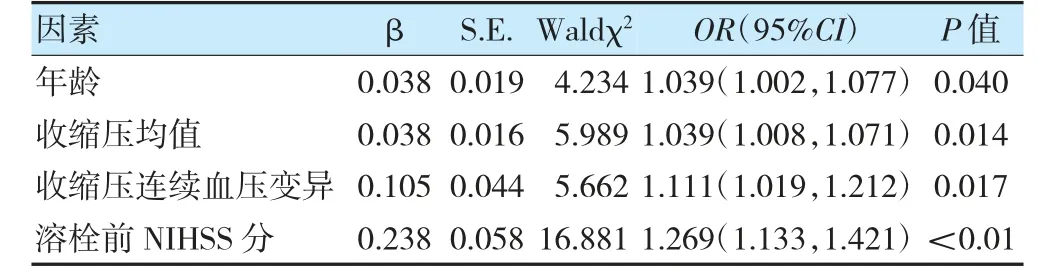
表3 影响AIS 静脉溶栓患者预后不良的多因素分析
2.4 BPV 对AIS 静脉溶栓患者预后影响效能分析
ROC 曲线分析结果显示,收缩压平均值、连续血压变异对AIS 患者预后有预测效能。收缩压平均值ROC 曲线分析:[AUC(95%CI)=0.724(0.642~0.806),P<0.001],最佳截断值是132.58 mmHg,其对应的灵敏度为93.00%,特异度为45.70%。连续血压变异ROC 曲线分析:[AUC(95%CI)=0.643(0.549~0.738),P<0.004],最佳截断值是16.86 mmHg,其对应的灵敏度为48.80%,特异度为73.60%。见图1。

图1 血压变异性对急性缺血性卒中静脉溶栓患者预后预测价值受试者操作特征曲线
3 讨论
BPV 与靶器官损害有密切关系,既能连续反应血压的波动程度,也可预测心脑血管事件[11-13]。但是,BPV 对AIS 静脉溶栓患者预后的影响并不完全清楚,在缺血性脑卒中急性期,大脑调节能力及血脑屏障受损,溶栓后的缺血再灌注损伤,BPV 增大,神经功能恶化风险增加[14];此外,患者紧张、焦虑情绪等应激状态,也会使血压波动大,持续高BPV 导致动脉粥样硬化严重,引起血管壁弹性降低,血管顺应性减弱,加速动脉粥样硬化进展,脑梗死病情恶化[15-17]。
本研究结果显示,年龄、溶栓前NIHSS 评分、收缩压平均值及收缩压连续血压变异是AIS 静脉溶栓患者预后不良的独立影响因素。患者溶栓前NIHSS评分越高,神经功能缺损越重;高龄、长期动脉粥样硬化高危因素下,收缩压增高,BPV 增大。同时本研究通过ROC 曲线分析发现,收缩压平均值、收缩压连续血压变异对溶栓后AIS 的患者预后有较强的预测效能,当连续血压变异>16.86 mmHg 时,血压平均值>132 mmHg,将会影响患者的预后。
叶薪等[18]研究表明,AIS 静脉溶栓后血压变异是导致患者预后不良的主要因素,Reddy 等[19]研究也证实了平均收缩压和收缩压变异性能预测溶栓患者预后不良结果,这与本研究结果相一致。AIS 静脉溶栓后BPV 增加,侧支循环血管受压容易出血,导致神经功能预后不良[20-21]。BPV 还影响AIS 患者早期神经功能恶化[22]。Kellert 等[23]把患者溶栓前的血压和溶栓后24 h BPV 相联系,发现能显著预测患者短期和长期的功能恢复结果。本研究中,虽然两组患者溶栓前血压比较,差异无统计学意义(P>0.05),但有67.75%的患者在入院时有血压升高的现象,这可能与脑卒中急性期应激反应及缺血半暗带血液代偿相关。Sripal 等[24]研究表明,缺血性脑卒中患者急性期内血压变化与其短期神经功能预后呈现U 型曲线关系,收缩压过低或过高均不利于患者的预后,静脉溶栓患者血压应控制在合适范围内。缺血性脑卒中患者可通过调节BPV大小来作为静脉溶栓急性脑期维持血压平稳的目标,能有效预防并减少脑卒中复发风险[25]。
综上所述,年龄、溶栓前NIHSS 评分、收缩压平均值、收缩压连续血压变异影响患者的预后,收缩压连续血压变异、收缩压平均值能提高对静脉溶栓患者预后的评估效能,在临床工作中容易获取,在临床上有较好的应用价值。但本研究样本量小,随访时间短,后期可延长随访时间,评估BPV 对AIS 静脉溶栓患者长期预后的影响。
利益冲突声明:本文所有作者均声明不存在利益冲突。

