MRI动态增强在甲状腺疾病诊断中的应用
岳秀慧,高 欣,陶晓峰
甲状腺疾病发病率近年来呈明显增高趋势,其对影像学诊断要求和依赖越来越大,尤其是良恶性的判断仍然是一大难题。目前常规超声(US)检查无统一的诊断标准,分歧较多。常规CT和MRI检查对诊断价值有限。动态增强MRI是近年来甲状腺疾病诊断中的热门课题,文献报道其临床价值相当于检测增殖细胞核抗原 (PCNA)的含量[1]。同时研究还表明甲状腺癌MRI动态增强的敏感度及阴性预测值高于细针抽吸活检[2]。笔者运用动态增强MRI检查技术,初步探索其在甲状腺甲状腺占位性病变诊断中的应用价值。
1 材料与方法
1.1 临床资料
搜集长征医院2010年7月至2011年1月经手术病理证实的甲状腺占位性病变共42例,男10例,女32例,年龄20~72岁,中位年龄45岁。42例患者术前均行MRI常规检查和动态增强检查。患者临床主要表现为颈部肿大,部分患者体检时发现,极少部分患者有吞咽疼痛,声音嘶哑等症状。
1.2 设备及检查方法
MR成像系统采用GE Signa HD 1.5 T MR,采用DUAL线圈。患者仰卧位,用海绵垫支撑患者颈部,将甲状腺充分暴露,嘱患者在扫描过程中勿吞咽。
常规MRI平扫:对颈部作快速自旋回波的(fast spin echo, FSE)的横断面T1WI和T2WI、冠状面T2WI扫描检查。层厚4 mm,层间距1 mm,FOV 14 cm×14 cm,矩阵320×256,激励次数(NEX) 4。
MRI动态增强扫描:使用高压注射器,于患者桡静脉处注射Gd-DTPA,用量0.1 mmol/kg,注射流率2 ml/s。于扫描10.0 s后立即注入对比剂,行连续动态增强扫描。每个期相的扫描时间为3.6 s,共采集100期相,扫描时间6 min。
常规MRI增强扫描:于动态增强扫描后行横断面和冠状面T1WI,主要参数与平扫一致。
1.3 图像分析和数据处理
图像分析:由2名MRI专家采用盲法(不予了解患者的临床症状、生化指标及其他影像结果)共同阅片,对病灶位置、大小、形态、边界、信号、气管及气管后间隙侵犯、淋巴结转移等方面进行评价,所得结果与手术病理相对照。
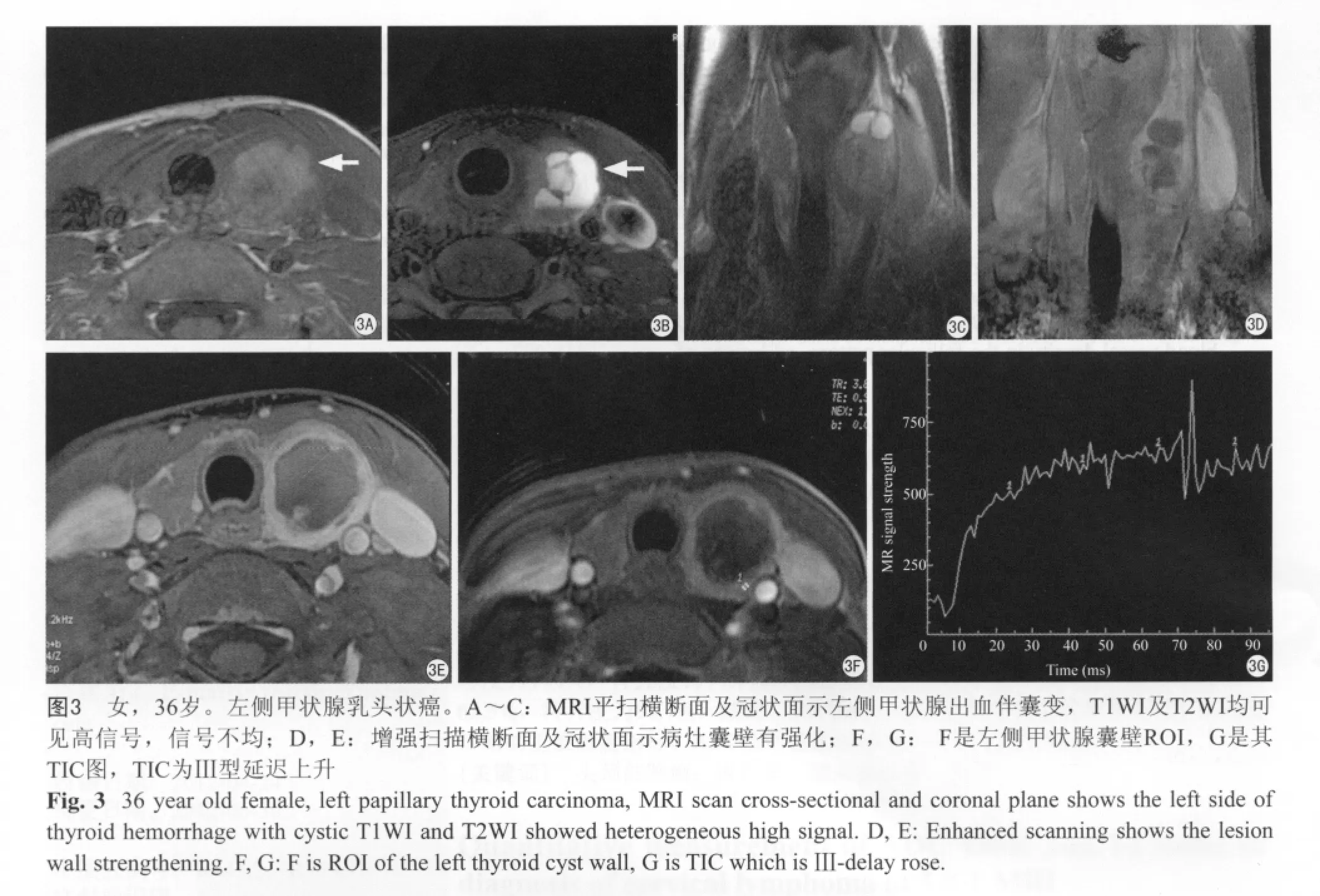
数据处理:在GE ADW 4.3诊断工作站应用Functool 后处理软件进行数据分析。逐层观察病灶的强化斜率图,均采用同样大小的感兴趣区(ROI)2 mm×2 mm,将ROI放置在代表病灶强化最快、最强的区域,得到病灶的时间-信号强度曲线(timeintensity curve, TIC)。将得到的TIC进行标准化处理,即曲线的横坐标代表时间,纵坐标为信号强度。根据曲线形态分为3型:Ⅰ型为快速上升型,病灶曲线在早期上升后,中后期信号强度迅速下降超过10% (图1A~G);Ⅱ型为上升平台型,病灶曲线在早期上升后,中后期信号强度持续形成一平台(升高或降低在±10%之间;图2A~G);Ⅲ型为延迟上升型,病灶曲线在早期扫描过程中信号持续上升,中后期信号强度达到最高峰,上升幅度超过10% (图3A~G)。
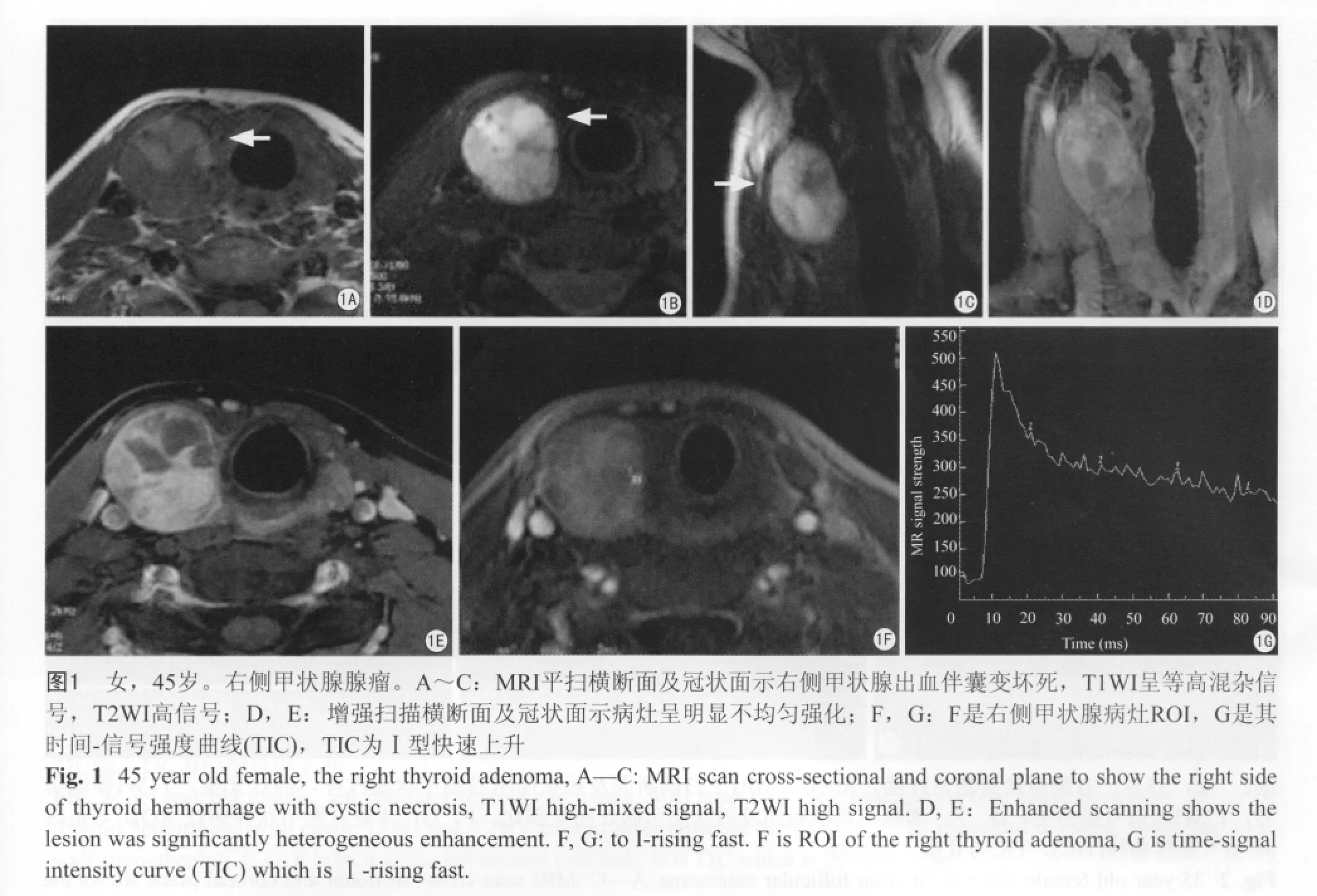
通过动态增强曲线测出增强前的信号强度(SIpre)、增强后最大信号强度(SImax)及时间间隔T(SIpre-SImax),根据公式1、2,计算出最大强化率(ERmax)和最大上升斜率(Slopemax)参数。
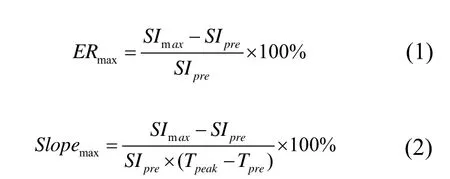
公式中Tpeak为测定增强后SImax对应的时间,Tpre为测定增强前SIpre对应的时间。
1.4 统计学分析
应用SPSS 11.5统计学软件,对TIC的上升斜率值及强化率值进行中位数检验。即将所有样本数据合并,计算中位数,分别合计每个分组中超过与小于中位数的频数,整理成R×C表,用Pearson卡方检验分析,P<0.05为差异有统计学意义。
2 结果
MRI检查发现,42例甲状腺占位性病变中,肿瘤位于甲状腺左叶10例,右叶16例,双叶14例,峡部2例。肿瘤最长径1.0~4.1 cm,中位数为3.5 cm。甲状腺占位性病变中,其中良性28例,甲状腺腺瘤20例,结节性甲状腺肿和桥本氏甲状腺炎分别为6例和2例。恶性肿瘤14例,包括甲状腺乳头状癌11例,滤泡样甲状腺癌2例,不典型增生1例。Ⅰ型曲线共21例,均为甲状腺良性病变;Ⅱ型曲线9例,7例为良性病变,2例为滤泡样甲状腺癌;III曲线12例,均为甲状腺恶性病变(表1)。
甲状腺恶性肿瘤6 min内Slopemax中位数为0.72%/s,良性病变Slopemax中位数为4.58%/s,两者差异有统计学意义(χ2=4.66,P=0.03);甲状腺恶性肿瘤6 min内ERmax(中位数82.82%)与良性病变(中位数57.72%)比较,两者差异有统计学意义(χ2=4.66,P=0.03;表1)。
3 讨论
长期以来细针抽吸活组织(USG-guided FNAB)一直是甲状腺疾病检查的主要手段,但其对甲状腺癌诊断的敏感性和特异性仍显不足[3-4]。近年来,随着MRI软、硬件的不断发展及动态增强技术的应用,MRI诊断甲状腺疾病的敏感性和特异性得到进一步提高。
MRI动态增强扫描能采集到不同时相的图像,软组织分辨率高、对比剂用量少,所以MRI动态增强扫描已成为全身许多病变影像诊断的主要方法。不同性质的病变,由于组织结构及血流动力学不同,动态增强扫描时表现为不同的增强方式,因此根据动态增强的不同强化特点可对甲状腺占位性病变进行定性诊断。
本组恶性病变的TIC类型有85.17% (12/14)为缓慢流入型曲线,其中11例为甲状腺乳头状癌和1例不典型性增生;然而有2例甲状腺恶性肿瘤表现为平台型曲线,病理结果为滤泡样甲状腺癌。甲状腺良性病变主要表现为快速流入型和平台型曲线。这与国外学者[5-6]认为恶性甲状腺肿瘤为延迟消退模式,而良性病变为快速消退模式的观点相反。
Kusunoki[5,7]等学者研究发现,细胞增殖活跃的大多数恶性及少数良性病变表现为延迟消退增强模式(10 min内其消退强度高于最高峰值的1/2),而几乎所有良性病变及极少数高分化甲状腺癌表现为急速消退增强模式,其动态增强曲线的特征机制目前尚不清楚。笔者推测细胞增殖活跃的甲状腺良、恶性肿瘤,其血管过度增生,细胞密度明显增高是延迟强化模式的病理基础。

表1 甲状腺良、恶性病变时间-信号强度曲线(TIC)类型、最大上升斜率(Slopemax)、最大强化率(ERmax)比较结果Tab.1 Compare between the time - signal intensity curve (TIC) type, the largest rise slope (Slopemax)and the maximum enhancement ratio (ERmax) of thyroid benign and malignant lesions

Tezelman[8]等学者对30例甲状腺结节患者进行MRI动态增强(DCE-MRI)扫描,研究结果为甲状腺癌患者均显示延迟流出型曲线,而甲状腺良性病变表现为快速流出型。但是,由于甲状腺滤泡样癌和滤泡样腺瘤动态增强曲线均呈现延迟消退,因此DCEMRI还无法鉴别两者差别。此学者提出了“无延迟消退强化模式,不能诊断甲状腺癌”的观点;认为,延迟消退可能与甲状腺癌细胞增殖活跃和血运丰富密切相关。
Tunca[6]等研究发现甲状腺恶性肿瘤的TIC曲线中无平台型和快速消退强化模式,这与Tezelman等[8]的“无延迟消退强化模式,不能诊断甲状腺癌”观点相一致。此外,Tunca等[6]研究还发现部分甲状腺良性病变也可呈现延迟消退。对此动态曲线特征的形成原因仍然不清楚,需要进一步研究和探索。
许多恶性病变的血管系统具有特征性表现,其中,由于血管内皮细胞间隙大、基底膜不完整造成血管渗透性的增加,是恶性病变在动态增强过程中出现对比剂快速洗脱的病理生理学基础。但本研究却得出甲状腺恶性肿瘤动态增强曲线为延迟流入型强化模式,这与上述结论相反。笔者认为可能有以下几个原因。(1)与自身内分泌器官有关:甲状腺癌的周边及内部均见丰富血供,尤其内部血供丰富,管径可见不规则的扩张,血管通透性增强;此外新生血管走行迂曲,血流缓慢,缺乏远端逐渐变细的正常形态,组织的血流灌注减慢[9],这两点病理微血管特征相互作用影响着动态增强模式。本研究中,甲状腺癌主要表现为延迟强化,这可能与甲状腺是一种内分泌器官有关,正常甲状腺是由大小不等的腺泡组成,腺泡腔内充满胶质,其主要成分是含有甲状腺激素的甲状腺球蛋白。此外,在正常时其组织中就有较多血管分布(与其功能相适应)。一旦甲状腺发生病理变化,甲状腺球蛋白也会发生相应的改变,进而影响血管通透性和血流灌注,导致TIC的变化。(2)与微血管密度(microvessel density,MVD)和淋巴管密度(lymphatic vessel density,LVD)有关:MVD是反映肿瘤诱导血管生成能力的主要指标。以前对甲状腺肿瘤的研究多集中在血管生成领域[10],滤泡癌的瘤内MVD较乳头状癌的瘤内MVD为高。近年来,随着淋巴管内皮特异性标记物的相继发现,开始转入LVD的相关领域[11-12],与乳头状癌相比,滤泡癌无论瘤内及瘤周的阳性淋巴管均较甲状腺乳头状癌(PTC)中明显减少[13]。滤泡癌的瘤内高MVD、低LVD推测与本研究组中2例平台型的强化模式有关。这与甲状腺乳头状癌易发生淋巴结转移、滤泡癌易发生血行转移的生物学特性也相吻合。(3)与甲状腺病变内部成分有关:甲状腺囊肿是包含浆液或者含有高浓度甲状腺球蛋白的胶样囊肿。良性甲状腺结节其内成分较复杂,如胶质、微小囊变坏死、出血、纤维组织和钙化等成分。甲状腺癌细胞核比例高,可见沙砾样钙化。这些成分可能造成血管通透性和血流灌注变化,进而解释TIC的多样性。
[1]Kusunoki T, Murata K, Nishida S, et al.Histopathological fi ndings of human thyroid tumors and dynamic MRI.Auris Nasus Larynx, 2002, 29(4): 357-360.
[2]Tunca F, Giles Y, Salmaslioglu A, et al.The preoperative exclusion of thyroid carcinoma in multi-nodular goiter:dynamic contrast-enhanced magnetic resonance imaging versus ultrasonography- guided fine- needle aspiration biopsy.Surgery, 2007, 142(6): 992-1002.
[3]Frates MC, Benson CB, Doubilet PM, et al.Prevalence and distribution of carcinoma in patients with solitary and multiple thyroid nodules on sonography.J Clin Endocrin Metab, 2006, 91(9): 3411-3417.
[4]Yeh MW, Demircan O, Ituarte P, et al.False-negative fine-needle aspiration cytology results delay treatment and adversely affect outcome in patients with thyroid carcinoma.Thyroid, 2004, 14(3): 207-215.
[5]Kusunoki T, Murata K, Nishida S, et al.Histopathological fi ndings of human thyroid tumors and dynamic MRI.Auris Nasus Larynx, 2002, 29(4): 357-360.
[6]Tunca F, Giles Y, Salmaslioglu A, et al.The preoperative exclusion of thyroid carcinoma in multi- nodular goiter:dynamic contrast-enhanced magnetic resonance imaging versus ultrasonography-guided fine-needle aspiration biopsy.Surgery, 2007, 142(6): 992-1002.
[7]Kusunoki T, Murata K, Hosoi H, et al.Malignancies of human thyroid tumors and dynamic magnetic resonance imaging (MRI).Auris Nasus Larynx, 1998, 25(4): 419-424.
[8]Tezelman S, Giles Y, Tunca F, et al.Diagnostic value of dynamic contrast medium-enhanced magnetic resonance imaging in preoperative detection of thyroid carcinoma.Arch Surg, 2007, 142(11): 1036-1041.
[9]Jin R, Li YM, Wang Z.Thyroid tumors of vascular color energy imagingwith microvessel density comparative study.China Clinic Med Imaging, 2006, 17(6): 315-317.金蓉, 李彦敏, 王众.甲状腺肿瘤的彩色血管能量成像与病理微血管密度的对比研究.中国临床医学影像杂志, 2006, 17(6): 315-317.
[10]Ramsden JD.Angiogenesis in the thyroid gland.J Endocrinol, 2000, 166(3): 475-480.
[11]Giorgadze TA, Baloch ZW, Pasha T, et al.Lymphatic and blood vessel density in the follicular pattern- ed lesions of thyroid.Mod Pathol, 2005, 18(11): 1424-1431.
[12]De la Torre NG, Buley I, Wass JA, et al.Angiogenesis and lymphangiogenesis in thyroid proliferative lesions:relationship to type and tumour behaviour.Endocr Relat Cancer, 2006, 13(3): 931-944.
[13]Ma J, Zhou XJ, Zhou HB.Expression and signifi cance of the lymphatic vessel density in papillary thyroid carcinoma and follicular carcinoma tumor.China Cancer, 2010, 19 (6):418-422.马捷, 周晓军, 周航波, 等.淋巴管密度在甲状腺乳头状癌和滤泡癌的表达及意义.中国肿瘤, 2010, 19(6):418-422.

