MDT协助下结直肠癌新辅助放化疗对手术的影响
龚 克 刘清安 陈新文 刘冬保 肖泽民 刘海军 吴 涛
湖南省常德市第一人民医院胃肠肿瘤MDT组,湖南常德415000
MDT(Multidisnary Team)诊治模式是以循证医学理念为引导,以MDT为整合平台,以多中心的随机临床研究为基础,是一种新型的医疗模式[2-4].根据WHO报告的资料[5]显示,中国结直肠癌死亡率2005年比1991年增加70.7%,年均增加4.71%.现阶段结直肠癌目前位于全世界常见恶性肿瘤的第3位.而MDT诊治模式的运用为结直肠癌的个体化诊治提供了新的平台[6].该院普外科充分利用医院的整体优势,加强与多学科的密切协作,成立了消化道肿瘤MDT团队,严格按照相应的临床治疗指南为患者制定个体化、最优化的治疗方案.现分析该院2011年1月-2011年11月施行MDT组(53例)和非MDT组(174例)治疗的结直肠癌患者的临床资料,对规范化的MDT模式下的新辅助放化疗方案是否对结直肠癌手术过程和结果带来影响的问题进行探讨.
1 资料与方法
1.1 一般资料
该院收治结直肠癌患者227例,男137例,女90例,其中MDT组53例,非MDT组174例.年龄23~87岁,平均54.5岁,根据TNM分期,T1期0例,T2期0例,T3期191例,T4期36例.
1.2 资料定义及评估指标
所有患者均符合下列标准:术前均经病理学证实为结直肠癌且仅选取T3、T4期患者;MDT组均选取完成MDT模式下的新辅助放化疗方案后患者(剔去经MDT后不须先行新辅助放化疗及部分拒绝放化疗直接选取手术者),非MDT组均为未经抗肿瘤治疗的初治者;无肝脏、肺脏、脑、骨等器官远处转移者;术前检查无手术、化疗禁忌者;MDT模式下的新辅助放化疗的目的、方案及不良反应均告知患者家属,签署同意书后入组研究.
以MDT组患者辅助放化疗后周围淋巴结缩小或者消失、肿瘤活动度增大(经肛门指诊可扪及癌肿)及明显缩小(以缩小20%为明显变化)作为术前评估项目(通过CT、结肠镜或直肠镜、MRI检查、肛门指检为检查手段).以术中发现的特殊病理改变和组织学特性改变、腹腔粘连、腹腔积液(>50 mL)、手术时间、出血量的指标作为术中评估项目.术后选择根据目前公认的风险评估工具POSSUM系列量表提出的并发症发生概率及综合术后总的恢复情况(引流管拔除时间、肛门排气时间、经口进食时间、术后下床活动时间、术后住院时间、总住院时间、术后并发症、术后死亡)为术后评估项目.
1.3 统计方法
所有数据资料均使用SPSS11.5软件处理.计量资料采用t检验分析,计数资料采用x2检验进行分析.
2 结果
2.1 术前比较
MDT组辅助放化疗后淋巴结缩小或者消失率66.7%(16/24例)、肿瘤浸润深度及大小明显缩小率79.2%(42/53例)、肿瘤活动度增大率40.6%(13/32例).见表1.

表1MDT组53例结直肠癌患者放化疗后的术前评估指标的比较[n(%)]
2.2 术中比较
MDT组较非MDT组肠壁组织的质地更易碎和出血(P<0.05),腹腔粘连的发生率、腹腔积液发生率明显低于非MDT组(P<0.05),见表2.MDT组的手术时间(135.3±33.5)h较非MDT组(121.3±32.6)h相比差异无统计学意义(t=11.23,P>0.05),MDT组的术中出血量(85.5±31.1)mL较非MDT组(74.1±21.8)mL相比差异无统计学意义(t=12.05,P>0.05),见表3.

表2 227例结直肠癌患者MDT组和非MDT组术中评估指标的比较[n(%)]

表3 227例结直肠癌患者MDT组和非MDT组手术时间和术中出血量比较
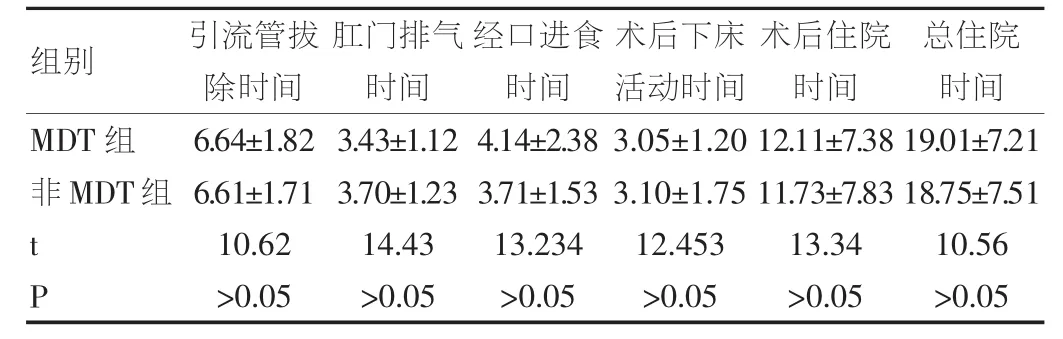
表4 227例结直肠癌患者MDT组和非MDT组术后评估指标的比较
2.3 术后比较
两组患者术后恢复良好,引流管拔除时间、肛门排气时间、经口进食时间、术后下床活动时间、术后住院时间、总住院时间两组差异均无统计学意义.(表4)MDT组和非MDT组术后并发症分别有3例和1例,术后均无死亡,两组比较差异无统计学意义.
3 讨论
目前,结直肠癌新辅助放化疗的临床效果一直得到专业医师的认可,并已经成为了国际上多个结直肠癌诊治指南的重要组成内容,而同时在MDT协助下的新辅助放化疗联合手术的综合治疗策略也在近来研究中证实了其临床价值.但由于放化疗不可避免的为患者带来一系列不良反应和可能的腹腔内病理学和相关脏器组织学的改变,使得结直肠癌外科医师对于新辅助化疗可能带来对手术操作的影响产生了担忧.
该研究发现,经过MDT模式下新辅助放化疗的患者的确容易出现肠壁组织易碎表现,这些改变可能与术前放化疗相关.而组织碎性增加,则可能导致手术中更容易损伤、出血,可能因此成为吻合失败的重要原因之一.因此,新辅助放化疗后的结直肠癌手术对于外科医师操作的精细程度提出了更高的要求.但新辅助放化疗就是导致术中发现的组织学改变的因素,仍然需要进一步循证医学验证,且通过放化疗后一部分肿瘤得到明显缩小、肿瘤活动度增大,肿瘤的组织边界更清楚,也增加了手术切除几率及术中操作难度缩小,改善患者预后.
此外,从术后结果分析中可以发现,在MDT模式运行下的结直肠癌外科治疗,并未由于新辅助化疗的实施而使手术最终结果不满意.从两者手术时间和术中出血量比较也可看出,放化疗所带来的手术操作难度的提升并不是十分显著.因此,新辅助化疗带来的明显疗效可能成为手术顺利完成和良好根治的重要保证之一.
[1]Isbister WH,Al-Sanea N.POSSUM:a re-evaluation in patients undergoing surgery for rectal cancer.The Physiological and Operative Severity Score for Enumeration of Mortality and Morbidity[J].ANZ J Surg,2002,72(6):421.
[2]刘展,汪晓东,李立.在结直肠癌领域引入多学科协作管理模式的现状[J].中国普外基础与临床杂志,2007,14(1):114.
[3]汪晓东,李立.结直肠肿瘤多学科协作诊治模式下人员构架的探索与实践[J].中国普外基础与临床杂志,2007,14(2):235.
[4]Collins J,Skilton K.Low vision services in South Devon:a multi-agency,multi-disciplinary approach[J].Ophthalmic Physiol Opt,2004,24(4):355
[5]郑树.结直肠肿瘤一基础研究与临床实践[M].北京:人民卫生出版社,2006:3-4.
[6]Kelly MJ,Lloyd TD,Marshall D,et a1.A snapshot of MDT working and patient mapping in the UK colorectal cancer centres in 2002[J].Colorectal Dis,2003,5(6):577-581.

