血清前清蛋白水平对首发急性脑梗死患者短期预后的影响
林绍鹏,殷建瑞,林珮仪,江慧琳,田朝伟,陈晓辉
脑梗死是严重危害人类健康的常见病、多发病,其致死率及致残率高,给人民生活带来巨大的负担[1]。不同的基础疾病状态、临床特征和生化指标结果,可能预示着不同的预后。因此,研究影响急性脑梗死患者预后的相关因素,尽早进行相应的干预治疗和预防措施,具有重要的临床意义。
研究表明,营养不良是急性脑血管意外预后不良的预测因素[2-4]。血清前清蛋白(prealbumin,PA)是肝脏细胞和脉络丛合成的一种血清蛋白质,分子量为54 980。有研究表明PA水平低下与营养不良、机体功能状态低下及病死率相关,且其敏感度比清蛋白高[5]。笔者推测PA可预测脑梗死患者的预后,据此,本研究对首发急性脑梗死患者的临床资料及急性期PA水平进行回顾性分析,以探讨PA是否可作为判断首发急性脑梗死患者预后的预测因子。
1 资料与方法
1.1 一般资料 连续收集2010年1月—2013年7月在广州医科大学附属第二医院就诊的急性脑梗死患者493例,均符合第4届全国脑血管病会议通过的《各类脑血管病诊断要点》的脑梗死诊断标准[6];均为急性起病,且有明确的局灶性神经功能缺损症状和体征;均经颅脑MRI证实存在急性责任病灶。排除短暂性脑缺血发作、脑出血、脑创伤、肝脏疾病、肾功能不全、急性炎症、肿瘤、既往脑卒中史患者148例后,345例首发急性脑梗死患者进入本研究。
1.2 方法 根据记录在案的历史资料,收集患者的临床资料和实验室检查结果,包括年龄、性别、既往史〔如高血压、糖尿病、血脂异常、缺血性心脏病、短暂性脑缺血发作(TIA)〕、吸烟、喝酒、卒中家族史、牛津郡社区卒中项目(OCSP)分型、出院时改良Rankin量表(mRS)评分及血清PA水平。
高血压诊断标准为既往有高血压病史或者脑梗死急性期后血压>160/90 mm Hg(1 mm Hg=0.133 kPa)。糖尿病的诊断标准为既往有2型糖尿病病史、入院后空腹血糖≥7.0 mmol/L或餐后2 h血糖≥11.1 mmol/L。血脂异常的诊断标准为既往有血脂异常病史或入院后血清总胆固醇(TC)≥6.22 mmol/L、三酰甘油(TG)≥2.26 mmol/L、低密度脂蛋白胆固醇(LDL-C)≥4.14 mmol/L或高密度脂蛋白胆固醇(HDL-C)<1.04 mmol/L。缺血性心脏病、TIA、吸烟和饮酒史根据既往史做诊断。mRS评分由主治医生以上专科医生进行盲法评价。PA检测方法:入院24 h内采集空腹静脉血1 ml,由本院医学检验中心用免疫透视比浊法,在HITACHI 7170型全自动生化分析仪上对血标本进行检测。PA参考值为250~400 mg/L。
根据出院时mRS评分,将本组患者分为两组:预后良好组(mRS评分为0~2分)和预后不良组(mRS评分为3~6分)[7-8]。比较两组患者的临床资料和血清PA水平。
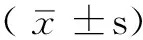
采用逐步向前法对各项临床指标进行多元Logistic回归分析,按照患者预后不良的概率来拟合回归模型,并设定该模型的纳入标准为P<0.05,剔除标准为P≥0.05,探讨哪些指标是影响首发急性脑梗死患者短期预后不良的因素。
2 结果
2.1 两组患者临床资料及血清PA水平比较 345例首发急性脑梗死患者中,预后良好223例,预后不良122例。预后良好组患者的年龄,2型糖尿病、缺血性心脏病的患病率,OCSP分型,血清PA水平与预后不良组比较,差异均有统计学意义(P<0.05,见表1)。
2.2 不同血清PA水平与首发急性脑梗死短期预后的关系 按血清PA四分位数截取点169、207、245 mg/L将患者分为4组,第一分位数组患者血清PA水平为52~169 mg/L,第二分位数组为>169~207 mg/L,第三分位数组为>207~245 mg/L,第四分位数组为>245~384 mg/L。4组患者的出院时mRS评分分别为2.5(2.0)、2.0(2.0)、1.0(2.0)、1.0(3.0)分,4组mRS评分间差异有统计学意义(χ2=24.190,P<0.001,见图1)。
2.3 首发急性脑梗死患者短期预后影响因素的多元Logistic回归分析 将患者的年龄、是否患有2型糖尿病及缺血性心脏病、OCSP分型、血清PA水平作为自变量,以预后不良作为因变量,进行Logistic回归分析。
注:TIA=短暂性脑缺血发作,OCSP=牛津郡社区卒中项目,TACI=完全前循环梗死,PACI=部分前循环梗死,POCI=后循环梗死,LACI=腔隙性脑梗死;PA=前清蛋白;▲为Z值;*为χ2值;△为t值
结果显示,高龄、2型糖尿病、缺血性心脏病和TACI为患者预后不良的独立危险因素,而急性期血清PA水平升高为患者预后不良的独立保护因素(P<0.05,见表2)。
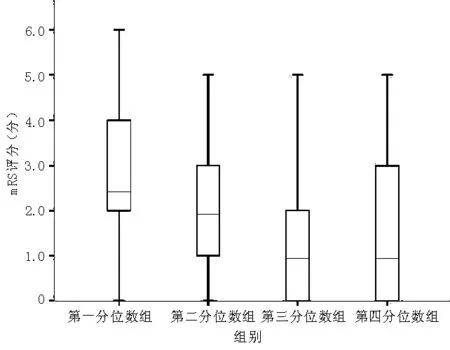
图1 不同血清PA水平患者出院时mRS评分比较
Figure1 Comparison of mRS score at the time of hospital discharge among patients with different serum PA levels
表2 首发急性脑梗死患者短期预后不良影响因素的Logistic回归分析结果
Table2 Logistic regression analysis on influence factors for bad short-term outcome in first acute cerebral infarction patients

因素bP值OR值95%CI年龄 0.027 0.007 1.028 (1.007,1.049)2型糖尿病 0.872 0.004 2.391 (1.313,4.355)缺血性心脏病 0.837 0.022 2.308 (1.125,4.735)TACI 2.869<0.00117.625(6.522,47.627)PA-0.006 0.008 0.994 (0.989,0.998)
3 讨论
本研究对影响急性脑梗死患者预后的因素进行了回顾性的病例对照研究,为排除多次脑梗死遗留神经功能缺损对本次患者出院mRS评分的影响,本研究选择首发急性脑梗死患者为研究对象。结果显示,预后不良组起病年龄及2型糖尿病、缺血性心脏病、TACI的患病率均高于预后良好组,而急性期血清PA水平则比预后良好组低。多因素Logistic回归分析显示,高龄、2型糖尿病、缺血性心脏病和TACI是患者预后不良的独立危险因素,而急性期血清PA水平升高是患者预后不良的独立保护因素。
既往已有较多研究报道,高龄、2型糖尿病、缺血性心脏病和TACI可作为脑梗死预后不良的预测因素[9-12]。但是,有关急性期血清PA水平与脑梗死患者预后关系的研究,国内外少见报道。本研究按血清PA四分位数截取点将患者分为4组进行比较,发现较低的四分位数组患者预后较差。通过多因素Logistic回归分析进一步研究表明,急性期血清PA水平升高为患者预后不良的独立保护因素。Gao等[8]对影响青年脑梗死患者预后的因素进行研究,发现血清PA水平是青年脑梗死患者预后的保护因素,本研究结果与之类似。
如何解释较低的血清PA水平可以预测预后不良呢?急性期血清PA水平可能与脑梗死的严重程度有关。目前,全身炎症反应、肿瘤、脑创伤等疾病会引起PA水平下降已被证实[13-15]。其原因是因为PA是一种非特异性宿主防御物质,在去除循环有毒代谢产物的过程中被逐渐消耗,所以在急性时相反应过程中,PA可迅速降低[16]。急性脑梗死可引起体内一系列的应激反应,严重脑梗死造成机体更严重的应激反应[17],从而导致PA水平下降。其次,急性脑梗死引起糖皮质激素、荷尔蒙和肿瘤坏死因子α、白介素1、白介素6、白介素8等各种炎性递质水平升高,它们损害肝细胞,抑制细胞内清蛋白mRNA表达,导致清蛋白合成障碍,从而使PA合成下降。再者,急性脑梗死患者基础代谢率显著增高,导致代谢途径改变,增加蛋白质的消耗,这些变化均导致血清PA水平下降。血清PA是肝脏细胞合成的一种血清蛋白质,在体内总含量极少。每日分解率为33.1%~39.5%,其t1/2仅为1.9 d,因此该指标可敏感地反映肝脏合成和分解代谢的轻微改变[18],用于营养评定的效果明显优于常规使用的指标如清蛋白,是反映肝功能和机体营养状态的诊断和监测指标之一[19-20]。目前,体外实验证实PA能增进神经轴突生长,体内实验亦证明PA参与感觉运动功能和神经损伤的再生[21]。因此,在脑梗死急性期,低血清PA水平不利于脑坏死神经元的再生和修复,是急性脑梗死预后不良的危险因素。
了解脑血管病预后不良的危险因素已成为脑血管病防治工作的重要内容,确定在脑梗死人群中普遍存在的可以治疗的危险因素并加以干预对预防和治疗脑梗死至关重要。本研究对影响首发急性脑梗死患者预后的因素进行了分析,发现血清PA水平升高为急性脑梗死患者短期预后的保护因素,为临床干预治疗提供了依据,对降低患者的致残率、促进神经功能恢复、提高生活质量具有重要意义。
1 Rosamond W,Flegal K,Furie K,et al.Heart disease and stroke statistics——2008 update:a report from the American Heart Association Statistics Committee and Stroke Statistics Subcommittee[J].Circulation,2008,29,117(4):e25-146.
2 Gariballa SE,Parker SG,Taub N,et al.Influence of nutritional status on clinical outcome after acute stroke[J].Am J Clin Nutr,1998,68(2):275-281.
3 Gariballa SE,Parker SG,Taub N,et al.Nutritional status of hospitalized acute stroke patients[J].Br J Nutr,1998,79(6):481-487.
4 Yoo SH,Kim JS,Kwon SU,et al.Undernutrition as a predictor of poor clinical outcomes in acute ischemic stroke patients[J].Arch Neurol,2008,65(1):39-43.
5 Chertow GM,Goldstein-Fuchs DJ,Lazarus JM,et al.Prealbumin,mortality,and cause-specific hospitalization in hemodialysis patients[J].Kidney Int,2005,68(6):2794-2800.
6 中华神经科学会中华神经外科学会.脑血管疾病分类(1995)[J].中华神经科杂志,1996,29(6):376-380.
7 Greisenegger S,Endler G,Hsieh K,et al.Is elevated mean platelet volume associated with a worse outcome in patients with acute ischemic cerebrovascular events?[J].Stroke,2004,35(7):1688-1691.
8 Gao C,Zhang B,Zhang W,et al.Serum prealbumin(transthyretin) predict good outcome in young patients with cerebral infarction[J].Clin Exp Med,2011,11(1):49-54.
9 Di Carlo A,Lamassa M,Baldereschi M,et al.Risk factors and outcome of subtypes of ischemic stroke.Data from a multicenter multinational hospital-based registry.The European Community Stroke Project[J].J Neurl Sci,2006,244(1/2):143-150.
10 Heuschmann PU,Kolominsky-Rabas PL,Misselwitz B,et al.Predictors of in-hospital mortality and attributable risks of death after ischemic stroke:the German Stroke Registers Study Group[J].Arch Intern Med,2004,164(16):1761-1768.
11 Kimura K,Minematsu K,Kazui S,et al.Mortality and cause of death after hospital discharge in 10,981 patients with ischemic stroke and transient ischemic attack[J].Cerebrovasc Dis,2005,19(3):171-178.
12 陈丽琴.脑梗死合并糖尿病的临床分析[J].实用心脑肺血管病杂志,2012,20(4):694.
13 Perez Valdivieso JR,Bes-Rastrollo M,Monedero P,et al.Impact of prealbumin levels on mortality in patients with acute kidney injury:an observational cohort study[J].J Ren Nutr,2008,18(3):262-268.
14 Dennis RA,Johnson LE,Roberson PK,et al.Changes in prealbumin,nutrient intake,and systemic inflammation in elderly recuperative care patients[J].J Am Geriatr Soc,2008,56(7):1270-1275.
15 Yovita H,Djumhana A,Abdurachman SA,et al.Correlation between anthropometrics measurements,prealbumin level and transferin serum with Child-Pugh classification in evaluating nutritional status of liver cirrhosis patient[J].Acta Med Indones,2004,36(4):197-201.
16 林化,马春林,王荣辉,等.脓毒症患者血清胆碱酯酶和碱性磷酸酶及前清蛋白的变化及其临床意义[J].中国全科医学,2013,16(3):1023.
17 冯文霞,吕洲,刘青蕊,等.急性脑梗死患者血清超敏C-反应蛋白水平及相关因素分析[J].疑难病杂志,2012,11(3):170.
18 吴侠.血清前清蛋白和胆碱酯酶测定对肺结核治疗患者肝脏合成功能损伤的评价作用[J].中国全科医学,2010,13(9):2990.
19 Rambod M,Kovesdy CP,Bross R,et al.Association of serum prealbumin and its changes over time with clinical outcomes and survival in patients receiving hemodialysis[J].Am J Clin Nutr,2008,88(6):1485-1494.
20 Chrysostomou S,Stathakis C,Petrikkos G,et al.Assessment of prealbumin in hemodialysis and renal-transplant patients[J].J Ren Nutr,2010,20(1):44-51.
21 Fleming CE,Saraiva MJ,Sousa MM.Transthyretin enhances nerve regeneration[J].J Neurochem,2007,103(2):831-839.

