冠心病并发非酒精性脂肪肝中脂联素肿瘤细胞因子-α及胰岛素抵抗的表达*
孙奕飞,杨占风,郁海燕,张李娜
(上海市闸北区市北医院消化内科,上海 闸北区 200435)
近年来,已有研究证实内脏脂肪积聚是导致冠心病(coronary heart disease,CHD)和非酒精性脂肪肝(non- alcohol fatty liver disease,NAFLD)共同的主要的危险因素。冠心病在临床中的主要病理特点是动脉粥样硬化,同时由其它多种因素而共同引发的一种心血管疾病[1]。非酒精性脂肪肝是指除酒精以外以及其它明确的损肝因素所致,以弥漫性肝细胞大泡性脂肪为主要临床特征的病理综合征。由于高低密度脂蛋白、高甘油三酯血症是引起NAFLD的重要危险因素,而这些危险因素同样也是引发CHD的重要原因[2],因此NAFLD与CHD两者间的关系越来越受到人们关注。探讨CHD并发NAFLD患者的心血管危险因素,有助于进一步明确CHD的发病机制,降低其发生率。脂联素(APN)是一种由脂肪细胞分泌的脂肪细胞因子,能够有效调节糖、脂代谢,并通过增加脂肪酸氧化来提高葡萄糖的摄取量,进而改善胰岛素敏感性。国外已有研究证实,脂联素不仅与肥胖、2型糖尿病和胰岛素抵抗密切相关,同时具备抗炎、抗动脉硬化等作用。因此脂联素水平的改变对于冠心病和非酒精性脂肪肝的发生、发展及病情预后均有着重要意义[3]。胰岛素抵抗(IR)是指胰岛素作用的组织、器官对一定量的胰岛素不能产生正常生理生物学反应,是众多临床代谢性疾病的共同代谢缺陷。越来越多的研究表明,IR在NAFLD、CHD的发生中起着重要作用,但它们的因果关系,原发因素有待探讨[4]。本研究旨在观察并发或不并发非酒精性脂肪肝的冠心病患者体内APN、TNF-α及IR水平的变化情况及相关联系,旨在进一步探讨冠心病并发非酒精性脂肪肝的发病机制和疾病预后。
1 资料与方法
1.1 临床资料:选择我院于2012年10月至2013年10月收治的CHD患者240例,根据是否并发NAFLD进行分组,其中 CHD并发 NAFLD组120例,单纯CHD 120例。CHD并发NAFLD组(120例)中男性75例,女性45例,年龄 48-66岁,平均年龄57.6±6.3岁;单纯CHD组(120例)中男性70例,女性50例,年龄50-68岁,平均年龄58.4±6.5岁。所有患者经询问病史、体格检查及B超检查并确诊,诊断标准均符合1979年世界卫生组织临床命名标准化联合专题组提出的“冠心病诊断标准”[5]及2006年中华医学会肝脏学分会修订的“非酒精性脂肪性肝诊断标准”[6]。两组患者在性别、平均年龄等一般资料方面经统计学处理无显著性差异(P>0.05),具有可比性。
1.2 研究方法:全部患者均禁食12h,采集患者空腹血,应用生化分析仪测定空腹血糖(FBG)、总胆固醇(TC)、甘油三酯(TG)、谷丙转氨酶(ALT)、高密度脂蛋白(HDL-C)、低密度脂蛋白(LDL-C);采用放射免疫法测定血浆胰岛素(FINS);采用酶联免疫吸附法测定肿瘤细胞因子-α(TNF-α)和脂联素(APN)水平;安排工作人员测量患者身高、计算体重指数(BMI)、腰臀比(WHR)、胰岛素敏感指数(ISI)、胰岛素抵抗指数(IR);采用超声诊断仪检测患者的肝、胆、脾情况。
1.3 统计学处理:本组数据均采用SPSS13.0统计学软件进行处理分析,计量资料采用(±s)来表示,计数资料采用χ2检验,组间比较采用t进行检验,P<0.05视为差异具有统计学意义。
2 结果
2.1 两组患者体重指数、腰臀比比较:并发非酒精性脂肪肝组患者的体重指数及其腰臀比与单纯冠心病组患者相比,两项的指数均明显增高(P<0.05)。见表1。
表1两组患者体重指数、腰臀比比较(±s)

表1两组患者体重指数、腰臀比比较(±s)
注:*与CHD组相比,P<0.05
组别 体重指数(kg/m2)腰臀比并发 NAFLD 组 26.5±3.6* 0.93±0.05*单纯CHD组23.7±4.2 0.76±0.07
表2两组患者血脂检查结果比较(±s,mmoL/L)

表2两组患者血脂检查结果比较(±s,mmoL/L)
组别 例数 TC TG HDL-C LDL-C 血脂异常并发 NAFLD 组 120 4.6±1.2 2.1±1.8 1.2±0.3 3.1±1.1 92(76.7)单纯 CHD 组 120 4.3±1.1 1.8±1.3 1.3±0.4 2.7±1.0 64(53.3)P值 >0.05 >0.05 >0.05 >0.05<0.05
2.2 两组患者血脂检查结果比较:并发非酒精性脂肪 肝组患者的总胆固醇(TC)、甘油三酯(TG)和低密度脂蛋白胆固醇(LDL-C)与单纯冠心病组患者相比水平略高(P>0.05),而高密度脂蛋白胆固醇(HDL-C)比则单纯冠心病组患者略低(P>0.05)。两组患者在血脂异常比例方面具有显著性差异(P<0.05)。见表2。
2.3 两组患者血清APN、TNF-α 比较:并发非酒精性脂肪肝组患者血清内脂联素(APN)较单纯冠心病组明显下降(P<0.05),肿瘤细胞因子-α(TNF-α)表达与单纯冠心病组相比则显著增多(P<0.05)。另外发现APN与IR呈显著负相关,但IR在NAFLD、CHD中的因果关系尚不十分明确,有待进一步探讨。见表3。
表3两组患者血清APN、TNF-α比较(±s)
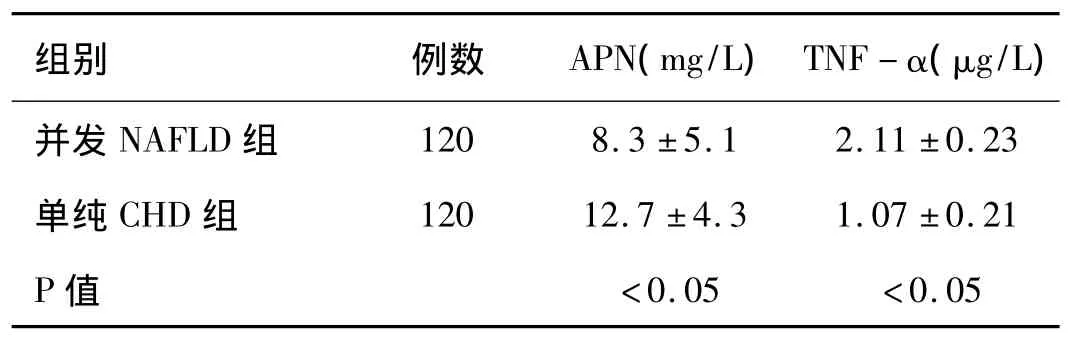
表3两组患者血清APN、TNF-α比较(±s)
组别 例数 APN(mg/L)TNF-α(μg/L)并发NAFLD组120 8.3±5.1 2.11±0.23单纯 CHD 组 120 12.7±4.3 1.07±0.21 P值 <0.05<0.05
3 讨论
冠心病其临床主要病理特点表现为冠状动脉粥样硬化,现阶段研究普遍认为冠心病的发病是由于遗传、环境等多种因素共同所致,因此存在着较多的危险因素。人体脂代谢异常目前被认为是导致血脂异常的最主要原因,而高血脂症以机体血清脂质类物质增高为基础,因此高血脂症也是引发冠心病和非酒精性脂肪肝的共同因素。临床确诊的冠心病合并非酒精性脂肪肝的比例极高,已有研究证实[7,8]非酒精性脂肪肝与冠心病的发生有着十分密切的联系,两者具有共同的危险因素。非酒精性脂肪肝与冠心病的发生机制主要表现为全身慢性炎症、逐渐增强的氧化应激反应以及血管内皮细胞功能障碍[9]。非酒精性脂肪肝患者体内会产生胰岛素抵抗,此时脂肪细胞因子不断释放出来,引起较为严重的炎症反应,进而导致肿瘤细胞因子-α(TNF-α)也随之大量释放;其次,非酒精性脂肪肝并发的胰岛素抵抗还能够加速外周脂肪分解,使得血FFA显著增多进而加重了肝细胞线粒体氧化负担,此时将有大量的活性氧自由基随之形成,并且与血FFA迅速结合后形成过氧化物,最终表现为动脉粥样硬化;除上述两点外,非酒精性脂肪肝与冠心病患者在一定程度上存在着血管内皮细胞功能障碍,由于胰岛素抵抗能够明显减缓血流速度,此时的血管清除能力也明显减弱,从而导致细胞粘附分子、TNF-α以及E-选择素等的表达随之上调,其直接表现为加速血小板的聚集并最终导致内皮细胞功能紊乱[10]。
本组研究结果证实并发NAFLD组与单纯CHD组患者相比,患者体重指数与腰臀比存在显著性差异,因此可以认为体重指数和腰臀比的增高是CHD并发NAFLD患者的重要危险因素。此外,两组患者在整个发病过程中均存在血脂异常情况,但并发NAFLD组患者血脂异常比例比单纯CHD组患者比例更高,因此可以认为血脂异常在CHD并发NAFLD患者以及单纯CHD患者的发病过程中扮演着重要角色。
最后研究还发现并发NAFLD组患者体内APN含量明显下降,TNF-α含量则有所升高,提示APN、TNF-α在CHD并发NAFLD的发生和发展中有重要意义。尽管发现APN与IR呈显著负相关,但IR在NAFLD、CHD中的因果关系尚不十分明确,有待进一步探讨。
对血清APN水平进行检测有利于对疾病的预测,同时能够为疾病的治疗提供新的靶点。以往的研究结果已经表明人体血清中脂联素的水平越高,患冠心病的风险就随之降低。Cavusoglu[11]等就“血清APN水平对确诊冠心病患者预后的预测能力”这一课题进行了长时间研究,研究发现血清APN水平是冠心病患者发生急性心肌梗死和死亡的独立预测因素。在冠心病的主要临床病理特征动脉粥样硬化的形成及发展过程中,血清APN具有改善内皮功能和减轻炎症的作用,同时能有效抑制动脉粥样硬化的形成。TNF-α与冠心病动脉粥样硬化的形成也有着一定关联,能够直接作用于内皮细胞,包括产生血小板源性生长因子、促进平滑肌细胞迁移、增殖等,致使冠状动脉内皮细胞功能紊乱,使内膜增厚,从而参与冠心病动脉粥样硬化的发生与发展全部过程。胰岛素抵抗(IR)是指胰岛素作用的组织、器官对一定量的胰岛素不能产生正常生理生物学反应,是众多临床代谢性疾病的共同代谢缺陷。已有越来越多的研究表明,IR在NAFLD、CHD的发生中起着重要作用,但它们的因果关系及原发因素尚有待进一步探讨。
[1] 林克荣,杨慧莹,张志坚,等.非酒精性脂肪肝患者血清肿瘤坏死因子-α、脂联素水平与胰岛素抵抗的相关性[J].世界华人消化杂志,2007,15(24):2613-2618.
[2] 林永华.非酒精性脂肪肝与脂联素及肿瘤坏死因子-α的相关性研究[J].中国现代医生,2011,49(18):578-580
[3] 杨小强,王晓华,官功昌.冠心病并发非酒精性脂肪肝65例中脂联素与TNF-α的表达[J].陕西医学杂志,2013,42(5):923-924.
[4] 钟雷.老年冠心病合并高脂血症的临床治疗及预后分析[J].中华全科医学,2014,12(4):580-581,584.
[5] 罗涛,刘忠和.血浆脂联素及瘦素水平在非酒精性脂肪性肝病的变化及意义[J].重庆医学,2009,4(10):345-346.
[6] 张自然,李良平,韩盛玺.非酒精性脂肪肝血清及肝组织瘦素、肿瘤坏死因子α、脂联素的变化及意义[J].西部医学,2009,7(2):178-179.
[7] 洪宏,赵枰,胡晓蓉,等.青少年非酒精性脂肪肝多重危险因素的研究[J].标记免疫分析与临床,2009,5(4):209-211.
[8] 张勇,夏林莉.胰岛素抵抗与非酒精性脂肪性肝病的研究[J].临床和实验医学杂志,2010,9(20):1555.
[9] 陈兴梅.2型糖尿病合并非酒精性脂肪性肝病与胰岛素抵抗及血脂的关系[J].中国综合临床,2012,28(2):195-196.
[10] Hongyun Lu,Longyi Zeng,Biao Liang,et al.High prevalence of coronary heart disease in type 2 diabetic patients with non-alcoholic fatty liver disease[J].Archives of Medical Research,2009,40(7):571-575.
[11] Atoosa Adibi,Majid Jaberzadeh-Ansari,Amir- Reza Dalili,et al.Association between nonalcoholic fatty liver disease(NAFLD)and coronary artery disease(CAD)in patients with angina pectoris open[J].Journal of Medical Imaging,2013,3(3):97-101.

