硝酸甘油对感染性休克合并ARDS患者的临床疗效观察
刘丽平,李斌,朱磊,窦志敏,李玉民
硝酸甘油对感染性休克合并ARDS患者的临床疗效观察
刘丽平,李斌,朱磊,窦志敏,李玉民
目的评价硝酸甘油对感染性休克合并急性呼吸窘迫综合征(ARDS)患者的临床疗效,并探讨其可能的作用机制。方法纳入2013年1月-2014年1月兰州大学第一医院重症医学科收治的感染性休克合并ARDS患者,将符合标准者随机分为对照组和硝酸甘油组。对照组给予标准治疗,硝酸甘油组在标准治疗基础上,给予硝酸甘油0.5~1.0mg/h静脉泵入。入组后0、6、24、72h记录两组各项监测指标,包括一般情况、APACHE Ⅱ评分、血流动力学指标、呼吸功能监测指标、呼吸机使用时间、ICU停留时间、住院及28d病死率、免疫指标(CD4+/CD8+)及炎症指标等。结果共43位患者入选,其中对照组21例,硝酸甘油组22例。在治疗24、72h时点两组患者APACHE Ⅱ评分、心率、肺动脉压(PAP)、乳酸及多巴胺、去甲肾上腺素、呼吸频率(RR)、吸入氧浓度(FiO2)、气道阻力、C反应蛋白(CRP)、降钙素原(PCT)、白介素-6(IL-6)、白细胞(WBC)均较入组时及治疗6h时下降,且72h时硝酸甘油组明显低于对照组(P<0.05);同时,外周血管阻力指数(SVRI)、pH值、动脉氧分压(PaO2)、潮气量(VT)、肺顺应性、氧合指数、CD4+/CD8+在治疗24h、72h时较入组时及6h时明显升高,且72h时硝酸甘油组明显高于对照组(P<0.05)。硝酸甘油组机械通气(MV)时间为4.3±0.6d,明显低于对照组(6.1±0.7d,P<0.05);ICU住院时间及总住院时间分别为7.8±0.8d、9.3±0.6d,明显低于对照组(分别为9.2±0.9d、12.9±1.3d,P<0.05);住院病死率及28d病死率均明显低于对照组(P<0.05)。结论对感染性休克合并ARDS患者使用硝酸甘油可以使呼吸机条件改善,降低机械通气、ICU停留及总住院时间,降低病死率。这可能与硝酸甘油可改善微循环,降低肺循环阻力及全身炎性反应,提高免疫力有关。
硝酸甘油;休克,脓毒性;急性呼吸窘迫综合征
脓毒症(sepsis)是由微生物侵入人体而诱发的全身炎症反应综合征(SIRS),最终可引发多器官功能障碍(MODS)[1-3]。急性呼吸窘迫综合征(ARDS)是MODS的一个重要组成部分,病死率高达48%~75%[4-5]。微循环障碍是脓毒症的主要病理生理基础之一,而ARDS发病机制中毛细血管内皮细胞的损害必然导致微循环障碍。有研究指出硝酸甘油可改善微循环[6-7],但其在感染性休克所致的ARDS中作用如何鲜见报道。本研究采用前瞻性随机对照方法观察小剂量硝酸甘油是否可以改善感染性休克合并ARDS患者的肺功能,并探讨其可能的作用机制,从而为感染性休克及ARDS的救治提供新的依据。
1 资料与方法
1.1 研究对象 以兰州大学第一医院重症医学科2013年1月-2014年1月接诊的感染性休克合并ARDS患者为研究对象。
1.2 入选及排除标准 入选标准:(1)年龄≥18岁,性别不限。(2)符合感染性休克的诊断标准[8]。①有明确感染灶;②有全身炎症反应存在;③收缩压(SBP)低于90mmHg或较原来基础值下降40mmHg,经液体复苏后1h不能恢复或需血管活性药维持;④伴有器官组织的低灌注如尿量小于30ml/h,或有急性意识障碍等;⑤血培养可能有致病微生物生长。(3)符合ARDS的诊断标准[9]。根据1992年欧美ARDS联席会议标准诊断:①急性起病;②氧合指数(PO2/FiO2)<200mmHg;③X线胸片显示双肺斑片状阴影;④肺动脉嵌顿压<18mmHg或无左房压升高证据。所有患者或其家属均签署知情同意书。
排除标准:①年龄<18岁、妊娠;②合并神经源性休克、脑血管意外、颅脑外伤患者;③入选24h内应用硝酸盐衍生物;④存在静脉应用硝酸甘油的绝对适应证(不稳定冠状动脉综合征);⑤存在治疗禁忌证:疾病终末期预计24h内死亡的患者。
1.3 方法
1.3.1 分组及治疗 符合感染性休克诊断的患者常规放置肺动脉漂浮导管,严格按照EGDT 方案维持血流动力学参数稳定,酌情应用液体和血管活性药物以使平均动脉压(MAP)达到65mmHg。将符合ARDS诊断的患者随机分为对照组和硝酸甘油组。对照组给予标准治疗,包括小潮气量、高PEEP的有创机械通气,肺复张,限制性液体管理,抗炎,抑酸,营养支持,化痰雾化及胸部物理治疗等。硝酸甘油组在标准治疗的基础上,给予硝酸甘油0.5~1.0mg/h静脉泵入,调整MAP>65mmHg;用药过程中若MAP持续<65mmHg,立即并永久性终止用药。分别于入组后0、6、24、72h记录两组监测指标,抽取静脉血送中心实验室检测炎症及免疫因子。
1.3.2 监测指标 记录两组年龄、性别、体重、APACHEⅡ评分;血流动力学指标包括心率(HR)、MAP、中心静脉压(CVP)、心脏指数(CI)、外周血管阻力指数(SVRI)、肺动脉嵌压(PAWP)、肺动脉压(PAP)、乳酸(Lac)水平等;复苏液体量及升压药使用量;呼吸机条件监测[pH、动脉氧分压(PaO2)、PCO2、呼吸频率(RR)、呼气末气道正压(PEEP)、潮气量(VT)、吸入氧浓度(FiO2)、氧合指数、气道阻力、肺顺应性];机械通气(MV)时间;ICU停留时间;住院及随访28d病死率;免疫指标(CD4+/CD8+,流式细胞法);炎症指标[C反应蛋白(CRP),速率散射比浊法;降钙素原(PCT),化学发光法;白介素-6(IL-6),酶联免疫法]。
1.4 统计学处理 采用SPSS 13.0软件进行统计分析,将所有数据进行正态性检验,正态分布的计量资料以表示,两组均数比较采用t检验;分类计数资料如28d病死率以百分数表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组基本资料比较 2013年1月-2014年1月兰州大学第一医院重症医学科共收治216例感染性休克患者,其中符合ARDS的患者43例,随机分为对照组(n=21)和硝酸甘油组(n=22)。两组年龄、性别、体重及APACHE Ⅱ评分等差异均无统计学意义(P>0.05)。
2.2 血流动力学监测指标变化 治疗过程中两组患者MAP、CVP、PAWP、CI无明显差异(P>0.05);治疗24、72h时两组患者APACHE Ⅱ评分、HR、PAP、乳酸水平及多巴胺(DA)、去甲肾上腺素(NE)用量均较入组时及治疗6h时下降,且72h时硝酸甘油组均明显低于对照组(P<0.05);同时,SVRI在治疗24、72h时较入组及6h明显升高,且72h时硝酸甘油组明显高于对照组(P<0.05);两组的液体平衡量随着治疗时间延长逐渐较少,72h时两组均达液体负平衡,且硝酸甘油组液体负平衡明显多于对照组(P<0.05,表1)。
2.3 呼吸功能监测指标变化 治疗过程中两组患者PEEP无明显差异(P>0.05);治疗24h、72h两组患者RR、FiO2、气道阻力均较入组时及治疗6h时下降,且72h时硝酸甘油组均明显低于对照组(P<0.05);同时,pH值、PaO2、VT、肺顺应性、氧合指数在治疗24h、72h较入组时及6h明显升高,且72h时硝酸甘油组明显高于对照组(P<0.05,表2)。
表1 两组患者血流动力学监测指标比较(±s)Tab.1 Comparison of hemodynamics indexes between the two groups (±s)
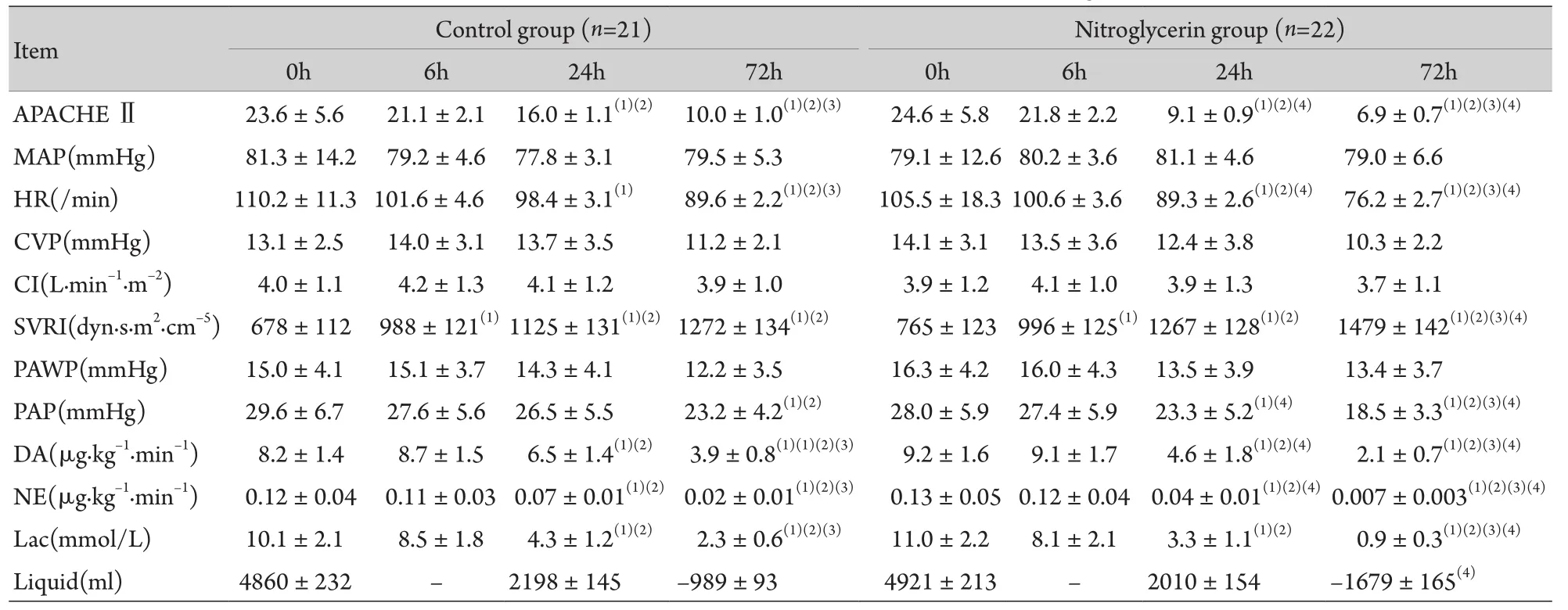
表1 两组患者血流动力学监测指标比较(±s)Tab.1 Comparison of hemodynamics indexes between the two groups (±s)
(1)P<0.05 compared with 0h; (2)P<0.05 compared with 6h; (3)P<0.05 compared with 24h; (4)P<0.05 compared with control group; –. No data
?
表2 两组患者呼吸功能监测指标比较(±s)Tab.2 Comparison of respiratory function indexes between the two groups (±s)
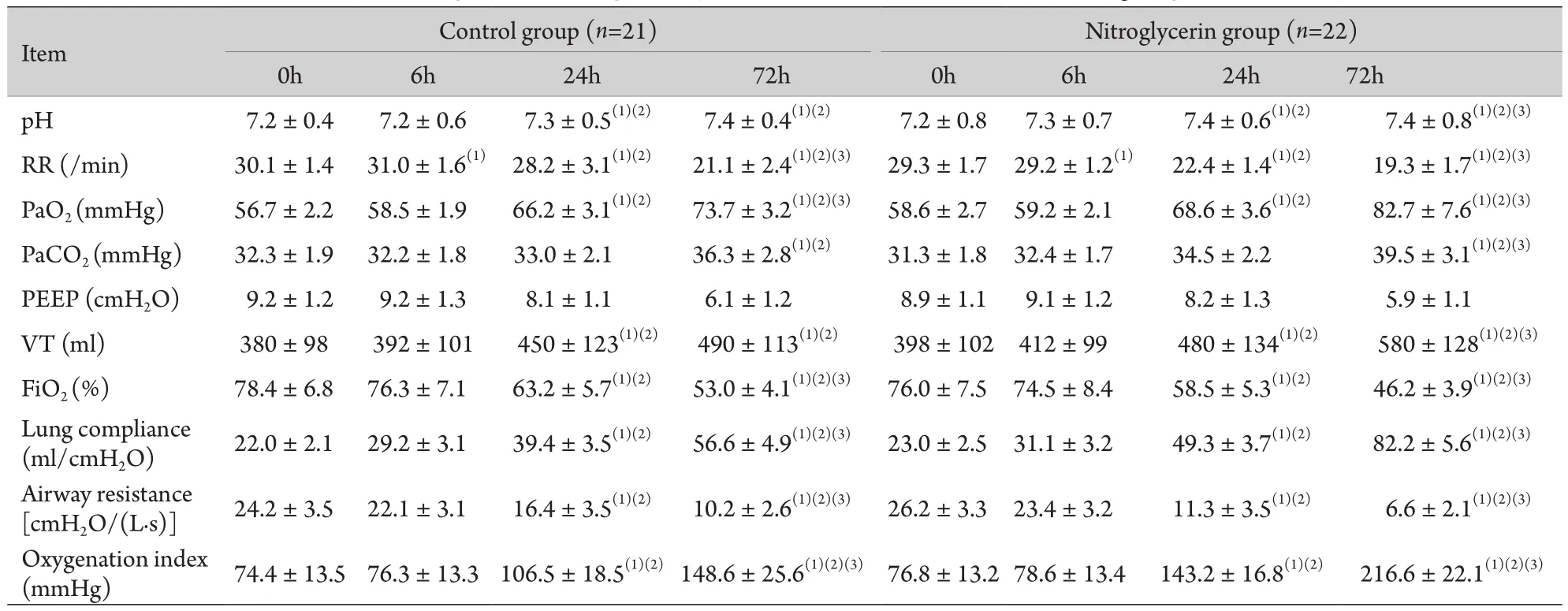
表2 两组患者呼吸功能监测指标比较(±s)Tab.2 Comparison of respiratory function indexes between the two groups (±s)
(1)P<0.05 compared with 0h; (2)P<0.05 compared with 6h; (3)P<0.05 compared with 24h; (4)P<0.05 compared with control group
Item Control group (n=21) Nitroglycerin group (n=22) 0h 6h 24h 72h 0h 6h 24h 72h pH 7.2±0.4 7.2±0.6 7.3±0.5(1)(2) 7.4±0.4(1)(2) 7.2±0.8 7.3±0.7 7.4±0.6(1)(2) 7.4±0.8(1)(2)(3)RR (/min) 30.1±1.4 31.0±1.6(1) 28.2±3.1(1)(2) 21.1±2.4(1)(2)(3) 29.3±1.7 29.2±1.2(1) 22.4±1.4(1)(2) 19.3±1.7(1)(2)(3)PaO2(mmHg) 56.7±2.2 58.5±1.9 66.2±3.1(1)(2) 73.7±3.2(1)(2)(3) 58.6±2.7 59.2±2.1 68.6±3.6(1)(2) 82.7±7.6(1)(2)(3)PaCO2(mmHg) 32.3±1.9 32.2±1.8 33.0±2.1 36.3±2.8(1)(2) 31.3±1.8 32.4±1.7 34.5±2.2 39.5±3.1(1)(2)(3)PEEP (cmH2O) 9.2±1.2 9.2±1.3 8.1±1.1 6.1±1.2 8.9±1.1 9.1±1.2 8.2±1.3 5.9±1.1 VT (ml) 380±98 392±101 450±123(1)(2) 490±113(1)(2) 398±102 412±99 480±134(1)(2) 580±128(1)(2)(3)FiO2(%) 78.4±6.8 76.3±7.1 63.2±5.7(1)(2) 53.0±4.1(1)(2)(3) 76.0±7.5 74.5±8.4 58.5±5.3(1)(2) 46.2±3.9(1)(2)(3)Lung compliance (ml/cmH2O) 22.0±2.1 29.2±3.1 39.4±3.5(1)(2) 56.6±4.9(1)(2)(3) 23.0±2.5 31.1±3.2 49.3±3.7(1)(2) 82.2±5.6(1)(2)(3)Airway resistance [cmH2O/(L.s)] 24.2±3.5 22.1±3.1 16.4±3.5(1)(2) 10.2±2.6(1)(2)(3) 26.2±3.3 23.4±3.2 11.3±3.5(1)(2) 6.6±2.1(1)(2)(3)Oxygenation index (mmHg) 74.4±13.5 76.3±13.3 106.5±18.5(1)(2)148.6±25.6(1)(2)(3) 76.8±13.2 78.6±13.4 143.2±16.8(1)(2) 216.6±22.1(1)(2)(3)
2.4 炎性因子及免疫指标变化 治疗24、72h两组患者CRP、PCT、IL-6、WBC均较入组时及治疗6h下降,且在24、72h时硝酸甘油组均明显低于对照组(P<0.05);同时,CD4+/CD8+在治疗24、72h较入组时及6h明显升高,且24、72h时硝酸甘油组明显高于对照组(P<0.05,表3)。
2.5 其他 硝酸甘油组MV时间(4.3±0.6d)明显低于对照组(6.1±0.7d,P<0.05);ICU住院时间及总住院时间(分别为7.8±0.8d、9.3±0.6d)明显低于对照组(分别为9.2±0.9d、12.9±1.3d,P<0.05);住院病死率及28d病死率分别为9%、13%,明显低于对照组(19%、23%,P<0.05)。
表3 两组患者炎性因子及免疫指标变化比较(±s)Tab.3 Comparison of inflammatory cytokines and immune indexes between the two groups (±s)

表3 两组患者炎性因子及免疫指标变化比较(±s)Tab.3 Comparison of inflammatory cytokines and immune indexes between the two groups (±s)
(1)P<0.05 compared with 0h; (2)P<0.05 compared with 6h; (3)P<0.05 compared with 24h; (4)P<0.05 compared with control group
Group Control group (n=21) Nitroglycerin group (n=22) 0h 6h 24h 72h 0h 6h 24h 72h CRP(mg/L) 136.6±26.2 126.4±21.6(1) 81.3±14.3(1)(2) 36.8±11.2(1)(2)(3) 132.3±22.3 125.4±21.6(1)38.5±10.2(1)(2)(4)16.5±11.1(1)(2)(3)(4)PCT(ng/L) 0.025±0.003 0.023±0.002 0.018±0.002(1)(2)0.012±0.002(1)(2)(3) 26.0±2.8 24.2±1.6 12.4±1.2(1)(2)(4) 3.3±1.1(1)(2)(3)(4)IL-6(µg/L) 12.9±1.5 12.1±1.2 9.2±1.4 6.3±1.3(1)(2) 13.2±1.7 12.4±1.3 5.9±1.3(1)(2)(4) 2.3±0.5(1)(2)(3)(4)WBC(×109/L) 26.6±2.5 23.5±2.1 18.4±2.2 16.2±2.1(1)(2) 25.5±2.4 23.4±2.3 15.6±2.1(1)(2)(4) 11.4±1.8(1)(2)(3)(4)CD4+/CD8+ 0.5±0.1 0.6±0.1 1.2±0.3(1)(2) 1.9±0.4(1)(2)(3) 0.6±0.1 0.7±0.2 1.9±0.4(1)(2)(4) 2.8±0.6(1)(2)(3)(4)
3 讨 论
ARDS的基本病理生理改变是血管内皮细胞和肺泡上皮细胞受损、通透性亢进所致的肺水肿。血管内皮细胞受损,胶原组织暴露,刺激血小板附着和聚集,从而激活凝血反应链,纤维蛋白及免疫球蛋白也应激性增高,终致血栓形成和微循环障碍。重症感染、感染性休克易释放大量炎性因子,从而损伤血管内皮细胞,易合并ARDS。本研究应用硝酸甘油治疗感染性休克合并ARDS患者,结果显示,硝酸甘油可以减轻炎症反应,提高免疫力,改善肺功能,降低病死率。
硝酸甘油通过一氧化氮合酶产生一氧化氮,一氧化氮使血管平滑肌松弛,减少白细胞和血小板黏附,减轻组织水肿,降低微循环通透性,从而改善微循环血流[10]。研究表明,硝酸甘油可以明显改善动脉波形,且并不影响心输出量和全身血管阻力[11-12]。低剂量硝酸甘油可导致静脉扩张,从而降低心脏充盈压,提高心肌灌注压,降低心肌氧耗[13-15]。本研究发现,硝酸甘油组患者MAP、CVP、PAWP、CI与对照组比较无明显差异,说明小剂量硝酸甘油对体循环的影响不大;但在治疗过程中硝酸甘油组患者APACHEⅡ评分、心率、乳酸水平及多巴胺、去甲肾上腺素用量均较对照组明显下降,而SVRI较对照组明显升高(P<0.05),提示硝酸甘油可以提高感染性休克患者的氧输送,降低氧耗,改善病情;同时我们也发现,两组患者入组时肺动脉压(PAP)均高于正常,这可能是由于缺氧导致肺动脉血管痉挛,肺循环阻力增加,同时ARDS时肺毛细血管微循环障碍,从而导致肺动脉压力升高,而硝酸甘油可以降低肺动脉压力。
既往对于ARDS的治疗及研究主要集中在呼吸机及液体管理等方面,关于改善微循环是否可以改善肺功能的研究少见。本研究结果显示硝酸甘油可以使感染性休克合并ARDS患者的呼吸机应用条件降低,如硝酸甘油组患者RR、FiO2、气道阻力较对照组明显下降,而pH值、PaO2、VT、肺顺应性、氧合指数明显高于对照组(P<0.05),这可能与硝酸甘油改善肺血管微循环、降低肺循环阻力有关,而呼吸机条件的改善导致硝酸甘油组机械通气时间、住ICU时间及总住院时间缩短。
感染性休克所致ARDS的发病机制是感染介导的全身炎性反应综合征激活巨噬细胞和中性粒细胞等炎症细胞释放细胞因子等化学介质。本研究发现,两组患者入组时炎症因子(CRP、PCT、WBC、IL-6)明显升高,随着综合治疗的进行,两组炎症因子均下降,且硝酸甘油组较对照组同时间点下降明显,这可能与硝酸甘油使血管平滑肌松弛,减少白细胞和血小板黏附,减轻组织水肿,改善微循环,从而减少炎症因子释放有关。另外,有研究认为影响ARDS预后的危险因素主要是全身炎症反应和免疫功能低下[16]。本研究观察了CD4+/ CD8+比值,发现两组患者入组时CD4+/CD8+均较低,随着综合治疗的进行逐渐升高,且硝酸甘油组较对照组同时间点升高明显,提示硝酸甘油可以提高患者的免疫力。同时我们发现,硝酸甘油的给予可以降低病死率。
综上所述,感染性休克合并ARDS患者给予硝酸甘油可以改善呼吸机条件,降低机械通气时间、ICU停留时间及总住院时间,降低病死率,改善全身氧输送/氧耗平衡,使得体循环更易维持,这可能与硝酸甘油通过改善微循环,降低肺循环阻力及全身炎性反应,提高免疫力有关。因此,临床上可以尝试给予此类患者硝酸甘油。当然,本研究样本量较小,尚需更大规模的临床研究来证实,同时也需要进一步探讨其具体机制。
[1]Vincent JL, Sakr Y, Sprung CL,et al. Sepsis in European intensive care units: results of the SOAP study[J]. Crit Care Med, 2006, 34(2): 344-353.
[2]Blanco J, Muriel-Bombín A, Sagredo V,et al. Incidence, organ dysfunction and mortality in severe sepsis: A Spanish multicenter study[J]. Crit Care, 2008, 12(6): R158.
[3]Wang CJ, Liu HX, Wang YM,et al. Changes of accompanying femoral artery and vein blood gas analysis in patients with burnsepsis[J]. Tianjin Med J, 2015, 43(1): 72-74. [王车江, 刘洪霞,王宜民, 等. 烧伤脓毒症患者伴行股动脉、股静脉血气变化研究[J]. 天津医药, 2015, 43(1): 72-74.]
[4]Zhang ZG, Liu J, Zhang CY. Clinical observation on effects of high frequency oscillating ventilation on patients with early acute respiratory distress syndrome[J]. Med J Chin PLA, 2013, 38(1): 58-61. [张志刚, 刘健, 张彩云. 高频振荡通气对早期急性呼吸窘迫综合征患者的治疗作用[J]. 解放军医学杂志, 2013, 38(1): 58-61.]
[5]Yang Y, Qiu HB. Acute respiratory distress syndrome in the past present and future[J]. Chin J Pract Intern Med, 2013, 33(11): 833-837. [杨毅, 邱海波. 急性呼吸窘迫综合征过去 现在 未来[J]. 中国实用内科杂志, 2013, 33(11): 833-837.]
[6]Spronk PE, Ince C, Gardien MJ,et al. Nitroglycerin in septic shock after intravascular volume resuscitation[J]. Lancet, 2002, 360(9343): 1395-1396.
[7]Kleschyov AL, Oelze M, Daiber A,et al. Does nitric oxide mediate the vasodilatory activity of nitroglycerin[J]? Circ Res, 2003, 93(9): e104-e112.
[8]Levy MM, Fink MP, Marshall JC,et al. 2001 SCCM/ESICM/ ACCP/ATS/SIS International Sepsis Definitions Conference[J]. Crit Care Med, 2003, 31(4): 1250-1256.
[9]Bernard GR, Artigas A, Brigharn KL,et al. The American-European Consensus Conference of ARDS: definition, mechanisms, relevant outcomes and clinical tri al coordination[J]. Am J Respir Crit Care Med, 1994, 149(3Pt1): 814-818.
[10] Kurose I, Wolf R, Grisham MB,et al. Modulation of ischemia/ reperfusion-induced microvascular dysfunction by nitric oxide[J]. Circ Res, 1994, 74(3): 376-382.
[11] McVeigh GE, Allen PB, Morgan DR,et al. Nitric oxide modulation of blood vessel tone identified by arterial waveform analysis[J]. Clin Sci, 2001, 100(4): 387-393.
[12] Jiang XJ, O'Rourke MF, Jin WQ,et al. Quantification of glyceryl trinitrate effect through analysis of the synthesised ascending aortic pressure waveform[J]. Heart, 2002, 88(2): 143-148.
[13] Hollenberg SM. Vasodilators in acute heart failure[J]. Heart Fail Rev, 2007, 12(2): 143-147.
[14] Elkayam U, Bitar F, Akhter M,et al. Intravenous nitroglycerin in the treatment of decompensated heart failure: potential benefits and limitations[J]. J Cardiovasc Pharmacol Ther, 2004, 9(4): 227-241.
[15] Shin DD, Brandimarte F, De Luca L,et al. Review of current and investigational pharmacologic agents for acute heart failure syndromes[J]. Am J Cardiol, 2007, 99(2A): 4A-23A.
[16] Qiu HB, Dai JH, Yang Y,et al. Clinical epidemiology of acute respiratory distress syndrome from 1991 to 2001[J]. Chin Crit Care Med, 2003, 7(23): 489-491. [邱海波, 代静泓, 杨毅, 等. 1991-2001年急性呼吸窘迫综合症的临床流行病学调查[J].中国急救医学, 2003, 7(23):489-491.]
Clinical efficacy of nitroglycerin in patients with septic shock with ARDS
LIU Li-ping1, LI Bin1, ZHU Lei1, DOU Zhi-min1, LI Yu-min2*1Department of Critical Care Medicine, First Hospital of Lanzhou University, Lanzhou 730000, China
2Department of General Surgery, Second Hospital of Lanzhou University, Lanzhou 730030, China
*< class="emphasis_italic">Corresponding author, E-mail: lym19621225@hotmail.com
, E-mail: lym19621225@hotmail.com
This work was supported by the Hospital Fund of First Hospital of Lanzhou University (ldyyynlc201110)
ObjectiveTo evaluate the clinical efficacy of nitroglycerin in patients with septic shock with ARDS, and explore its possible mechanism.MethodsFrom January 2013 to January 2014, patients with septic shock with ARDS were included in the study in the department of critical care medicine in our hospital. Patients who met the criteria were randomly divided into the control group and the nitroglycerin group. The standard treatment was given in control group, and nitroglycerin 0.5-1.0mg/h was given in nitroglycerin group on basis of standard treatment. Monitoring indexes were recorded at 0, 6, 24 and 72h, including general condition, APACHE Ⅱ score, hemodynamic indexes (HR, MAP, CVP, CI, SVRI, PAWP, PAP, Lac), volume of fluid resuscitation, quantity of vasopressor drugs, ventilator condition (PH, PO2, PCO2, RR, PEEP, VT, FiO2, oxygenation index, airway resistance, lung compliance), mechanical ventilation time, ICU stay time, hospital follow-up, 28-day follow-up, immune index (CD4+/CD8+), inflammatory markers (CRP, PCT, IL-6, WBC).ResultsForty-three patients were included in this study, with 21 in control group and 22 in nitroglycerin group. At 24 and 72h after the treatment, APACHEⅡ score, heart rate, pulmonary artery pressure (PAP), lactic acid and dopamine, norepinephrine, respiratory rate (RR), inspired oxygen concentration (FiO2), airway resistance, C reactive protein (CRP), procalcitonin (PCT), interleukin-6 (IL-6), white blood cell count (WBC) significantly decreased as compared with those at 0 and 6 h, and these parameters in nitroglycerin group were lower than these in the control group at the 72h (P<0.05); at thesame time, those indexes such as peripheral vascular resistance index (SVRI), pH value, arterial partial pressure of oxygen (PaO2), tidal volume (VT), lung compliance, oxygenation index, CD4+/CD8+more significantly increased in the treatment group at 24 and 72h than those at 0 and 6h, especially at 72h, and these values were significantly higher than that of control group (P<0.05). Time of mechanical ventilation, ICU stay and hospital stay in nitroglycerin group was respectively lower than those of the control group (P<0.05); the hospital mortality and 28-day mortality rate in nitroglycerin group were significantly lower than that of control group (P<0.05).ConclusionNitroglycerin in the patients with septic shock complicated by ARDS can improve the ventilator condition, shorten the time for mechanical ventilation, ICU stay and hospital stay, and reduce the mortality rate, as nitroglycerin can reduce the resistance of pulmonary circulation and systemic inflammatory reaction, and enhance immunity by improving microcirculation.
nitroglycerin; shock, septic; acute respiratory distress syndrome
R631.4
A
0577-7402(2015)08-0647-05
10.11855/j.issn.0577-7402.2015.08.09
2014-12-27;
2015-06-23)
(责任编辑:熊晓然)
兰州大学第一医院院内基金(ldyyynlc201110)
刘丽平,副主任医师,博士研究生。主要从事重症医学的临床与基础研究
730000 兰州 兰州大学第一医院重症医学科(刘丽平、李斌、朱磊、窦志敏);730030 兰州 兰州大学第二医院普外科(李玉民)
李玉民,E-mail: lym19621225@hotmail.com

