精浆和血清生殖激素与精液质量的关系
宋明哲,叶丽君,3,尹彪,3,赵明,蔡靖,曾勇,3,邬绍文
(1. 深圳中山泌尿外科医院,深圳 518045;2. 深圳中山泌尿外科医院生殖医学中心,深圳 518045;3. 深圳中山生殖与遗传研究所,深圳 518045;4. 深圳中山泌尿外科医院检验科,深圳 518045)
精浆和血清生殖激素与精液质量的关系
宋明哲1,2,叶丽君1,2,3,尹彪1,2,3,赵明1,2,蔡靖1,4,曾勇1,2,3,邬绍文1*
(1. 深圳中山泌尿外科医院,深圳518045;2. 深圳中山泌尿外科医院生殖医学中心,深圳518045;3. 深圳中山生殖与遗传研究所,深圳518045;4. 深圳中山泌尿外科医院检验科,深圳518045)
【摘要】目的为了评估精液质量不同的男性精浆和血清生殖激素的浓度与精子浓度及活动力的关系,探索精浆与血清生殖激素的关系。方法对301 名男性进行精液检查,按照精液的质量参数将受试对象分成4组:精液正常组(n=176),弱精子症组(n=66),少精子症组(n=40)和非梗阻性无精子症组(n=19)。采用电化学发光免疫法测定各组受试对象血清卵泡刺激素(FSH)、黄体生成素(LH)、泌乳素(PRL)、孕酮(P)、睾酮(T)和雌二醇(E2)六项生殖激素和精浆PRL、T、P和E2 四项生殖激素的浓度,比较组间差异并进行相关性分析。结果精液正常组和弱精子症组血清FSH和E2的浓度显著低于少精子症组和非梗阻性无精子症组(P<0.05),精液正常组血清LH和P的浓度显著低于弱精子症、少精子症和非梗阻性无精子症的人群(P<0.05);而精液正常、弱精子症和少精子症三组精浆PRL的浓度则高于非梗阻性无精子症组(P<0.05)。除了非梗阻性无精子症组,受试者血清FSH的浓度与其精子浓度呈负相关(r分别为-0.350、-0.273和-0.448,P<0.05)。精液正常组精浆PRL的浓度和精子的浓度之间呈正相关(r=0.269,P<0.05);在少精子症组中,亦有相同趋势的相关性(r=0.432,P<0.05)。结论精浆PRL及血清FSH的浓度能够反映精子浓度或活动力,在男性不育的病因分析中具有一定的指导价值。
【关键词】男性不育;生殖激素;精浆;内分泌
(JReprodMed2016,25(4):341-346)
目前约有15%的育龄夫妇受到不孕不育的困扰,而男性因素所导致的不育占50%[1],其中内分泌因素是导致男性不育的重要原因之一。下丘脑-垂体-睾丸轴对男性生殖功能起关键性作用,该轴系由垂体分泌的FSH、LH和PRL以及在睾丸合成代谢的孕酮(P)、T和E2影响精子的发生、精子的浓度和活动力[2]。虽然已有不同人群血清或精浆部分生殖激素水平的报道[3-7],然而关于血清和精浆生殖激素与精液质量参数关系分析的报道尚少,同时缺少阐明血清和精浆性激素生殖激素之间关系的研究。本文通过对301 例男性的精液质量分析及血清和精浆生殖激素浓度的测定,分析比较血清和精浆生殖激素浓度与精子浓度和活动力的关系,探究血清和精浆生殖激素与男性不育的关系。
材料与方法
一、研究对象
以2014年12月至 2015年3月来我院进行精液检查的男性为研究对象,年龄为17~64 岁,平均年龄(34.76±6.74) 岁,均进行精液、血清生殖激素和精浆生殖激素检查。根据精液参数和Nery等的研究[8]将受试对象分为4 组:精液正常组,精子浓度≥15×106/ml,总精子数≥39×106,前向运动精子≥32%;弱精子症组,总精子数≥39×106,前向运动精子<32%;少精子症组,总精子数<39×106,忽略精子活动力;非梗阻性无精子症组,两次精液检查,离心均未见精子,再结合血清生殖激素和精浆生化(锌、果糖和肉毒碱浓度测定)和精液脱落细胞检查,诊断为非梗阻性无精子症。
二、精液检查
参照WHO第5版手册的标准程序进行精液的采集及处理[9]。禁欲2~7 d,手淫法取精,射入一干净广口塑料容器中。采用Makler计数池(Sefi-Makler,以色列)载样于SCA计算机辅助精液分析操作系统(Microptic,西班牙),同时进行精子数目、浓度及活动力分析。
三、血清和精浆生殖激素检查
液化后的精液经13 000 rpm离心10 min,吸取上层精浆留作生殖激素测定。在罗氏电化学发光仪Cobase411上采用化学发光微粒子免疫检测方法对血清卵泡刺激素(FSH)、黄体生成素(LH)、泌乳素(PRL)、孕酮(P)、睾酮(T)和雌二醇(E2)六项生殖激素和精浆PRL、T、P和E2四项生殖激素的浓度进行检测,试剂盒由美国Abbott公司提供。
四、统计学分析

结果
一、各组的血清和精浆生殖激素水平比较
精液正常组和弱精子症组的血清FSH和E2浓度显著低于少精子症组和非梗阻性无精子症组(P<0.05),精液正常组血清LH和P的浓度显著低于其他3组(P<0.05);而血清中PRL和T的浓度在4 组间相比较,差异无统计学意义(P>0.05)(表1)。非梗阻性无精子症组的精浆PRL浓度显著低于其他3 组(P<0.05),而精浆P、T和E2浓度在各分组间差异无统计学意义(P>0.05)(表2)。
二、血清生殖激素和精液质量参数的关系
除了非梗阻性无精子症组,其它3组血清FSH的浓度与精子浓度呈负相关;且血清FSH的浓度与前向运动精子百分比在精液正常组中呈负相关,而在少精子症组则呈正相关。在精液正常和少精子症组中,血清LH的浓度与精子浓度呈负相关。此外血清T和E2的浓度与个别分组的精子浓度和活动力具有相关性,其中T在少精子症组与前向运动精子百分比呈负相关,而E2则在弱精子症组与精子浓度呈负相关。至于血清P和PRL的浓度均与精子浓度和活动力无显著的相关性(表3)。
三、精浆生殖激素和精液质量参数的关系
精液正常组和少精子症组的精浆PRL浓度与精子浓度呈正相关,而在弱精子症组无相关性。对于所有分组,精浆中P、T和E2的浓度和精子浓度均无相关性,而且精浆PRL、P、T和E2四种生殖激素的浓度均与前向运动精子百分比无相关性(表4)。
四、精浆各项生殖激素之间以及精浆和血清生殖激素之间的关系
所有分组精浆的P、T和E2三者间的浓度均存在中度到高度的正相关,而精浆PRL和其它三项生殖激素浓度则未观察到相关性(表5)。精浆和血清个别生殖激素间在不同分组中存在相关性,其中在精液正常和弱精子症组,精浆和血清中P的浓度呈正相关;在弱精子症组,精浆和血清PRL的浓度呈正相关,而精浆E2和血清P的浓度呈正相关;在少精子症组中,精浆E2和血清LH的浓度呈正相关;在非梗阻性无精子症组,精浆T和血清FSH浓度呈正相关。而对于所有分组,血清和精浆的P和T间没有相关性(表6)。
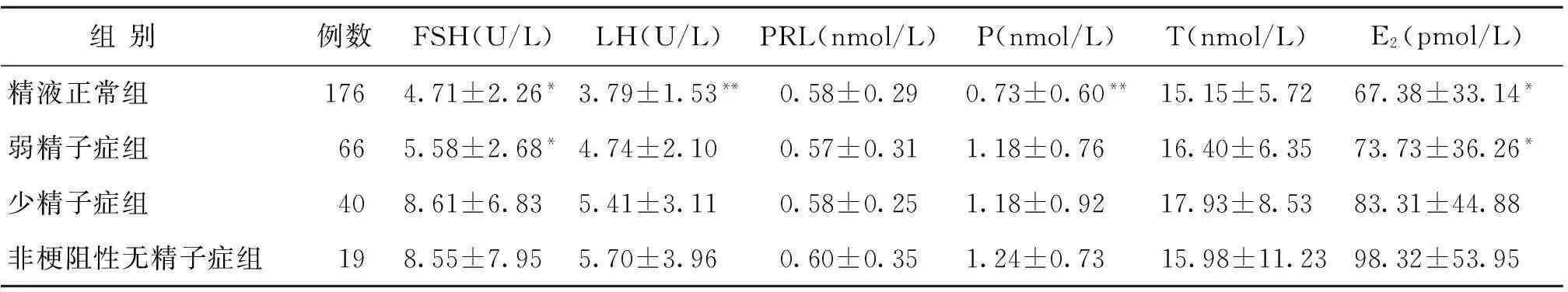
表1 各组的血清生殖激素浓度(x-±s)
注:分别与少精子症和非梗阻性无精子症组比较,*P<0.05;分别与其他3组相比较,**P<0.05
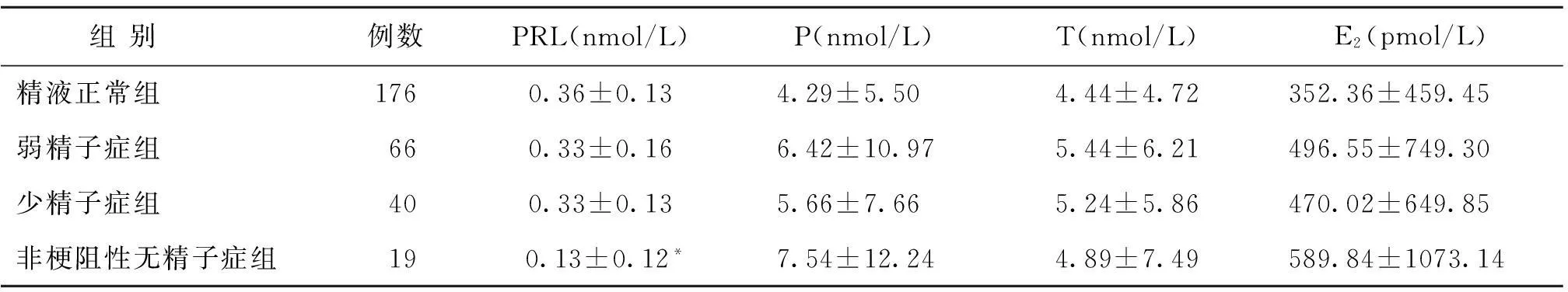
表2 各组的精浆生殖激素浓度 (x-±s)
注:分别与其他3组相比较,*P<0.05
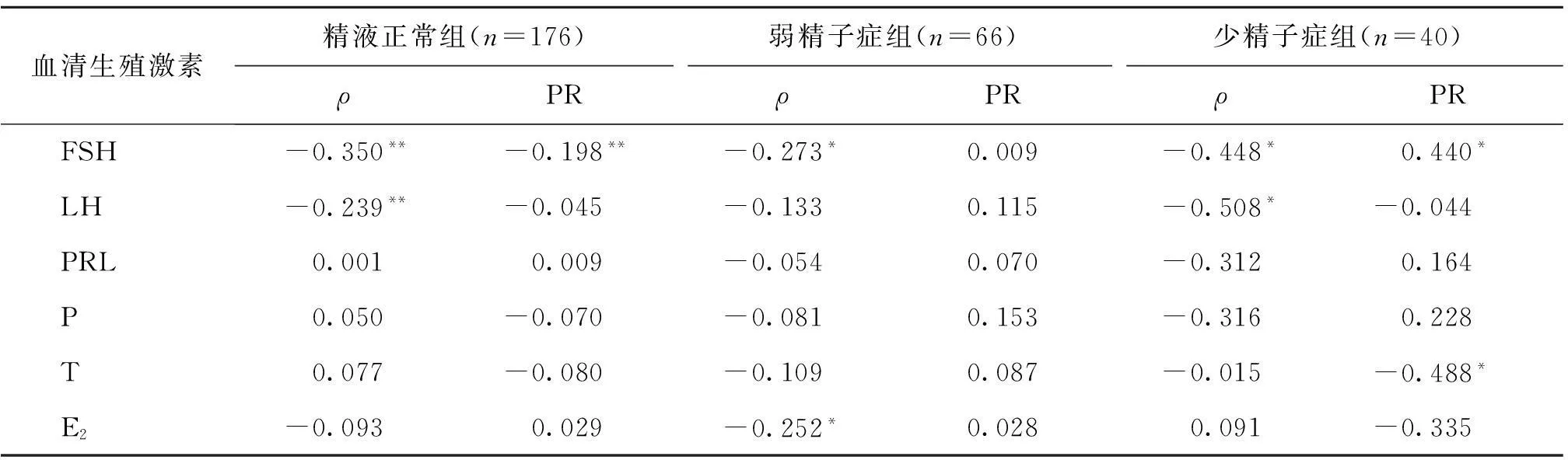
表3 血清生殖激素与精子浓度(ρ)及前向运动精子百分比(PR)的Spearman秩相关系数(r)
注:|r|<0.3,极弱相关;0.3<|r|<0.5,低度相关;0.5<|r|<0.8,中度相关;|r|>0.8,高度相关。*P<0.05;**P<0.01
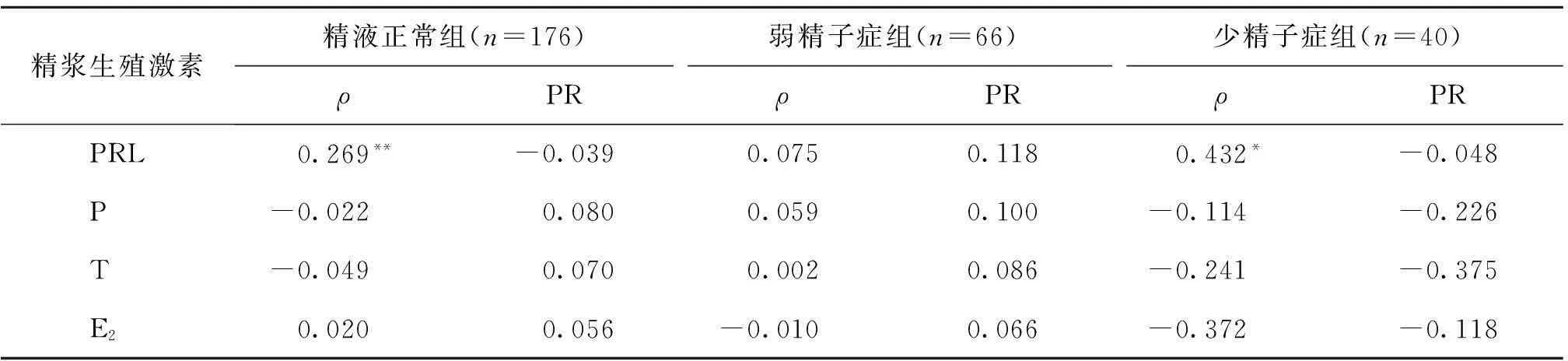
表4 精浆生殖激素与精子浓度(ρ)及前向运动精子百分比(PR)的Spearman秩相关系数(r)
注:|r|<0.3,极弱相关;0.3<|r|<0.5,低度相关;0.5<|r|<0.8,中度相关;|r|>0.8,高度相关。*P<0.05;**P<0.01
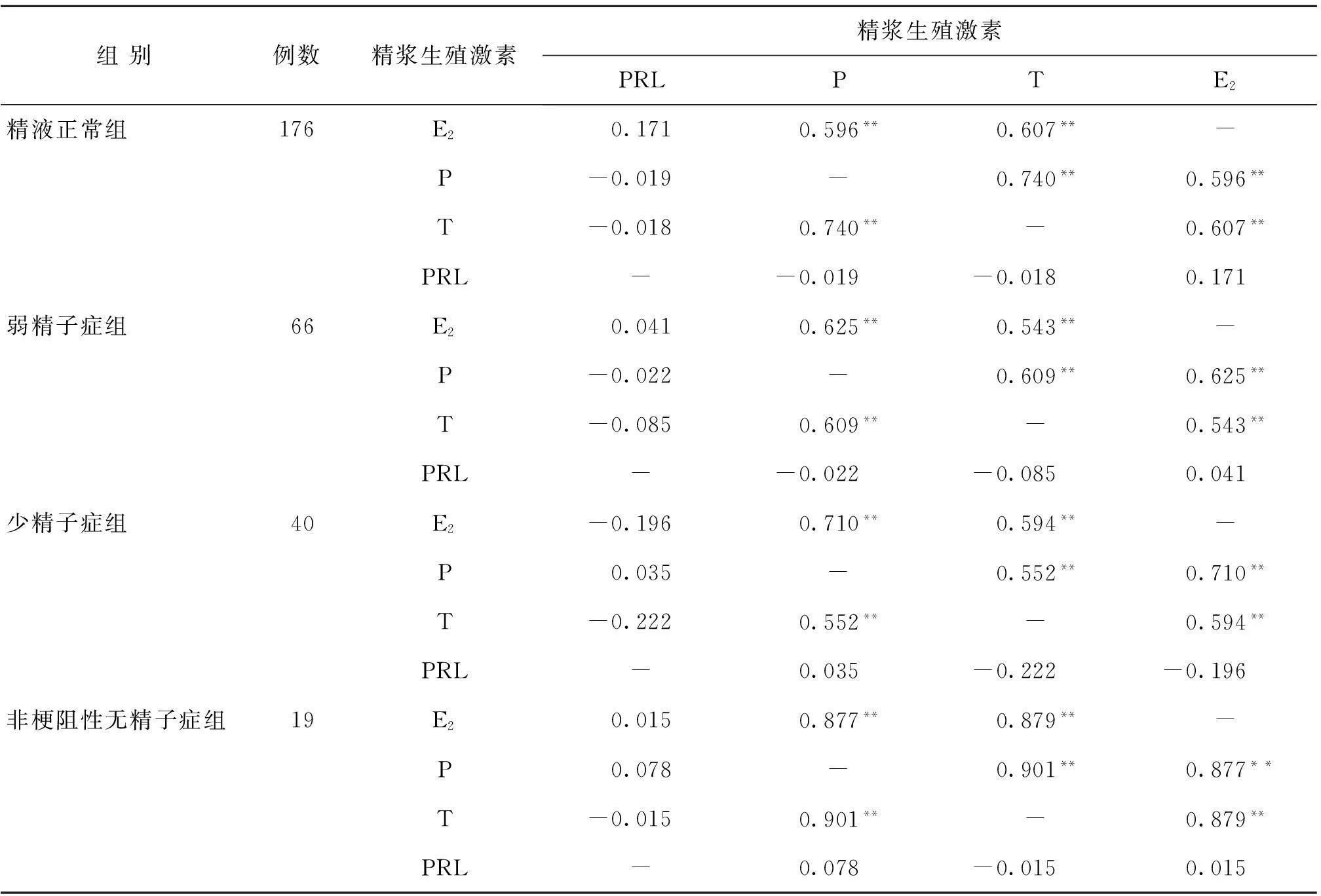
表5 精浆中各生殖激素之间的Spearman秩相关系数(r)
注:|r|<0.3,极弱相关;0.3<|r|<0.5,低度相关;0.5<|r|<0.8,中度相关;|r|>0.8,高度相关。*P<0.05;**P<0.01
讨论
由垂体产生的促性腺激素FSH和LH主要在血循环中发挥作用。LH作用于睾丸间质细胞,促进T的合成。FSH与睾丸支持细胞的FSH受体结合,与T共同调节精子的发生[10]。据表1知,精液正常组和弱精子症组的血清FSH浓度不存在显著差异,且其总精子数均≥39×106,说明该两组人群的精子发生不存在差异。而少精子症组和非梗阻性无精子症组的血清FSH浓度明显高于其他两组,可见这两组人群可能因睾丸中缺少FSH受体而不利于精子的发生,进而影响精子浓度,同时表现出血液中FSH浓度偏高。从表3可见,血清FSH浓度与精子浓度间呈负相关,说明血清FSH浓度升高,精子浓度反而降低。对于每组受试对象,当血清FSH浓度越高,说明其FSH受体越少,对精子发生的不利影响越大,导致精子浓度的降低。由表1知,精液正常组和弱精子症组的血清FSH和E2浓度均显著低于少精子症和非梗阻性无精子症组,但是根据表2知精浆E2的水平在各分组间没有显著差异,该结果无法完全验证FSH可激活芳香化酶、促进E2合成和分泌的说法,这可能是因为精浆E2不似血清E2那样具有调节作用。在本研究中血清E2浓度升高提示精子数目减少,可能是因为E2通过多种途径调控或干扰精子的生成所致[11-12]。由表1和表2知,精液正常组的血清LH浓度明显低于其他三组,而其血清和精浆中T的均值均略低于其他三组;且由精液正常组和少精子症组血清LH的浓度与精子浓度呈负相关可见,虽然LH浓度降低不利于T的合成,但是保持T浓度在一定的范围内有利于保持精子的浓度,避免T浓度过高而对下丘脑-垂体-睾丸轴系的负反馈作用,降低T的浓度而影响精子发生,导致精子浓度降低。

表6 精浆和血清生殖激素之间的Spearman秩相关系数(r)
注:|r|<0.3,极弱相关;0.3<|r|<0.5,低度相关;0.5<|r|<0.8,中度相关;|r|>0.8,高度相关。*P<0.05;**P<0.01
PRL是由垂体分泌合成的一种多肽类激素,其分泌受下丘脑释放到门脉循环的多巴胺(PRL抑制因子)的影响。下丘脑分泌促性腺激素释放激素(GnRH)与多巴胺对同一刺激或抑制作用具有同时性。当PRL的浓度升高,说明下丘脑-垂体-睾丸轴循环中的多巴胺被抑制,但同时GnRH亦受到抑制,导致垂体FSH和LH的分泌受到抑制,进而影响精浆T和E2的合成和分泌[13]。由表1非梗阻性无精子症组的精浆PRL浓度明显低于其他三组可见,PRL浓度低反映GnRH浓度高,促进垂体的促性腺激素的分泌,但由于非梗阻性无精子症患者睾丸中可能因缺乏促性腺激素的受体而阻碍精子的发生,该推论可从表1中非梗阻性无精子症组的血清FSH浓度显著高于精液正常组的结果得到验证。垂体分泌的PRL理论上应在血循环中发挥作用,但由表3和表4可见,各分组血清PRL的浓度与精液质量没有相关性,但是在精液正常组和少精子症组有显著正相关,说明PRL在睾丸中也有直接作用,且其在精浆中的测定比在血清中更具意义。本研究的精浆P、T的浓度在所有分组亦不存在显著差异,且精浆P和T与精子的浓度和活动力间未观察到显著相关性,该结果与叶涛等[14]和殷常康[15]所得结果相符。精浆E2的浓度在所有分组中亦不存在差异,且与精液质量没有相关性,该结果和刘思天等[12]报道的生育能力正常男性精浆E2影响精子浓度和活动力的结论不符,但是与吴亚平等[11]报道的生育组和不育组男性的E2水平与精子的活动力和浓度没有相关性的结果一致,产生该结果差异有待进一步深入探讨。
对于所有分组,精浆P、T和E2三项激素水平两两之间均存在正相关,这是因为三者在体内属同一生物合成途径所致,其中P通过孕酮途径(Δ4)合成T,而T在芳香化酶的作用下合成E2[16]。虽然个别血清和精浆生殖激素水平分别在精液正常、少精子症和非梗阻性无精子症组中可观察到一定的相关性,但未总结出血清和精浆生殖激素之间的普遍规律,可能是血睾屏障的通透性、睾丸和附属性腺的分泌能力、局部精子发生的微环境等因素影响精浆生殖激素的浓度所致。根据表3和表4,血清和精浆生殖激素的浓度能在一定程度上反应精子的浓度和运动情况,但是鉴于精液和血清激素浓度的不相关性、整体与局部调控的差异等因素,血清和精浆生殖激素的联合测定对于诊断男性不育的病因诊断,可能比单独血素测定有更大的意义。
对于不同精液质量的男性,其精浆PRL及血清中FSH的浓度能够反映精子浓度或活动力,但其血清和精浆激素浓度间没有显著相关性。血清和精浆生殖激素的浓度能在一定程度上反映精液的质量,在男性不育的病因诊断中可提供潜在帮助,但血清和精浆生殖激素影响精子发生和精子浓度、活动力的机理仍需进一步深入研究。
【参考文献】
[1]Fox MS,Reijo Pera RA. Male infertility,genetic analysis of the DAZ genes on the human Y chromosome and genetic analysis of DNA repair [J]. Mol Cell Endocrinol,2001,184:41-49.
[2]李江源.精子发生的内分泌激素调节[J].生殖医学杂志,2014,23:697-702.
[3]张金蓉,姚兵,王咏梅,等.特发性无、少精子症病人精浆中性激素水平的测定及意义[J].中华男科学,2003,4:279-281.
[4]王国洪,许瑞吉,张中书,等.少精子症患者血清和精浆性激素水平的测定及其意义[J].标记免疫分析与临床,2005,12:82-83.
[5]杨麦贵,郝晓柯,郑善銮,等.精液FSH、LH、PRL和T水平与精子质量关系的研究[J].中国男科学杂志,2007,21:11-14.
[6]王荣香,毛金观.男性不育患者精子质量与生殖激素关系的研究[J].中国卫生检验杂志,2014,23:3470-3471.
[7]刘继龙,陈枚燕,林春莲,等.男性不育患者血清微量元素及生殖激素水平的初步研究[J].中国优生与遗传杂志,2013,9:115-116.
[8]Nery SF,Vieira MA,Dela Cruz C,et al. Seminal plasma concentrations of Anti-Müllerian hormone and inhibin B predict motile sperm recovery from cryopreserved semen in asthenozoospermic men:a prospective cohort study [J]. Andrology,2014,2:918-923.
[9]世界卫生组织.WHO人类精液检查与处理实验室手册[M].第五版.北京:人民卫生出版社.2010:22-26.
[10]崔毓桂,童建孙,王兴海.卵泡刺激素介导睾酮诱导的精子发生抑制的差异[J].生殖医学杂志,2003,12:307-310.
[11]吴亚平,李长华.精浆5种生殖激素的研究[J].云南医药.1992,13:297-299.
[12]刘思天,李晓娟,张惠珍,等.精浆中雌激素浓度与精子生成的关系[J].新乡医学院学报.2003,20:319-321.
[13]Arowojolu AO,Akinloye O,Shittu OB. Serum and seminal plasma prolactin levels in male attenders of an infertility clinic in Ibadan [J]. J Obstet Gynaecol,2004. 24:306-309.
[14]叶涛,徐浩,罗劲祥,等.不育症患者精浆中睾酮与精子活动率及计数的相关研究[J].广东医学,2004,25:1353.
[15]殷常康.孕酮对人精子质量参数影响的实验研究[J].山东医学高等专科学校学报,2013,35:436-438.
[16]Carani C,Qin K,Simoni M,et al. Effect of testosterone and estradiol in a man with aromatase deficiency [J]. N Engl J Med,1997,337:91-95.
[编辑:郭永]
Relationship between reproductive hormone in serum or seminal plasma and semen quality
SONGMing-zhe1,2,YELi-jun1,2,3,YINBiao1,2,3,ZHAOMing1,2,CAIJing1,4,ZENGYong1,2,3,WUShao-wen1*
1.ShenzhenZhongshanUrologyHospital,Shenzhen518045 2.FertilityCenter,ShenzhenZhongshanUrologyHospital,Shenzhen518045 3.ShenzhenZhonshanInstituteofReproductionandGenetic,Shenzhen518045 4.DepartmentofClinicalLaboratory,ShenzhenZhongshanUrologicalHospital,Shenzhen518045
【Abstract】
Objective: To estimate the relationship between concentration and motility of sperm and reproductive hormone in serum or seminal plasma from men with different semen quality, as well as investigate the correlation between reproductive hormone in serum and in seminal plasma.
Methods: A total of 301 men were divided to four groups after semen examination according to the semen quality: normal group (n=176), asthenozoospermia group (n=66), oligozoospermia group (n=40) and non-obstructive azoospermia group (n=19). Levels of FSH, LH, prolactin (PRL), progesterone (P), testosterone (T) and estradiol (E2) in serum or seminal plasma were detected by electrochemiluminescence immunoassay. The inter-group variances were compared meanwhile the correlations were analyzed.
Results: The levels of FSH and E2in serum from normal and asthenozoospermic group were significantly lower than those from oligozoospermia and non-obstructive azoospermia group (P<0.05), while levels of LH and P in serum of normal group were significantly lower than those in the other three groups (P<0.05). The levels of PRL in seminal plasma of normal, asthenozoospermic and oligozoospermic group were significantly higher than those of non-obstructive azoospermic group (P<0.05). FSH levels in serum were negatively correlated with sperm concentration (r=-0.350, -0.273 and-0.448 respectively,P<0.05) in all groups except in non-obstructive azoospermic group. The levels of PRL in seminal plasma were positively correlated with sperm concentration both in normal (r=0.269,P<0.05) and asthenozoospermic group (r=0.432,P<0.05).
Conclusions: The PRL level in seminal plasma and FSH in serum could reflect sperm concentration and motility, which might offer reference and potential value in diagnosis of male infertility.
Key words:Male infertility;Reproductive hormone;Seminal plasma;Endocrinology
【作者简介】宋明哲,男,湖北荆州人,本科,主治医师,泌尿外科专业. (*通讯作者,Email:szwushaowen@sina.com)
【基金项目】深圳市科技研发资金项目(JCYJ20130401092000370);深圳市基础研究项目(JCYJ20140415114532535)
【收稿日期】2015-12-03;【修回日期】2016-01-19
DOI:10.3969/j.issn.1004-3845.2016.04.010

