人工关节置换治疗老年股骨转子间骨折的临床研究
王跃华 周凯 赵巧丽
【摘要】 目的 对比人工关节置换术与内固定术近远期疗效。方法 91例老年股骨转子间骨折患者, 51例采用人工关节置换术治疗纳入置换组, 40例采用内固定治疗纳入内固定组, 对比两组患者相关指标。结果 置换组手术时间、术中出血量高于内固定组, 差异具有统计学意义(P<0.05), 两组总住院时间、末次末次随访髋关节功能评分比较, 差异无统计学意义(P>0.05);置换组内科并发症发生率低于内固定组, 差异具有统计学意义(P<0.05)。结论 人工关节置换治疗老年股骨转子间骨折疗效较好, 并发症发生率更低, 但手术时间相对更长、术中出血更多, 对患者耐受提出了更高的要求。
【关键词】 股骨转子间骨折;人工关节置换术;临床疗效
DOI:10.14163/j.cnki.11-5547/r.2016.11.039
股骨转子间骨折(intertrachanteric femoral fractures, IFF)是临床常见骨折, 约占股骨近端骨折的50%, 近年来因人口老龄化发病率呈上升趋势[1]。股骨转子间骨折患者多为老年人, 平均年龄超股骨颈骨折的10~12岁。手术是治疗股骨转子间骨折的主要方法, 近年来国内外开始尝试以人工关节置换术治疗股骨转子间骨折, 但疗效与安全性仍存在争议[2]。本次研究试回顾性分析2011年4月~2015年1月, 医院收治的股骨转子间骨折患者的临床资料, 对比人工关节置换术与内固定术近远期疗效。
1 资料与方法
1. 1 一般资料 选取2011年4月~2015年1月本院收治的91例股骨转子间骨折手术治疗患者作为研究对象。纳入标准:①年龄>60岁;②临床确诊:Evans分型Ⅱ类、Ⅲ类、Ⅳ类、Ⅴ类;③近期无其他骨折病史;④伤前可在无扶持下行走。排除标准:①临床资料不全;②开放性骨折;③长期使用可致股骨头坏死、增加感染风险的药物(如激素等);④继发性骨质疏松症、类风湿性关节炎;⑤病理性骨折(如骨质疏松性骨折等);⑥合并其他严重器质性、系统性疾病, 转科治疗。91例患者, 男30例、女61例。年龄60~87岁, 平均年龄(77±5)岁;骨折类型:Ⅱ型24例、Ⅲ型30例、Ⅳ型31例、Ⅴ型6例;受伤原因:车祸伤5例、跌倒伤70例、坠落伤15例、打击伤1例;基础疾病:高血压65例、糖尿病32例、冠心病11例、慢性呼吸系统疾病11例、脑梗死8例、心肌梗死5例。其中51例采用人工关节置换术治疗纳入置换组, 40例采用内固定治疗纳入内固定组, 两组患者年龄、性别、伤情等一般资料比较差异无统计学意义(P>0.05), 具有可比性。
1. 2 方法
1. 2. 1 置换组 行股骨头置换术或全髋关节置换术。气管插管麻醉, 健侧卧位。髋关节后外侧切口, 逐层切开, 显露骨折断端及股骨颈, 取出近端股骨颈、股骨头。髋臼侧置换, 保护神经, 显露髋臼, 保留横韧带, 去除髋臼软骨至软骨下骨, 保留髋臼前倾角20~40°, 选择合适的髋臼外杯, 以两枚松质骨螺钉固定, 而后植入相应的内衬。若为股骨侧置换, 选择钢丝或克氏针固定, 吸出髓内脂肪, 处理上段髓腔, 安装股骨头试模, 实验合格后, 冲洗髓腔, 加压注入骨水泥, 插入股骨柄假体, 骨水泥固化后, 安装股骨头。冲洗切口, 复位, 检查关节活动度、稳定性、下肢力线, 修复关节囊, 重新缝合固定外旋肌止点, 再次止血, 选择性放置引流管, 分层缝合。术后预防感染1次, 积极预防并发症, 24~48 h拔除引流管, 据愈合情况选择拆线时间, 一般1~2周拆线, 按要求开展康复训练。
1. 2. 2 内固定组 全身麻醉, 牵引、外展、复位骨折, 而后内收置于牵引床上, C壁机透视检查复位效果, 若复位较好, 选择内固定手术, 包括髓内固定、DHS内固定、股骨近端解剖锁定钢板内固定。髓内固定为例, 大转子顶点近端纵向切口, 扪及大转子顶点, 转入导针, 透视检查, 沿导针扩髓, 标准器插入髓内钉, 转入螺旋刀片导针, 透视确认位置正确, 沿导针钻孔, 击入螺旋刀片, 放松牵引, 锁紧。按导向器方向钻孔, 拧入交锁螺钉, 再次透视。冲洗伤口, 彻底止血。术后处理与置换组基本相同。
1. 3 观察指标 手术时间、术中出血量、总住院时间、末次随访髋关节功能评分。并发症发生例数、后遗症发生例数及死亡例数。
1. 4 统计学方法 采用SPSS19.0统计学软件处理数据。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
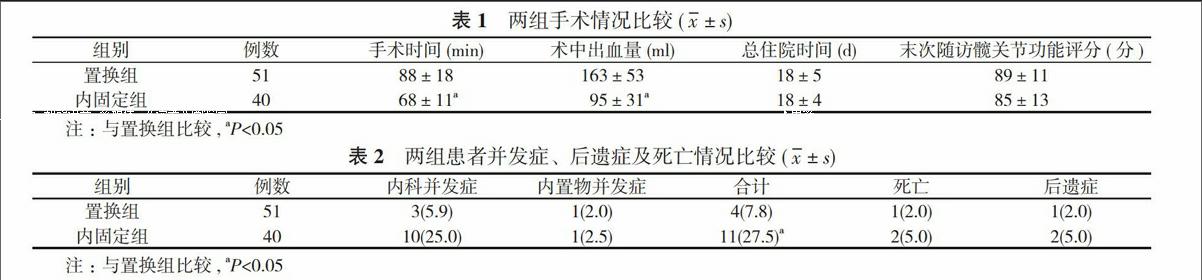
2. 1 两组患者手术情况比较 置换组手术时间、术中出血量高于内固定组, 差异具有统计学意义(P<0.05), 两组总住院时间、末次随访髋关节功能评分比较, 差异无统计学意义(P>0.05)。见表1。
2. 2 两组患者并发症、后遗症及死亡情况比较 置换组内科并发症发生率低于内固定组, 差异具有统计学意义(P<0.05)。见表2。
3 讨论
老年转子间骨折多数为低能量损伤引起, 多见跌倒, 本次研究也证实了这一点, 转子间在短时间爆发的应力作用下出现骨折。股骨转子间多为松质骨, 血供丰富, 不易发生股骨头坏死, 但易出现骨不连、植入疲劳性断裂, 调查显示转子间骨折12个月内残障率远高于股骨颈骨折[3]。临床上治疗股骨转子间骨折, 需追求近远期疗效之间平衡。
本次研究显示, 人工关节置换术与内固定术总住院时间、末次随访髋关节功能评分比较, 差异无统计学意义(P>0.05), 提示两种手术都有助于髋部功能恢复, 且基本状况恢复进程与手术类型并无明显相关性, 患者一般在术后2~3周达到出院标准。人工关节置换手术的手术时间、术中出血量更多, 这与置换手术切开位置更深、操作更复杂有关, 手术时间的延长也增加大出血风险, 故对于血容量不足、手术耐受较差患者, 选择置换术时需慎重, 目前对于术中出血、手术时间对预后影响尚无明确定论, 多数研究表明, 人工关节置换术是安全可靠的[4]。
从预后来看, 置换组并发症发生率低于内固定组, 尽管置换术手术时间更长、出血更多, 但并发症发生率更低, 这与置换术可快速恢复髋关节功能, 利于及早下床活动、开展早期康复训练有关。对于年龄相对较大的患者, 应优先选择置换术, 高龄者多伴有骨质疏松症、骨折粉碎程度更严重、合并基础疾病比重高, 更易因卧床时间的延长, 并发肺炎、褥疮等并发症, 这些并发症直接威胁患者生命安全。
综上所述, 人工关节置换治疗老年股骨转子间骨折疗效较好, 并发症发生率更低, 但手术时间相对更长、术中出血更多, 对患者耐受提出了更高的要求。
参考文献
[1] 马传汉, 张铁良.临床骨科学.第2版.北京:人民卫生出版社, 2004:1052.
[2] 吴勇刚, 鲜成树, 赖国维, 等.动力髋螺钉(DHS)治疗股骨转子间骨折早期发生骨折移位的临床分析.四川医学, 2012, 33(9):1656-1657.
[3] 魏立友, 张宏伟, 孟和, 等.股骨头缺血性坏死住院患者性别特征及相关因素分析.中华疾病控制杂志, 2012, 16(3):195-196.
[4] 姚荣忠, 胡文彪, 吴华贵, 等.人工股骨头置换治疗高龄股骨转之间粉碎性骨折.中国美容医学, 2012, 21(8):196-197.
[收稿日期:2015-12-10]

