侧颅底肿瘤[耳显微外科2007版(五十五)]
王正敏
·教育园地·
侧颅底肿瘤[耳显微外科2007版(五十五)]
王正敏
侧颅底手术是耳科、头颈肿瘤外科、神经科和放射科等学科综合的成就。侧颅底解剖复杂,损伤重要构造有严重致残或致命危险。该区病变的临床表现特殊,尤其在早期常很隐匿,诊断也比较困难。术前影像学评估和诊断、显微外科技术和术中神经监控等新技术的引进促进了侧颅底及其岩尖部分外科的发展。以往难以确诊和治疗的颈静脉体瘤、岩尖囊肿、斜坡胆脂瘤和侵犯侧颅底的恶性肿瘤等今日已能获得较好解决。侧颅底手术成为耳外科的新篇章。
侧颅底不是严格含义的解剖区域,而是临床界定的以颞骨为中心区域的手术范围。大体上,侧颅底范围可设定如下:由中颅底眶下裂向内作一虚线,过翼腭窝,切枕斜坡边缘指向鼻咽顶,由鼻咽顶向后颅底相当乳突后缘及二腹肌沟作另一虚线。两虚线之间的区域设定为侧颅底平面范围。与此平面范围相关的立体空间有颅下隔室、腮腺囊、颞下窝和咽旁间隙。
侧颅底一词的概念符合耳部肿瘤诊断和治疗的需要。从耳部肿瘤的生物学行为考虑,耳部肿瘤是会越出颞骨界限,向周边扩展,波及以上所述立体空间区的构造或组织。建立侧颅底概念能开拓颞骨手术范围和发展耳外科理论与实践,更广义地提增耳外科水平。侧颅底肿瘤外科对耳科医师的能力无疑有更具挑战性的要求。
侧颅底肿瘤分良性肿瘤和恶性肿瘤。
1 侧颅底良性肿瘤
侧颅底良性肿瘤除耳部常见肿瘤乳头状瘤和外生骨疣以外,最具挑战性的是副神经节瘤(球瘤、体瘤),其他有内淋巴囊瘤、骨异样纤维增生症(纤维性发育不良)。
1.1 副神经节瘤 副神经节瘤位于接近颅后窝的颅底区,与具有吞咽和发声功能的脑神经相近。所以,虽然绝大多数副神经节瘤是良性肿瘤,进展也十分缓慢,却具有相当危险的致残性和致死性。
1.1.1 副神经节瘤分型 将副神经节瘤分型有助于设计手术方案,统一手术结果评估标准。Fisch(1979)提出A、B、C、D四型系统,以后又增加肿瘤向颅内发展的C和D型的亚型(1982)。Glasscock和Jackson提出以他们名字命名的分型系统。他们将肿瘤分成鼓室体瘤和颈静脉体瘤两大类,然后再分成Ⅰ、Ⅱ、Ⅲ、Ⅳ型,另用文字表达向颅内发展的大小(cm)。此分型系统简写为GJ分型系统(表1)。
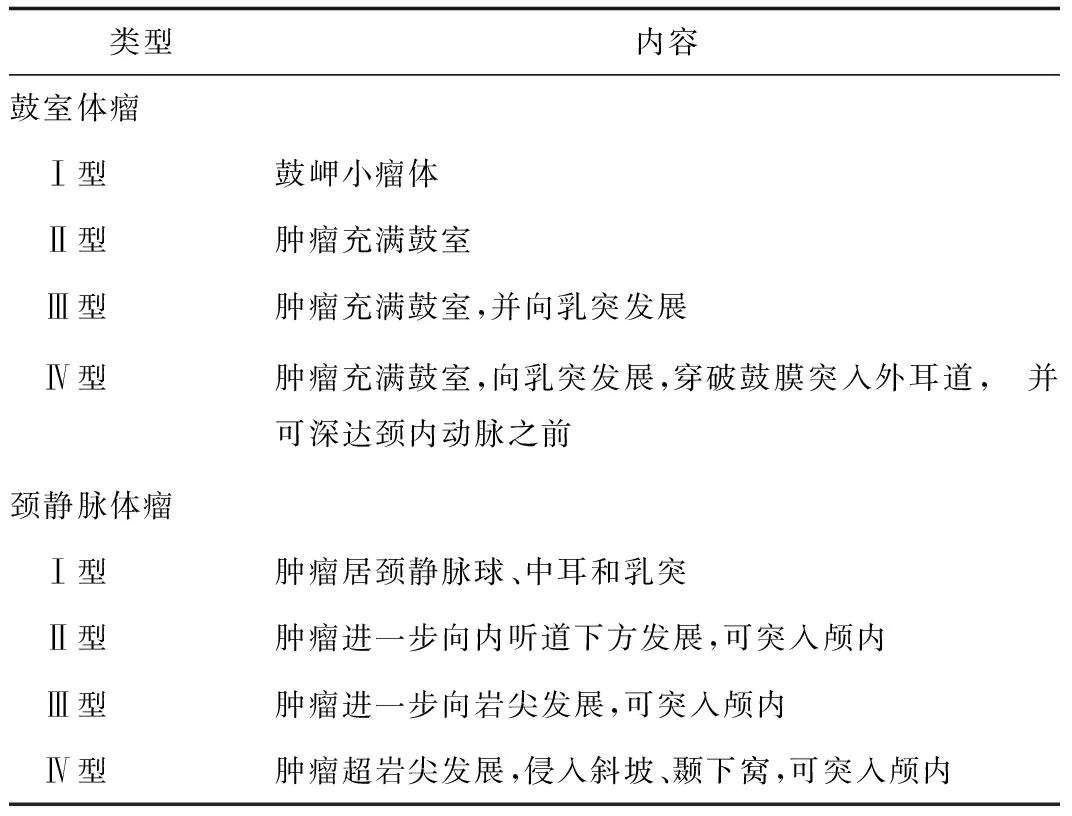
表1 GJ分型系统
1.1.2 副神经节瘤生物学 副神经节瘤称为体瘤或球瘤用词不当。原认为此瘤来自体(球)复合体,后被否定,认为原发于副神经节。由于体瘤一词沿用已久,也就习之沿用不究。副神经节正常出现在主动脉弓及其分支上,是位置紧靠交感神经节的结构。副神经节的细胞属神经嵴源性,为弥漫性神经内分泌系统的一种成分。副神经节有肾上腺副神经节(肾上腺髓质)和肾上腺外副神经节。副神经节瘤也有肾上腺副神经节瘤和肾上腺外副神经节瘤之分。
脑神经-颈神经(鳃节)的副神经节为肾上腺外副神经节,分布在动脉脉管系统和自鳃弓发育的脑神经。耳部副神经节是颈静脉与鼓室副神经节(颈鼓副神经节)和颈动脉内的副神经节。颈鼓副神经节为卵形小叶状结构,直径为0.1~1.5 mm。可在Jacobson神经和Arnold神经处找到,一侧平均有3个。颈鼓副神经节结构由咽升动脉下鼓支供血并使之血管化。颈静脉副神经节多位于颈静脉窝,受舌咽神经或迷走神经支配,副神经节血管很丰富,主体细胞成簇集合,并有支持细胞作为支柱。主体细胞含有细胞质颗粒。此颗粒内藏有儿茶酚胺。
主体细胞产生的儿茶酚胺和神经肽均属神经递质、神经激素、激素和类激素物质。儿茶酚胺生化中最重要的是酪氨酸代谢。副神经节瘤缺乏苯氨基乙醇-N-转甲酶,导致去甲肾上腺素积存,成为能分泌多巴胺的副神经节瘤。此外,还报道有一种能分泌5-羟色胺促发类癌综合征的副神经节瘤。有报道用免疫组化查到副神经节和副神经节瘤内有神经激素(神经元-特异烯醇化酶、P物质、缩胆囊素、本贝辛、嗜铬粒蛋白、血管活性肠多肽、生长激素释放抑制因子、降钙素、S-100蛋白质、黑素细胞-刺激型激素和促胃液素)。
1.1.3 功能性(分泌性)副神经节瘤 能分泌足够数量的神经内分泌产物并引起临床症状的副神经节瘤称为功能性(分泌性)副神经节瘤。每一个副神经节瘤患者(除了鼓室小副神经节瘤)都应作血清、尿儿茶酚胺代谢产物检验。功能性副神经节瘤占副神经节瘤3%。儿茶酚胺分泌的症状和体征有头痛、过度出汗、心悸、苍白和恶心。血中去甲肾上腺素水平为正常的3~5倍时,就可产生上述临床表现。偶尔还可发生类癌综合征。有肾上腺素水平升高者应作肾上腺CT或选择性肾静脉采样,以排除嗜铬细胞瘤。麻醉插管或术中对肿瘤挤压会发生儿茶酚胺过载,导致致死等严重后果。应采用嗜铬细胞瘤药理阻断法加以处理。术前2周α-受体和β-受体阻断法已被弃用。
有神经激素伴随的癌旁综合征应及时发现和确认。
功能性副神经节瘤可用免疫反应肽作诊断,例如扫描生长激素释放抑制因子类似体123I-标记Tyr3-奥克瑞泰得(类似生长素介质的一种化合物)方法。检测组化标志物对查知副神经节瘤的侵袭性很有价值。侵袭性强的肿瘤其支持细胞群少,神经肽生成量低。通过免疫组化分析可测知主体细胞和支持细胞的比例,从而预测肿瘤的恶变倾向。
副神经节瘤主体细胞是弥漫性神经内分泌系统成员之一,与神经嵴衍生的其他细胞及其伴生的肿瘤均属同类成员。与副神经节瘤伴随的肿瘤就是嗜铬细胞瘤。副神经节瘤也与多发性内分泌肿瘤综合征伴生。
副神经节瘤生长缓慢,极少转移。瘤细胞主要沿颞骨阻力低的气房、神经血管孔道和咽鼓管扩展。瘤细胞可直接破坏脑膜或沿着脑神经进入颅后窝,甚至自由进入内听道。
颞骨副神经节瘤并发脑神经麻痹为35%,可波及第Ⅶ至第Ⅻ脑神经。迷走神经内的副神经节瘤波及周围脑神经发生率可高达57%。
副神经节瘤在白种人中女性发病比男性多4~6倍,在黄种人为2~3倍。患者以50~60岁为多,属常染色体显性遗传,可伴生颈动脉体瘤。恶变率为1%~12%。若发生恶变,转移部位有淋巴结、骨骼、肺和肝,偶可转移至脾。但迷走神经体瘤恶变率较高,可高达19%。恶变体瘤致残率和死亡率远高于良性副神经节瘤。
1.2 内淋巴囊肿瘤 首例内淋巴囊肿瘤是在梅尼埃病内淋巴囊手术中偶尔发现(1984)。肿瘤病理为腺癌。内淋巴囊可为低度侵袭性乳头状瘤原发部位。肿瘤在早期时居乙状窦和内听道之间的前庭导水管区,常侵入颅内。肿瘤呈鲜红色,血管丰富,呈息肉状。组织学特征为乳头状囊性结构,有绒毛形成,有一层立方或柱状上皮包围,上皮下有棱形细胞或肌上皮细胞层,间有腺管,类似甲状腺肿瘤。
通过免疫组化分析,可有助与中耳腺癌或腺癌、类癌和脉络丛肿瘤相鉴别。内淋巴囊肿瘤可表达细胞角蛋白,S-100蛋白质、神经元特异性烯醇化酶和波形蛋白,但无神经胶质纤丝酸性蛋白质。脉络丛乳头状瘤可标记出脉络丛上皮组织含有的转甲状腺素蛋白。
内淋巴囊肿瘤生长缓慢,常迟至局部破坏明显并向颅内扩展时才被发现。至今未报道过转移发生。临床主要表现为感音神经性聋和面瘫。有时很像梅尼埃病,伴发耳鸣和眩晕。
内淋巴囊肿瘤可与von Hippel-Lindau(vHL)病伴生。vHL病是常染色体显性遗传的斑痣性错构瘤病伴视网膜和小脑多发性血管瘤。
CT检查内淋巴囊肿瘤可见到迷路后区破坏,并有钙化灶。
1.3 骨异样纤维增生症 骨异样纤维增生症以纤维组织和骨小梁吸收和形成,软骨替代骨髓为特征,其骨皮质可保持完整,有单骨型和多骨型两型。多骨型若伴性早熟,又称McCune-Albright综合征。
2 侧颅底恶性肿瘤
首例颞骨恶性肿瘤为Politzer(1883)所报道,但成功一期切除颞骨时隔大半世纪,为Parsons和Lewis(1954)所作。
颞骨恶性肿瘤不是常见的肿瘤,发病率在国外为(1~6)/1000000,在国内据估计要高3~4倍。国外报道,颞骨恶性肿瘤位居耳廓为60%,外耳道为28%,中耳乳突为12%。在国内所见,恰好相反,以外耳道和中耳乳突处居多。这可能与白人有晒日光浴习惯有关。发病年龄在48~64岁。颞骨肉瘤可发生于儿童。从病理上分析,颞骨恶性肿瘤中鳞状细胞癌占60%~80%,次之为基底细胞癌。慢性中耳炎是致癌的危险因素,尤其是与鳞状细胞癌发病更有关系,有40%~60%耳恶性肿瘤患者有慢性中耳炎史。有人报道胆脂瘤伴生中耳癌,但尚未发现两者有确切联系。耳廓癌与紫外线长期曝晒有密切关系。
3 侧颅底肿瘤诊断
侧颅底的疾病主要是肿瘤,也有因感染形成的脓肿、外伤性骨折、贯穿性异物和先天性畸形,但较少见到。由于在侧颅底处的肿瘤位置很深,要在术前取到活组织是很不容易的,病理诊断多依靠手术时取得的标本。所以,除了来自鼻咽、外中耳的肿瘤以外,术前明确病理诊断是不现实的,但从临床表现和影像学检查可了解肿瘤侵犯的范围和病变的大致性质。
3.1 临床表现 侧颅底肿瘤的临床表现根据其侵犯的区域而不同。鼻咽区,可有鼻塞和鼻涕带血;听区,多出现听力下降、耳鸣、流脓或血性分泌物及面瘫等;关节区,主要特点为张口困难和局部隆起;咽鼓管区,表现为“渗出性中耳炎”;神经血管区,以颈静脉孔综合征为特征,出现同侧第Ⅸ~Ⅺ脑神经麻痹,主要表现为软腭运动向健侧偏斜,咽后壁运动似拉窗帘样向健侧移动,同侧声带、胸锁乳突肌和斜方肌萎缩等。如舌下神经管受到牵连,则必有同侧舌肌萎缩,并向患侧偏斜。颞下区症状比较隐蔽,仅偶有头痛或下颌区麻木。岩尖区肿瘤可有眼后胀痛和外展麻痹。
3.2 影像学检查 可按临床表现和肿瘤位置拍摄不同位置的X线平片和分层片。常规摄片位置有颅底、乳突和颈静脉孔等。数字减影血管造影、CT和(或)MRI检查常是必需的。根据影像学检查可了解肿瘤侵犯各区的范围、肿瘤的血供程度和可能的病理性质。恶性肿瘤表现为不规则骨质缺失,肿瘤组织供血中等,中央部可因坏死呈囊性改变;颈静脉体瘤以颈静脉孔扩大为主要特征,边缘比较光滑,可破坏舌下神经孔和枕髁。由于颈静脉体瘤的血供十分丰富,增强剂显影密度大于周围软组织。但如未用增强剂,或显影时间未掌握好,破坏区透光可能被误诊为“囊肿”。舌下神经孔处的神经鞘膜癌以枕髁区附近骨质破坏为主,边缘光滑,血供不甚丰富。颞下区先天性胆脂瘤的平片示有岩尖、蝶骨大翼或斜坡边缘光滑的骨质破坏,注射增强剂局部反更透亮。脑膜瘤有钙质沉着。骨母细胞瘤和巨细胞瘤的边缘可有薄壳状的“囊壁”出现。
动脉造影术多在全身麻醉下进行,由同侧股动脉插入导管,在电视监视下,分别进入颈内或颈外动脉,注入造影剂。因可按所插入的动脉分别造影,又称选择性动脉造影术。颈内动脉造影可显示肿瘤的供血动脉、颈鼓血管、海绵窦分支和肿瘤侵入颈内动脉壁的情况。颈外动脉造影术可显示供应肿瘤血管的分支,如颈静脉体瘤的血供常来自颈外动脉的耳后动脉、咽升动脉、枕动脉、颞浅动脉的前鼓支和脑膜中动脉的岩支等。
在进行颈外动脉造影术的同时,可作上述动脉分支的明胶海绵栓塞术。具体步骤如下:
造影术前的晚上口服地塞米松1.5 mg和地西泮2.5 mg。造影术当天除给基础麻醉药外,再给一次地塞米松和静脉注射氟哌利多2.5 mg。插入导管(经股动脉或颈总动脉)之前在静脉内注入芬太尼。
导管要带水囊,囊内灌注适量造影剂后,可膨胀阻塞动脉,以保证经导管施压注入的明胶海绵从管口出来后,只向动脉远端进入而不会反流。对有动静脉分流的肿瘤,可在明胶海绵内加液态硅胶(Mickelsen,1980),以加速栓塞物从导管口喷发。每次注入的明胶海绵只要像卷棉拭子头样的一小块就够用。
注意只有颈外动脉的供血肿瘤小分支才可被允许作动脉栓塞。动脉栓塞后两三天内常有耳部或枕区疼痛,应用地塞米松可使症状减轻。动脉栓塞后的肿瘤在手术时出血可减少,但有效期一般只有3 d左右。有的学者认为在手术前2~3 h注入才有效。由于动脉栓塞的有效时间太短,与手术时间又太近,患者不堪在几天内忍受2次全身麻醉;而在同一天进行,又会使手术开始时间过晚,所以实际开展的不多。
利用水囊导管可暂时阻断同侧颈内动脉,作对侧颈内动脉造影术,以观察颅内血供的侧支循环(Cüncher,1981;Valvanis,1984)。导管经股动脉插入颈内动脉约2.0 cm。在脑电图监视下,在水囊内注入造影剂2~2.5 mL。如无脑电改变,保持50~60 min,同时作对侧颈内动脉和椎动脉造影术,以观察水囊阻塞颈内动脉一侧的颅内动脉的侧支循环。Fisch报道,17例中有16例可安全无恙,不出现临床症状和脑电改变。只有1例发生即时偏瘫,放松水囊后在1~2 h内恢复正常。
逆行静脉造影术能显示体瘤向静脉内生长的情况。由于动脉造影的静脉相和CT及MRI已能提供这方面信息,所以临床应用的机会很少。
(未完待续)
(本文编辑 杨美琴)
复旦大学附属眼耳鼻喉科医院耳鼻喉科 上海 200031
王正敏(Email: fjswzm2015@126.com)
10.14166/j.issn.1671-2420.2016.06.025
2016-09-19)

