8025例阴道分娩人群新旧产程管理下分娩及妊娠结局比较
危 玲 闫亭亭 范 玲*
1.首都医科大学附属北京妇产医院(100026);2.北京大学第一医院
*通讯作者:fanling8027@sina.cn
8025例阴道分娩人群新旧产程管理下分娩及妊娠结局比较
危 玲1闫亭亭2范 玲1*
1.首都医科大学附属北京妇产医院(100026);2.北京大学第一医院
目的:探讨新旧产程管理对妊娠结局的影响。方法:选择本院阴道分娩的低危初产妇分为新产程组(2014年10月-2015年3月,新产程管理,n=4146)和旧产程组(2013年10月-2014年3月,旧产程管理,n=3879)。评价两组第一、二、总产程时限、分娩方式、产时发热、分娩镇痛、产后出血率、会阴侧切、阴道助产、新生儿体重、新生儿窒息及新生儿入住新生儿重症监护室情况。结果:新产程组第一、第二产程及总产程时间均长于旧产程组,分娩镇痛率(38.5%)、新生儿体重(3391.5±377.7g)及产后出血率(10.9%)高于旧产程(26.4%、3372.6±372.1g和6.3%),会阴侧切率(25.1%)低于旧产程组(36.8%)(均P<0.05);产时发热(6.5%)、阴道助产率(8.9%)、新生儿窒息(0.9%)以及新生儿入住重症监护室的发生率(8.4%)与旧产程组(6.2%、8.7%、1.2%及7.3%)无差异(P>0.05)。结论:新产程管理下新生儿结局与旧产程未见差异,但尚不能完全证实对产后出血安全性。
新产程;旧产程;分娩方式;产后出血;新生儿窒息
产程处理是现代产程管理中重要的环节。由于现代分娩人群的特点发生变化,如平均分娩年龄增高、产妇和胎儿的平均体质量增加等,导致产科干预越来越多。为了减少难产的过度诊断、降低剖宫产率、促进自然分娩和减少不必要的产科干预。2014年7月,中华医学会妇产科学分会产科学组发布《新产程标准及处理的专家共识》[1]。目前此产程标准在中国人群中的应用价值尚缺乏足够的临床证据,本研究旨在探讨新旧产程管理对妊娠结局的影响,为新产程标准的临床推广提供支持。
1 对象与方法
1.1研究对象
北京妇产医院自2014年10月开始全面实施新产程管理,新产程组为2014年10月-2015年3月在本院分娩的低危产妇共4146例,旧产程组为2013年10月-2014年3月在本院分娩的旧产程管理低危产妇3879例。纳入标准:①单胎;②头先露;③骨盆外测量正常,无明显头盆不称;④足月妊娠,孕周37~42周;⑤无妊娠合并症及并发症,如严重心、肺、肝、肾、内分泌疾病、肿瘤、严重贫血等及妊娠期糖尿病、妊娠期高血压疾病;⑥无子宫手术史、前置胎盘和胎儿畸形。
1.2研究方法
1.2.1分组标准旧产程组以Friedman 产程标准处理产程,新产程组以中华医学会妇产科学分会产科学组发布的《新产程标准及处理的专家共识》(2014)为依据处理产程。
1.2.2观察项目产妇评价标准:第一、二、总产程时限、产后出血率、产时发热、分娩干预、分娩镇痛、会阴侧切率及产钳助产率。新生儿评价标准:新生儿体重和新生儿窒息及新生儿入住新生儿监护室情况。新生儿窒息以出生后1 min时Apgar评分结果作为有无新生儿窒息的标准。窒息程度依据:评分>7分为正常,4~7分为轻度(青紫)窒息,≤3分为重度(苍白)窒息。
1.3统计学方法
所有数据均采用SPSS 20.0统计软件进行分析。正态分布的计量资料用均数标准差表示,采用t检验,偏态分布的计量资料以中位数和四分位间距描述表示,采用非参数检验。计数资料采用率(%)和比(%)进行统计描述,采用四格表或者R×C表的卡方检验或者校正的卡方检验,等级资料采用非参数检验。所有检验方法均采用双侧检验,检验水准=0.05。
2 结果
2.1一般资料
两组产妇在年龄、孕周、孕前体重指数、孕期体重增长、胎膜早破、是否自然临产等方面比较差异无统计学意义(P>0.05),具有可比性。见表1。

表1 两组基本情况比较
2.2产程时间比较
第一产程、第二产程以及总产程时间为偏态分布,取对数ln后近似正态分布。新产程组均长于旧产程组,提示新产程组放宽了产程的管理时限。见表2。
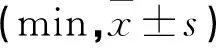
表2 两组产程时间比较
2.3分娩及新生儿结局比较
新产程组分娩镇痛率、产后出血率均高于旧产程组,会阴侧切率低于旧产程组(P<0.05),而产时发热及产钳助产率两组间比较无差异(P>0.05)。由于1min Apgar评分中,>7分为7940例,4~7分为70例,≤3为15例,将后两类合并为≤7(85例),再进行差异性检验。新产程组新生儿体重大于旧产程组(P<0.05),但巨大儿发生率、新生儿窒息及新生儿入住NICU情况两组间比较无差异(P>0.05),见表3。
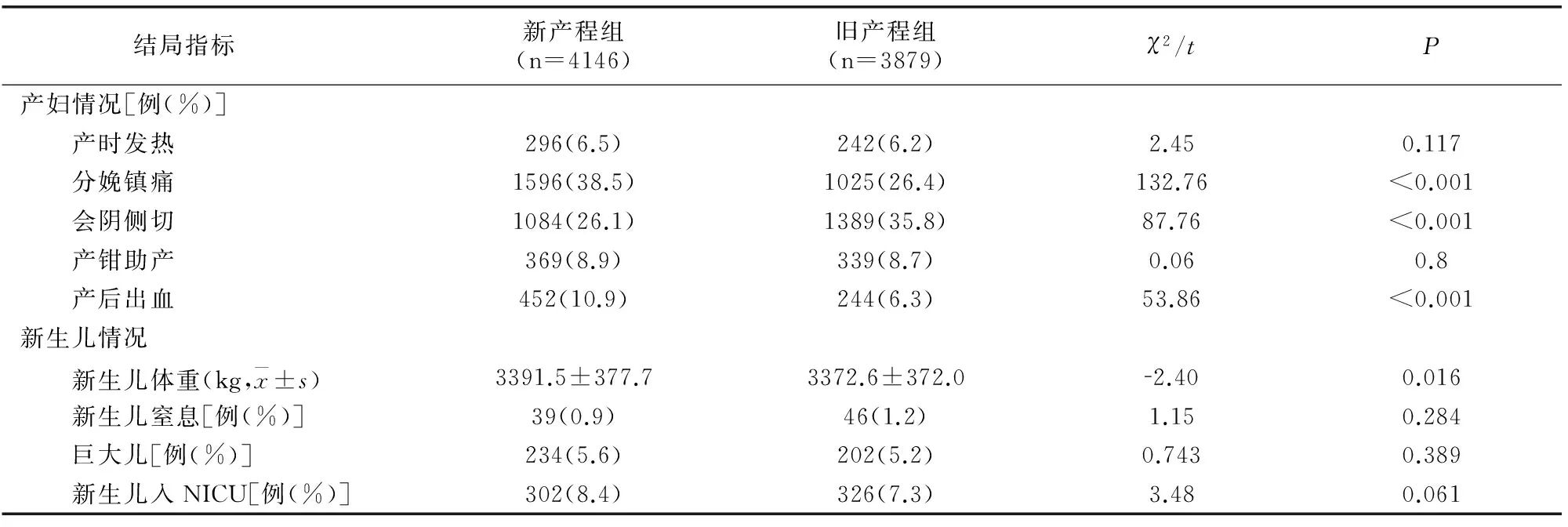
表3 两组分娩结局及新生儿结局比较
3 讨论
分娩是一个自然的生理过程,近年来,由于Friedman产程图的局限性以及对分娩定义的模糊,往往导致产程中医疗干预不断增加,从而造成诸多母儿不良结局[2]。中华医学会妇产科学分会产科学组发布的新标准将潜伏期延长并不作为剖宫产指征,以宫口扩张6 cm作为活跃期的标志,并对第二产程延长赋予新的诊断标准[1]。本研究选择新产程管理模式,通过调查研究比较新旧产程管理对妊娠结局的影响,发现:①新产程管理第一产程、第二产程及总产程时间均长于旧产程管理;②新产程管理新生儿体重及产后出血率高于旧产程,会阴侧切率低于旧产程,产钳助产率、新生儿窒息以及新生儿入住新生儿NICU的发生率与旧产程相比未见差异。
3.1产程持续时间与自然分娩率
随着当今分娩人群的变化、产程干预的实施以及临床研究方法的改进和完善,既往一直沿用的产程时限受到了众多学者的质疑。早在1986年,Peisner 和Rosen的研究显示,以宫口扩张3cm为活跃期起点,75%产妇都没有进入活跃期;以宫口扩张4cm为活跃期起点,50%的产妇都没有进入;只有宫口扩张至6 cm,产妇才全部进入了活跃期[3]。另外,第二产程≥2 h的产妇中仍有大部分可经阴道分娩[4]。本研究显示在采用新产程标准下,第一产程、第二产程以及总产程时间均长于旧产程管理,与既往研究结果一致[5-6]。本项研究结果提示新产程管理模式下会阴侧切率明显下降,分析其原因主要是因为新产程管理对产程时限的宽松。
3.2产程时限与分娩镇痛
硬膜外注药镇痛是目前认为安全、有效的分娩镇痛方法之一,近年来使用率明显增加。本研究中,新产程组与旧产程组的选择是以新产程全面开展的时间为分界,新产程组的选择晚于新产程工作1年,因此分娩镇痛率明显高于旧产程组,而产程时间延长尤其是第二产程时间延长被认为与分娩镇痛相关[7]。新产程第二产程延长的诊断标准:①对于初产妇,如行硬脊膜外阻滞,第二产程超过4 h产程无进展(包括胎头下降、旋转);如无硬脊膜外阻滞,第二产程超过3h,产程无进展。②对于经产妇,如行硬脊膜外阻滞,第二产程超过3h产程无进展(包括胎头下降、旋转);如无硬脊膜外阻滞,第二产程超过2 h产程无进展[1]。在放宽了第二产程时限的基础上,给硬脊膜外阻滞镇痛的第二产程再增加1h。由此可以看出,分娩镇痛的开展需要新产程管理的理论支持。
3.3新产程管理与产后出血
本研究中,新产程管理模式下产后出血率明显增加,分析因素如下:①新产程管理模式下产妇总产程明显长于旧产程管理模式,产程进展缓慢,子宫收缩乏力,产后出血率明显增加[5,8];②第二产程持续时间长胎头压迫盆底组织,造成局部会阴组织缺血、水肿,另外产钳助产会阴伤口撕裂,均会增加产后出血发生的机会[9],导致新产程管理模式下产妇产后出血率增高。③新产程管理模式组胎儿体重高于旧产程管理模式组,产后出血与胎儿体重有密切关系,随着胎儿体重的增加,产程中持续性枕横或枕后位发生率、活跃期胎头下降停滞和继发性子宫收缩乏力发生率高也随之增高,从而导致产程延长、宫缩乏力性产后出血明显增加,因此胎儿的体重与产后出血有显著的关系[10]。
3.4新产程管理与新生儿结局
既往研究表明,第一产程的延长后新生儿入住NICU比率增加[11];第二产程是胎儿的高危期,第二产程时间越长胎头受压越严重,易发生胎儿窘迫及颅内出血,且第二产程中由于母体疲劳消耗母体内乳酸等酸性代谢产物堆积,频繁宫缩影响胎盘血流,致使胎儿的酸性代谢产物向母体转运减少而发生胎儿酸中毒,酸中毒使胎儿心输出量下降并抑制延髓呼吸中枢,导致新生儿窒息。Altman等[12]研究发现,第二产程持续时间>3 h新生儿窒息率增加。本研究调查显示新产程管理的新生儿结局良好,新生儿窒息的发生及NICU入住率与旧产程管理相比并未增加。
综上,通过该项研究发现虽然新产程标准管理模式产程时限长,但产钳助产率和胎儿窒息以及新生儿入住NICU的发生率并未增加,但在产后出血方面并不能完全证实其对产妇的安全性,未来仍需要继续在实践中摸索和探讨。
[1] 中华医学会妇产科学分会产科学组.新产程标准及处理的专家共识(2014)[J].中华妇产科杂志,2014,49:486.
[2] 张宏玉,张惠欣.正常分娩定义与产程研究进展[J].中国生育健康杂志,2014,25:189-192.
[3] Peisner DB, Rosen MG. Transition from latent to active labor[J]. Obstet Gynecol, 1986,68:448-451.
[4] Zhang J,Landy HJ,Branch DW,et al. Contemporary patterns of spontaneous labor with normal neonatal outcomes[J]. Obstet Gynecol, 2010,116:1281-1287.
[5] 申南,范玲.产程管理新模式下总产程超过24小时孕妇的分娩结局探讨[J].中华围产医学杂志,2016,19:194-199.
[6] 赵瑞芬,周莉,范玲.新产程管理下第二产程时长对母儿结局的影响[J].北京医学, 2015, 37:633-636.
[7] Yee LM,Sandoval G,Bailit J, et al. Maternal and Neonatal Outcomes With Early Compared With Delayed Pushing Among Nulliparous Women[J].Obstet Gynecol, 2016,128:1039-1047.
[8] Bateman BT,Berman MF,Riley LE, et al. The epidemiology of postpartum hemorrhage in a large, nationwide sample of deliveries[J].Anesth Analg,2010,110:1368-1373.
[9] Altman MR,Lydon-Rochelle MT. Prolonged second stage of labor and risk of adverse maternal and perinatal outcomes: a systematic review[J].Birth, 2006,33:315-322.
[10] 张方芳,徐永莲,刘兴会,等. 产后出血原因及相关危险因素135例临床分析[J].实用妇产科杂志,2014,30(2):144-146.
[11] Harper LM,Caughey AB,Roehl KA, et al.Defining an abnormal first stage of labor based on maternal and neonatal outcomes[J].Am J Obstet Gynecol,2014,210:536.e1-7.
[12] Altman M,SandströmA,Petersson G, et al. Prolongedsecond stage of labor is associated with low Apgar score[J].Eur J Epidemiol, 2015 ,30(11):1209-1215.
Clinicalanalysisofpregnancyoutcomesof8025womenwithvaginaldeliverymanagedbyusingneworoldpartogram
WEI Ling1, YAN Tingting2, FAN Ling1*
1.BeijingObstetricsandGynecologyHospital,CapitalMedicalUniversity;2.TheFirstMedicalHospital,BeijingUniversity
Objective: To explore the influence of applied new or old partogram for management women experinced vaginal delivery on their pregnancy outcomes. Methods: Primiparas who experienced vaginal birth in Beijing Obstetrics and Gynecology Hospital were divided into two groups, women in observation group were managed by new partogram (n=4146) and women in control group were managed by old partogram (n=3879). Duration time of first stage, second stage and total stage, delivery ways, intrapartum fever, labor analgesia, incidence of postpartum hemorrhage,episiotomy, assisted vaginal delivery, neonatorum birth weight, incidence of asphyxia neonatorum and neonatal intensive care unit(NICU)admission were compared between the two groups. Results:1.The duration time of first stage, second stage and total stage of women in new partogram group were significant longer than those of women in old partogram group(P<0.05); 2. The incidence of labor analgesia(38.5%) ,neonatorum birth weight(3391.5±377.7g) and incidence of postpartum hemorrhage(10.9%) of women in observation group were significant higher than those of women in control group(26.4%、3372.6±372.1g, and 6.3%, respectively), but the incidence of episiotomy of women in observation group (25.1%)was significant lower than that of women in control group(36.8%)(P<0.05).There were no significant different in the incidence of intrapartum fever (6.5% VS. 6.2%), assisted vaginal delivery (8.9% VS. 8.7%), asphyxia neonatorum (0.9% VS. 1.2%) and NICU admission(8.4% VS. 7.3%)between the two groups(P>0.05). Conclusions:The neonatal outcomes in the new partogram applied group are the same as those in the old partogram applied group, and the safety such as decreasing postpartum hemorrhage is not confirmed completely when new partogram used.
New partogram; Old partogram; Delivery ways; Postpartum hemorrhage; Asphyxia neonatorum
10.3969/j.issn.1004-8189.2017.07.007
2017-04-10
2017-04-25
*Correspondingauthor:fanling8027@sina.cn
[责任编辑:王丽娜]

