硬膜下腰椎间盘突出症的诊断和治疗体会
李成,陈健华,石海浪,段景柱,李雷,王欢
(中国医科大学附属盛京医院脊柱外科,辽宁 沈阳 110004)
硬膜下腰椎间盘突出症的诊断和治疗体会
李成,陈健华,石海浪,段景柱,李雷,王欢*
(中国医科大学附属盛京医院脊柱外科,辽宁 沈阳 110004)
目的探讨硬膜下腰椎间盘突出症的临床特点和治疗方法。方法收集分析2015年10月至2016年12月我科诊治的4例硬膜下腰椎间盘突出症患者的临床资料,3例为嚢内性突出,1例为根内型突出。收集每一个病例的病史,重点专科查体结果,影像学报告结果,于术前及末次随访时记录疼痛视觉模拟评分(visual analogue scale,VAS)及日本矫形外科协会(Japanese Orthopaedic Association,JOA)评分(29分法)并计算神经功能恢复率,评价疼痛缓解情况及神经功能恢复情况,并进行文献回顾性分析。结果2例患者术前影像学资料出现了环形强化征、硬膜内气体征等典型表现;4例病例均进行了手术治疗,手术方式均为后路腰椎椎板切除减压、椎间盘切除术。术中切开硬膜,可见游离的髓核在硬膜囊内或神经根袖内,将游离的髓核与神经纤维分离,切除突出的间盘组织,切开的背侧硬膜予以严密缝合。所有患者术后JOA及VAS评分均有明显改善。结论硬膜下腰椎间盘突出症相对少见,易与硬膜内髓外肿瘤相混淆,术前明确诊断相对困难,增强MRI检查是较为有效的检查方法;手术治疗可获得满意的效果。
硬膜下腰椎间盘突出症;增强MRI;马尾综合征
硬膜下腰椎间盘突出症(intradural lumbar disc herniation,ILDH)是指腰椎间盘髓核组织突出进入硬膜下腔[1]。此种疾病最早由Dandy于1942年报道并提出。ILDH是一种相对少见的病例,文献报道其占腰椎间盘突出症的比例为0.04%~0.33%,40~50岁腰椎间盘突出症患者的ILDH发生率为0.2%,50~60岁的发生率为2.2%[2-3]。其中L4~5节段占55%,L3~4节段占16%,L5S1节段占10%[1]。Mut等[4]将硬膜下腰椎间盘突出分为两种类型,A型:硬膜下间盘突出;B型:神经根鞘内间盘突出。国内学者将其简称为:囊内型和根内型[5]。
ILDH的发病机制尚不十分明确,目前较多学者认为其可能发生的机制如下:腹侧硬膜与后纵韧带贴近,多种病理因素或先天性因素导致二者黏连紧密,突出的间盘组织与此层黏连组织接触后反复的机械作用及化学刺激作用使黏连组织破裂,导致游离的髓核进入硬膜下腔[6-8]。在临床上,ILDH病例发生马尾综合征的概率要比普通腰椎间盘突出高很多[8-9],尽管影像技术已经取得了长足的进步,但目前尚无某种影像检查能够确定间盘是否进入硬膜下腔,对于硬膜下腰椎间盘突出症的明确诊断只能依靠术中所见[10-11]。笔者从2015年10月发现第1例ILDH的患者,至2016年12月我科共收治腰椎间盘突出症患者352例,发现了4例硬膜下腰椎间盘突出症的病例,发生率是1.14%。通过这4例病例的回顾分析及文献查阅,我们对硬膜下腰椎间盘突出症的诊断、治疗、手术所见及疾病预后讨论如下。
1 临床资料
4例硬膜下腰椎间盘突出症患者基本资料和术前、术后评分情况见表1。
1.1 病例1 女,63岁,腰痛伴右大腿后侧麻木疼痛1个月,加重1周,夜不能寐。腰痛向右小腿外侧、足背放散,会阴区麻木疼痛、感觉减退,二便费力。左下肢肌力5级,右足趾背伸肌力3级,跖屈肌力4级。直腿抬高试验(-)。术前增强MRI可见突出物周围环形强化征,CT上可见椎管内气体影。术中打开椎管后,未能见到突出的间盘组织,探查可触及L4~5椎间隙水平异常饱满,切开硬膜可见游离的间盘组织,术后病理结果回报为:退变的间盘组织。术后12个月随访,腰痛情况仍存在,但较术前明显改善,不影响夜间睡眠,大便症状虽有费力但较术前明显改善,小便正常。右足趾背伸肌力4级,跖屈肌力5级,过多活动后仍有腰部不适及腿部疼痛感。视觉模拟评分(visual analogue scale,VAS)术前7分,术后1分;日本骨科协会(Japanese orthopaedic association,JOA)评分术前8分,术后25分,改善率81%。术前影像学资料见图1~3。

表1 4例硬膜下腰椎间盘突出症患者基本资料和术前、术后评分情况
*本文通讯作者:王欢
李成,陈健华,石海浪,等.硬膜下腰椎间盘突出症的诊断和治疗体会[J].实用骨科杂志,2017,23(11):1011-1015.

图1 术前MRI示突出物周围环形增强表现,L4~5椎间盘退变

图2 术前CT可见椎管内气体影

图3 术中切开硬膜可见游离的间盘组织
1.2 病例2 男,65岁,腰痛伴左下肢疼痛麻木10年,加重40 d。左小腿外侧麻木疼痛。左足趾背伸肌力0级,跖屈肌力1级,直腿抬高试验(-),二便功能正常。术前增强MRI可见突出物周围环形强化征,CT上可见椎管内气体影。术中打开椎管后,未发现硬膜囊及神经根受压表现,仔细探查发现L4~5椎间隙水平后方硬膜囊张力明显增高,切开硬膜可见团块状髓核样物质包绕在马尾神经中,应用神经剥离子推开神经纤维后,将其切除;术后病理证实为退变的间盘组织。术后10个月随访,患者下肢疼痛症状明显缓解,右小腿偶有感觉发凉腰痛伴右下肢放散痛3个月,加重1个月,左足趾背伸肌力3级,跖屈肌力4级。VAS评分术前8分,术后0分;JOA评分术前9分,术后23分,改善率70%。术前影像学资料见图4~5。

图4 术前MRI可见突出物周围环形增强表现,L4~5椎间盘退变
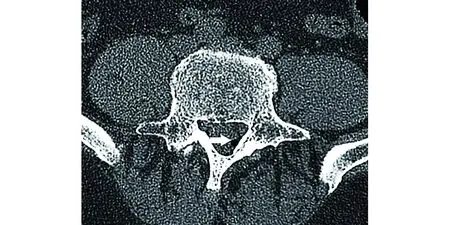
图5 术前CT可见椎管内气体影
1.3 病例3 男性,79岁,腰痛伴右下肢放散痛3个月,加重1个月,活动时腿痛难忍,疼痛放散至腘窝处,卧床休息可部分缓解,右股四头肌肌力4级,直腿抬高试验(+),二便功能正常。术前MRI可见突出物位于L4~5右侧椎间孔内侧,术中探查椎间孔及神经根管,并未见到游离的髓核组织,然而异常增粗的L4神经根引起了我们的注意,沿神经根走形方向切开神经根鞘后,发现了与神经根黏连的髓核样物质,术后病理诊断为:间盘组织。术后8个月随访,腰腿痛情况明显改善,双下肢肌力5级,2个月前出现右小腿肿胀,于当地医院检查诊断为下肢静脉血栓形成,溶栓治疗后症状好转。VAS评分术前9分,术后1分;JOA评分术前9分,术后25分,改善率80%。术前影像学资料见图6~7。
1.4 病例4 女,70岁,腰痛伴左侧大腿前外侧及左小腿后外侧疼痛一年半,加重1个月。右下肢肌力4级,左下肢肌力3级,直腿抬高试验(+),二便费力约半年。术前腰椎增强MRI可见椎管内类圆形低密度占位,未见突出物周围强化表现,CT未见椎管内气体影。术中探查发现病变位于硬膜囊内,术后病例证实为髓核组织。术后6个月随访,腰腿痛情况明显改善,双下肢肌力4级,小便功能正常,大便仍有费力,但较术前明显好转。VAS评分术前6分,术后1分;JOA评分术前10分,术后24分,改善率74%。术前影像学资料见图8。

图6 术前腰椎MRI可见位于椎间孔内侧的游离髓核
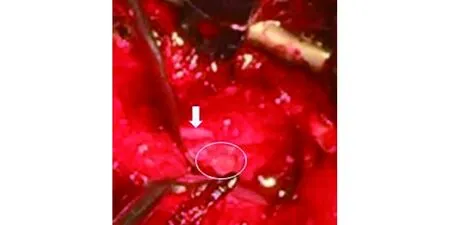
图7 术中切开神经根鞘可见L4神经根及游离髓核(白色椭圆)

图8 术前MRI可见硬膜下突出的间盘组织
2 结 果
我们报告的4例病例中,2例可见髓核周围出现环形强化,2例通过CT检查可见椎管内游离气体,所有病例都未进行椎间盘造影检查。4例病例手术方式均为后路腰椎椎板切除减压、椎间盘切除术。术中椎板切除减压后,探查未发现硬膜腹侧有突出的间盘组织,再次确认手术节段无误后,扩大椎管内探查范围同时发现硬膜张力较高,但并无明显隆起,通过神经剥离子轻压硬膜表面可触及硬膜下方质较硬的物质。考虑ILDH的可能,切开硬膜,可见游离的髓核在硬膜囊内,病例3的髓核在神经根袖内,神经纤维与髓核组织黏连,但并不十分严重,仔细的将游离的髓核与神经纤维分离,切除突出的间盘组织。仅病例2探查可见腹侧硬膜小裂孔,术中未修补,以小块明胶海绵填塞,其他病例腹侧硬膜均完整。切开的背侧硬膜予以严密缝合。我们报道的3例嚢内型患者中,2例有不同程度的马尾神经损害表现,术后都得到了明显的缓解和恢复。4例患者的下肢疼痛情况在术后均得到了明显的恢复。
3 讨 论
硬膜下腰椎间盘突出症相对少见,文献报道其占腰椎间盘突出症的比例是0.04%~0.33%,L4~5节段的发生率最高[2,12]。虽然通过MRI、CT等检查有助于ILDH的确诊,但易与硬膜内髓外肿瘤如神经纤维瘤、脂肪瘤、脊膜瘤、上皮样肿瘤、蛛网膜囊肿、转移瘤以及硬膜下血肿等混淆[6]。笔者从2015年10月发现第1例ILDH的患者,至2016年12月我科共收治腰椎间盘突出症患者352例,发现了4例硬膜下腰椎间盘突出症的病例,发生率是1.14%,高于大部分文献报道的发生率。也许是由于此类病例相对少见,既往没有引起足够的重视,导致了病例的遗漏,也有可能是机缘巧合,这4例患者都在这15个月内来医院就诊。但是这不禁让我们考虑,部分腰椎术后失败综合征的发生,是否可能是由于遗漏的硬膜下突出的间盘组织而引起的。
3.1 发病机制 ILDH的发病机理目前尚不明确。Yildizhan等[9]通过尸检发现腹侧硬膜与前纵韧带常发生黏连,最常见的黏连常发生于L4~5节段,而L4~5节段的ILDH最为常见。多数学者认为,病变局部的退变、间盘突出等机械压迫和髓核突破纤维环后可能产生的化学刺激、反复活动的应力刺激等因素,均可导致局部的慢性炎症,引发后纵韧带与硬脊膜前壁的病理性黏连,当应力反复作用或突遇强大暴力时,脱出髓核可侵蚀并突破已紧密黏连的组织和腹侧硬膜,突入硬膜囊内[9,13-14]。Akhaddar等[15]认为,此种黏连可能是导致ILDH发生的重要因素,他认为黏连是硬膜下间盘突出的过程之一。与此同时,先天性硬膜薄弱、先天性腰椎管狭窄、腰部手术史都是ILDH可能发生的诱因。钟远鸣等[16]指出长期劳作,各种形式的腰扭伤和劳损,或因恐惧手术而长期接受各种非手术治疗方案,盲目采用暴力踩按提拉和斜扳手法是导致ILDH的重要因素。Lee等[17]报道了1例高处坠落伤后无脊柱骨折的患者出现了ILDH(L1~2节段),认为突然的暴力损伤也可以导致ILDH的发生。Tamaki等[18]报告了1例患者经过两次经皮椎间孔镜下腰椎间盘切除术(percutaneous endoscopic lumbar discectomy,PELD),手术治疗后两个月出现右下肢放散痛,再次行开放手术,术中诊断为ILDH,指出PELD术中出现的硬膜损伤是导致ILDH发生的危险因素,在进行PELD手术时应引起注意。本组4例病例均无腰椎管狭窄,术中探查均发现腹侧硬膜与后纵韧带有部分黏连,这些患者都没有腰部手术病史及手法按摩史,病例1和病例4患者的CT影像可见明显的腰椎退变性改变。
3.2 术前诊断 术前根据患者的临床表现、查体及影像检查是无法鉴别硬膜下突出和硬膜外突出的。虽然,影像技术的发展取得了长足的进步,但目前尚无精确的检查能够对ILDH做出明确诊断,只能依靠外科医生的术中所见来进行诊断[10-11]。就目前条件而言,增强MRI是最好的检查方式。由于慢性肉芽组织增生及周围新生微血管的形成,典型的ILDH在增强MRI上可变现出环形强化征,对神经鞘瘤或脊膜瘤的鉴别诊断有重要意义[10-20]。突出间盘周围的增生肉芽组织在增强MRI上可出现环形强化征,是ILDH的典型特征,但是这种表现仅能出现在陈旧性的ILDH患者中,在急性ILDH的MRI上不会出现。Choi等[21]认为MRI上出现后纵韧带的断点,T2加权相上出现“鹰嘴征”改变可能提示ILDH的发生。Matsumoto等[19]对1例通过术前CT及MR影像诊断疑似ILDH的患者进行了椎间盘造影术,并于术前即明确了ILDH的诊断,认为椎间盘造影术对ILDH的术前诊断有重要作用。CT内出现游离气体对ILDH的诊断也有一定的帮助。神经纤维瘤、脂肪瘤、脊膜瘤、上皮样肿瘤、蛛网膜下腔囊肿及转移性肿瘤等都是可能的鉴别诊断。虽然这些检查都不能在术前对ILDH做出明确诊断,但增强MRI对ILDH的鉴别诊断能够提供很大的帮助[21]。在我们的4例病例中,MR报告结果分别为:a)椎管内占位,神经鞘瘤(增强);b)椎管内占位,脱出的间盘组织不除外(增强);c)未报告占位;d)髓内结节,考虑脱出间盘。有1例患者在影像学上通过MR做出了正确的术前诊断。
3.3 手术治疗 ILDH的治疗方式为手术治疗,手术切除硬膜下的间盘组织能够取得良好的效果。ILDH伴马尾综合征(cauda equina syndrome,CES)表现的比例约有30%,在普通腰椎间盘突出症的患者中,其比例为0.5%~1.0%[22]。理论上认为,间盘组织进入硬膜下腔后会释放一定的化学物质,可能会引起相应神经刺激症状的产生。虽然ILDH的患者CES出现的概率较高,但CES的出现也只能提示外科医生应当考虑ILDH发生的可能性。治疗的难点在于:a)术中及时发现ILDH。b)注意腹侧硬膜与后纵韧带黏连的可能,避免医源性硬膜撕裂;c)术中轻柔的操作来分离黏连的间盘组织与神经纤维,切忌过度牵拉。诸多的学者也报道了手术过程中出现硬膜囊表面张力增高、移动度下降等情况。因此对考虑ILDH的患者,一定要二次确认手术节段是否正确;建议术中应充分暴露椎管,使术野显露充分,避免因术区狭小而造成不必要的神经组织牵拉。术中探查如发现腹侧硬膜撕裂,不予缝合,可应用止血材料进行封堵填塞,切开的背侧硬膜则需严密缝合[12]。ILDH的预后与症状持续的时间及症状类型密切相关。较以下肢放散痛为主要表现的患者,存在CES表现的患者术后神经恢复时间较长,恢复效果也相对不理想[12]。但总体而言,手术解除了椎管内的压迫,能够促进神经损伤的恢复。
综上所述,硬膜下腰椎间盘突出症是一种相对少见的脊柱疾病,目前没有准确的检查能够在术前对其进行确切诊断,增强MRI上突出物周围环形强化及CT上椎管内气体影对ILDH的诊断有一定的意义,但最终的诊断都是在术中确定的。脊柱外科医生应当对硬膜下腰椎间盘突出有一定的敏感性,避免因遗漏ILDH的诊断而造成手术后患者症状恢复不理想的情况出现。术中轻柔的操作对分离间盘组织与神经纤维的黏连是非常重要的。如果术中切除的间盘组织与术前的影像资料不符,应仔细探查椎管,明确是否有遗漏的游离间盘组织并考虑是否存在ILDH的可能,仔细探查椎管并用神经剥离子轻压硬膜表面,如怀疑ILDH,切开硬膜探查是很有必要的。
[1]D'andrea G,TrillòG,Roperto R,et al.Intradural lumbar disc herniations:the role of MRI in preoperative diagnosis and review of the literature[J].Neurosurg Rev,2004,27(2):75-82.
[2]Koç RK,Akdemir H,Oktem IS,et al.Intradural lumbar disc herniation:report of two cases[J].Neurosurg Rev,2001,24(1):44-47.
[3]Schisano G,Nina P.Intraradicular lumbar disc herniation:case report and review of the literature[J].Neurosurgery,1998,43(2):400.
[4]Mut M,Berker M,Palaoglu S.Intraradicular disc herniations in the lumbar spine and a new classification of intradural disc herniations[J].Spinal Cord,2001,39(10):545-548.
[5]王海蛟,张铁良.囊内型和根内型椎间盘突出症[J].中国脊柱脊髓杂志,2002,12(3):224-226.
[6]Aydin MV,Ozel S,Sen O,et al.Intradural disc mimicking:a spinal tumor lesion[J].Spinal Cord,2004,42(1):52-54.
[7]Blikra G.Intradural herniated lumbar disc[J].J Neurosurg,1969,31(6):676-679.
[8]Lee JS,Suh KT.Intradural disc herniation at L5S1mimicking an intradural extramedullary spinal tumor:a case report[J].J Korean Med Sci,2006,21(4):778-780.
[9]Yildizhan A,Paaoglu A,Okten T,et al.Intradural disc herniations pathogenesis,clinical picture,diagnosis and treatment[J].Acta Neurochir (Wien),1991,110(3/4):160-165.
[10]Jain SK,Sundar IV,Sharma V,et al.Intradural disc herniation-a case report[J].Turk Neurosurg,2013,23(3):389-391.
[11]Kobayashi K,Imagama S,Matsubara Y,et al.Intradural disc herniation:radiographic findings and surgical results with a literature review[J].Clin Neurol Neurosurg,2014(125):47-51.
[12]Ducati LG,Silva MV,Brandão MM,et al.Intradural lumbar disc herniation:report of five cases with literature review[J].Eur Spine J,2013,22(Suppl 3):S404-S408.
[13]Floeth F,Herdmann J.Chronic dura erosion and intradural lumbar disc herniation:CT and MR imaging and intraoperative photographs of a transdural sequestrectomy[J].Eur Spine J,2012,21(Suppl 4):S453-S457.
[14]Han IH,Kim KS,Jin BH.Intradural lumbar disc herniations associated with epidural adhesion:report of two cases[J].J Korean Neurosurg Soc,2009,46(2):168-171.
[15]Akhaddar A,Boulahroud O,Elasri A,et al.Radicular interdural lumbar disc herniation[J].Eur Spine J,2010,19(Suppl 2):S149-S152.
[16]钟远鸣,米琨,朱少廷,等.髓核突入硬膜囊内及神经根鞘内的腰椎间盘突出症的诊治[J].中国骨伤,2004,17(12):733-734.
[17]Lee HW,Kwon YM.Traumatic Intradural Lumbar Disc Herniation without Bone Injury[J].Korean J Spine,2013,10(3):181-184.
[18]Tamaki Y,Sakai T,Miyagi R,et al.Intradural lumbar disc herniation after percutaneous endoscopic lumbar discectomy:case report[J].J Neurosurg Spine,2015,23(3):336-339.
[19]Matsumoto T,Toyoda H,Terai H,et al.Utility of Discography as a Preoperative Diagnostic Tool for Intradural Lumbar Disc Herniation[M].Asian Spine J,2016,10(4):771-775.
[20]Liu CC,Huang CT,Lin CM,et al.Intradural disc herniation at L5 level mimicking an intradural spinal tumor[J].Eur Spine J,2011,20(Suppl 2):S326-S329.
[21]Choi JY,Lee WS,Sung KH.Intradural lumbar disc herniation--is it predictable preoperatively? A report of two cases[J].Spine J,2007,7(1):111-117.
[22]Shapiro S.Medical realities of cauda equina syndrome secondary to lumbar disc herniation[J].Spine (Phila Pa 1976),2000,25(3):348-352.
1008-5572(2017)11-1011-05
R681.5+3
B
2017-04-12
李成(1987-),男,医师,中国医科大学附属盛京医院脊柱外科,110004。

