艾滋病合并浅表淋巴结肿大的超声表现及病因分析
夏 燕,邢泽刚
(1.湖北科技学院临床医学院超声诊断教研室; 2.咸宁市中心医院神经外科,湖北 咸宁 437100)
艾滋病是由人类免疫缺陷病毒(HIV)感染引起的致死性传染病。HIV主要靠侵袭人体免疫系统的CD4+细胞、巨噬细胞、树突状细胞,从而摧毁人体的细胞免疫功能。有研究[1]表明,截止2011年,我国存活的HIV感染者和患者估计78万人,当年新发的HIV感染者4.8万人,艾滋病相关死亡人数约2.8万人。可见艾滋病传染性强,病死率高。而作为人体最重要的免疫器官之一——淋巴结,往往很容易发生机会性感染而导致肿大。临床中,伴随淋巴结肿大症状的疾病非常多,超声作为最基本的检测手段之一,加上超声引导性穿刺活检技术,对HIV合并的浅表淋巴结肿大的各种类型的超声表现以及病变类型都能提高临床诊断及协助鉴别诊断,从而对临床治疗起到指导性意义。本文探讨艾滋病合并浅表淋巴结肿大的病因及不同超声表现,为临床早期诊断、鉴别诊断提供依据。
1 资料与方法
1.1 一般资料
2014年5月至2017年5月湖北科技学院附属二医院及咸宁市中心医院收治的55例HIV血清阳性同时合并浅表淋巴结肿大患者,其中男39例,女16例,年龄17~77岁,平均年龄43.2岁。55例患者中,共穿刺活检80个淋巴结。80个肿大淋巴结中颈部淋巴结肿大者41例,腋窝淋巴结肿大者24例,腹股沟淋巴结肿大者15例。所有患者均进行了超声引导下穿刺活检术,部分行涂片及培养。
诊断标准:诊断均符合HIV/AIDS诊断标准及处理原则(GB16000-1995)[2]。浅表淋巴结肿大均经体格检查及彩色多普勒超声检查诊断,彩色多普勒血流分布模式分为4种类型。Ⅰ型:淋巴门型;Ⅱ型:中央型;Ⅲ型:边缘型;Ⅳ型:混合型[3]。
1.2 研究方法
采用回顾性分析方法对55例80个经病理证实的淋巴结病灶超声表现进行分析。仪器采用美国GE公司LOGIQ E9超声诊断仪,7.5 MHz线阵探头。
2 结果
2.1 病变淋巴结的病因与部位
55例患者共80个淋巴结经穿刺活检,淋巴结核发病率最高,其次是淋巴造血系统肿瘤、真菌感染、淋巴结转移性肿瘤、淋巴结反应性肿大(表1)。最常累及的部位依次是颈部、腋窝、腹股沟(表2)。

表1 80个病变淋巴结的病因
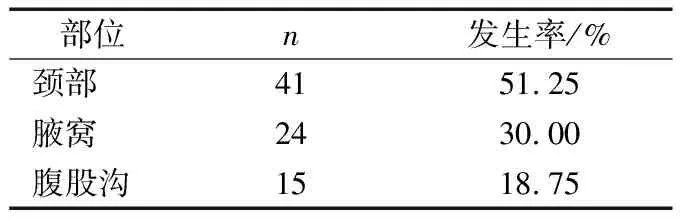
表2 80个病变淋巴结累及部位
2.2 病变淋巴结的超声表现
淋巴结核:浅表淋巴结肿大中此病因最多,最常见于颈部,其次是腋窝。颈部肿大淋巴结大多发生在颈部的Ⅱ、Ⅲ、Ⅳ、Ⅴ区,腋窝肿大淋巴结大多发生在中央群,常呈串珠样排列,根据结核的临床分期,肿大淋巴结的表现各不一致,合并淋巴结核早期的超声表现为纵横比多>2,包膜较完整,内部结构无明显破坏,皮髓质分界清晰,皮质稍厚,血流以淋巴结门型血流为主。随着病情进展,合并淋巴结核的超声表现为纵横比多<2,皮质增厚,回声减低,髓质变细、偏心移位或消失,淋巴结门多未显示。血流信号多以周边血流型,混合血流型为主。到了后期,合并淋巴结核的超声表现为纵横比多<2或=1,淋巴结内结构紊乱,皮髓质及淋巴门无法辨认,部分淋巴结中央出现无回声、高回声及强回声等混杂回声。血流信号多为边缘血流型,也有无血流型。见封三图1。
淋巴造血系统肿瘤:15例淋巴造血系统肿瘤均为弥漫大B细胞淋巴瘤。超声表现为纵横比多<2,明显增大,有单发,也有多发,皮质增厚,髓质多消失呈无回声,血流信号异常丰富,呈高速低阻型。见封三图2。
真菌感染:13例真菌感染中经组织培养、血培养等检查证实为双相性条件致病菌马尔尼菲青霉菌。超声声像图表现为纵横比多<2,均一淋巴结散在分布,髓质偏心或完全消失,未发现融合,淋巴结门消失,淋巴结内回声减低,但不均匀。血流信号表现为星点状或无血流信号。
淋巴结转移性肿瘤:7例肿瘤转移性淋巴结中,3例来自乳腺癌腋窝淋巴结转移,2例来自甲状腺乳头状转移性淋巴结,1例来自肺癌颈部淋巴结转移,1例来自胃癌的左侧锁骨上淋巴结转移。超声声像图表现为转移的淋巴结与原发病灶有关,乳腺癌腋窝淋巴结转移多呈低回声,但较难从超声上鉴别。甲状腺癌的转移淋巴结呈低回声,可见砂砾样钙化,血流丰富。肺癌及胃癌的淋巴结转移多为混杂回声,淋巴结异常增大,形态各异,多发且互相融合,皮髓质分界不清,淋巴结门消失,部分与周围组织黏连。单从超声图像上,均较难鉴别。见封三图3。
淋巴结反应性增生:6例淋巴结反应性增生超声声像图表现为纵横比>2,长椭圆形,包膜光滑,皮质增厚,皮髓质分界清晰,淋巴结门结构清晰,且无融合现象。血流信号表现为中央型。
3 讨论
艾滋病是由HIV进行性损害人免疫系统,进而诱发一系列的感染、恶性肿瘤等,最终导致死亡的一种传染性疾病[4]。淋巴结作为免疫系统的重要靶器官,有过滤、增殖和免疫作用。当机体发生局部感染或病毒、细菌侵入时,会引起局部或全身的淋巴结肿大。淋巴结肿大非常多见,可发生于任何年龄段人群,慢性淋巴结炎、恶性淋巴瘤、结核性淋巴结炎、淋巴结转移瘤、单核细胞增多症都会出现淋巴结肿大,甚至很多儿童及青少年都会出现无症状的淋巴结肿大。同样,艾滋病患者淋巴结肿大也是较常见的临床症状,常表现为持续性的全身淋巴结肿大。无论是HIV急性感染期,还是晚期典型AIDS时期,淋巴系统均可受累[5]。艾滋病患者抵抗力低下,常合并多种其他疾病的感染,故明确肿大淋巴结的性质及病因也是至关重要的。本组患者因要进行穿刺活检,主要对浅表淋巴结进行观察及分析。本组55例患者80个淋巴结中,将近一半患者,共27例39个淋巴结被诊断为淋巴结结核(48.75%),15例(18.75%)经病理活检诊断为淋巴瘤,证实了结核是艾滋病最常见的机会感染性疾病,同样也说明了抵抗力低下是诱发结核及肿瘤的重要病因[6-7]。特别要指出的是,本组55例患者80个淋巴结中真菌感染占13个淋巴结,经组织培养及血培养,均为马尔尼菲青霉菌。马尔尼菲青霉菌(PM)是青霉菌中唯一的呈温度双相型的致病菌,可发生于健康者,但更多见于免疫缺陷或免疫功能抑制者。随着HIV感染者越来越多,马尔尼非青霉菌感染报道也越来越多,在东南亚地区及我国南部,85%的马尔尼菲青霉菌发生于艾滋病患者,已成为艾滋病临床诊断的指针之一[8-9]。单纯的马尔尼非青霉菌感染是可以被治愈的,所以淋巴结活检显得尤为重要。本组中真菌感染均为马尔尼非致病菌,可能与入组人群中部分来自广西、云南等毒品交易高发区及气候湿热区相关。
对于艾滋病合并淋巴结病变的超声表现,主要从形态、皮质情况、淋巴门状态、血流类型等4个方面来观察。淋巴结结核也主要是根据4个病理阶段而表现各不相同。第1阶段为单核细胞及淋巴细胞增生;第2阶段为淋巴结干酪样坏死物质形成期;第3阶段为淋巴结包膜破坏,互相融合并与周围组织粘连;第4阶段为淋巴结内干酪样坏死、组织液化、形成脓肿或破溃。艾滋病合并淋巴结结核患者因免疫力低下,病程较晚且进展较快,临床上大多是第2—4阶段。结核性淋巴结常相互融合,纵横比常<2,呈串珠样排列,出现中央性坏死、液化,部分可见钙化,血流信号可随病程变化。恶性淋巴结,形态怪异,大小不一,皮质偏心性不均匀增厚,髓质几乎消失,血流呈混合型。反应性增生淋巴结纵横比常>2,常呈椭圆形,体积增大,皮质呈均匀性增厚,髓质缩小或消失,淋巴门存在,血流类型呈门型。真菌感染性淋巴结纵横比<2,均一淋巴结散在分布,髓质偏心或完全消失,未发现融合,淋巴结门消失,淋巴结内回声减低,但不均匀。以上均与相关报道[10-13]基本一致。本组穿刺活检中未发现临床上较常见的炎性淋巴结,可能与本组穿刺活检对象均为艾滋病患者有关。
综上所述,对于艾滋病合并淋巴结肿大患者,唯有进行病理学及病原学诊断才能明确病变类型,才能进一步指导临床的治疗,延长生存率并减少病死率。超声为普及、安全、无创、简单易行的检测手段,清楚地认识每一种类型的淋巴结病变的超声表现,可以为临床早期筛查、诊断及鉴别诊断、预后提供有价值的依据。

