皮肌炎并发纵隔气肿的临床特点
陈志涵,高 飞,刘剑雯,吴燕芳,吴晨敏,林 禾
作者单位:350001 福州,福建医科大学 福建省立医院风湿免疫科
特发性炎症性肌病(idiopathic inflammatory myopathics,IIM)是一类累及横纹肌的异质性自身免疫性疾病,经典皮肌炎(dermatomyositis,DM)是IIM疾病谱的重要成员,临床表现有典型皮疹、四肢近端肌痛、肌无力和肌酶升高,肌电图及肌组织活检提示肌源性受累。临床型无肌病性皮肌炎(clinical amyopathic dermatomyositis,CADM)是DM的一个亚型,临床上仅有典型皮疹,但无肌无力表现,肌酶测定正常,肌电图及肌组织活检无肌源性受累证据。DM的肺部受累主要是间质性肺炎,纵隔气肿(pneumomediastinum,PnM)是DM少见的、严重的肺部并发症,死亡率高。本研究对DM并发PnM与DM未并发PnM患者的临床特点进行比较,探讨DM并发PnM患者的临床特点,以提高对此类疾病的认识。
1 对象与方法
1.1 研究对象
收集2012年至2017年在福建省立医院风湿免疫科治疗的60例DM患者的临床资料,其中5例并发PnM。所有患者均符合Bohan等[1]的DM诊断标准,CADM患者症状符合Sontheimer等[2-3]的诊断标准。所有患者均未并发其他结缔组织病。对患者的临床资料进行回顾性分析,按患者是否并发PnM分为非DM-PnM组和DM-PnM组,比较两组患者临床资料及特点。
1.2 观察指标
1.2.1 临床症状及体征:患者的临床症状和体征主要包括皮疹、胸痛、气促、咽痛和声嘶,肌力评估参照六级肌力分级方法。0级:完全瘫痪;1级:肌肉能轻微收缩,不能产生动作;2级:肢体能做平面移动,不能克服重力抬起;3级:肢体能抬离床面,不能抵抗阻力;4级:能抵抗部分阻力;5级:肌力正常。记录患病过程中肌力最差的肢体,4级为轻度肌力受累,0-3级为重度肌力受累。
1.2.2 实验室检查: 包括血清肌酸磷酸激酶(creatine phosphokinase,CPK)、乳酸脱氢酶(lactic dehydrogenase,LDH)、红细胞沉降率(erythrocyte sedimentation rate,ESR)、Jo-1抗体、肌电图、肌组织活检。
1.2.3 临床治疗情况:糖皮质激素应用,大剂量为≥1 mg/(kg·d)、中剂量为0.5~1 mg/(kg·d),小剂量为<0.5 mg/(kg·d),同时记录是否接受过免疫抑制剂治疗(羟基氯喹及沙利度胺药物的免疫抑制作用微弱,不计入接受免疫抑制剂治疗者)。
1.2.4 PnM确诊标准:经肺部CT影像学检查确认有PnM,并除外哮喘、剧烈咳嗽、气胸、间质肺气肿、颈部或胸部外伤、医疗操作不当等原因引起者。PnM的CT表现为环绕纵隔的气体密度线条状影,纵隔胸膜向肺野方向推移。
1.3 统计学方法
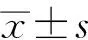
2 结果
2.1 DM并发PnM患者的诊治情况
60例DM患者中有5例发生PnM,占8.33%。该5例患者均以典型的皮疹起病,出现眼睑向阳性皮疹者3例,掌指关节和近端指间关节背侧出现Gottron征者5例,双膝、肘、面颈部和躯干可见红斑性皮疹这3例,出现技工手者2例,DM并发PnM组与非PnM组患者的皮疹表现无明显区别。诊断为DM至发生PnM的时间平均为4.6个月,5例患者均经肺部CT确诊为PnM,例1(图1)、例3及例4患者CT影像提示PnM范围广泛,累及颈部皮下组织,触之呈握雪感。严重者引起气管、支气管鞘旁气肿和气胸,均死亡。5例患者均给予大剂量糖皮质激素治疗,其中2例给予甲强龙冲击疗法;5例患者同时联合应用免疫抑制剂,其中2例采用环磷酰胺治疗,1例采用环磷酰胺+环孢素A治疗,2例接受硫唑嘌呤治疗。5例中有4例行胸骨上窝置管引流术,3例气肿发生后使用无创呼吸机进行辅助呼吸。治疗的5例中3例死亡,占60%,死亡时间在发生PnM后平均1.8个月(表1)。
2.2 DM-PnM组与非PnM组一般资料比较
DM-非PnM组患者平均年龄55岁,男性21例,女性34例,其中DM患者50例,CADM 5例,平均病程26.8个月;DM-PnM组患者平均年龄50岁,男性2例,女性3例,其中DM 2例,CADM 3例,平均病程4.6个月;两组患者均有皮疹,DM-PnM组患者无肌力下降比例高于非DM-PnM组,差异有统计学意义(80.0%比29.1%,P=0.038)。DM-PnM组肺间质病变患者比例明显高于DM-非PnM组,差异有统计学意义(100.0%比30.9%,P=0.005),DM-PnM组肺部感染患者比例明显高于DM-非PnM组,差异有统计学意义(80.0%比21.8%,P=0.015);DM-非PnM组无出现咽痛和声嘶者,DM-PnM组患者有胸闷、气促症状者有80.0%(表2)。

图 1 例1 DM-PnM患者肺部CT表现Fig 1 Lung CT imaging of DM-PnM in case 1
A:纵隔+气管支气管鞘旁气肿; B:颈部、胸部皮下+气胸

表1 5例DM并发PnM患者的诊治资料Table 1 Diagnosis and treatment data of 5 patients with DM complicated by PnM
实验室检查显示,DM-PnM组患者血清CPK值明显低于DM-非PnM组,差异有统计学意义(57.5 U/L比223.0U/L,P=0.023);两组间患者血清LDH(306.0 U/L比332.5 U/L)及ESR值[(25.0±3.5) mm/h比(38.3±3.8)mm/h],差异均无统计学意义(P=0.803、0.649)。两组患者Jo-1抗体测定及肌电图检查结果差异均无统计学意义;DM-非PnM组行肌组织活检者21例,其中16例肌组织病理学检查异常,DM-PnM组仅1例行肌组织活检。
DM-非PnM组中52例采用大剂量糖皮质激素治疗,占94.5%,DM-PnM组5例患者均接受大剂量糖皮质激素治疗,占100%;DM-非PnM组中38.2%的患者联合免疫抑制剂治疗,而DM-PnM组5例患者均联合使用免疫抑制剂。两组患者死亡率的差异有统计学意义(60.0%比14.5%,P=0.038),DM-非PnM组死亡者8例,均死于肺间质病变并发肺部感染;DM-PnM组5例中3例死亡,其中2例死于后期并发肺部感染,1例死于呼吸衰竭。
3 讨论
DM是多系统受累的自身免疫性疾病,肺部受累以间质性肺炎多见,PnM是其少见的肺部并发症,在DM中的发生率尚不清楚。Le等[4]报道DM并发PnM的患病率为2.2%,郭子维等[5]报道的发生率为7.6%,本研究为8.33%,发生率高于上述文献报道。
Matsuda等[6]回顾性研究显示PnM仅出现于DM患者,而不出现在多发性肌炎患者。本研究60例患者均为DM,将DM并发PnM者与DM-非PnM者的临床资料进行比较,发现在肌力及CPK峰值方面有明显差异,提示DM并发PnM的患者肌力水平以轻、中度肌力下降为主, CPK峰值低,甚至有3例诊断为CADM。本研究60例中仅3例患者抗Jo-1抗体测定阳性,且两组间差异无统计学意义,由于费用等客观原因,仅10例行全套肌炎特异性抗体,包括抗Mi-2抗体、抗转录中介因子1-γ抗体、抗SRP抗体、抗黑色素瘤分化相关基因(melanoma differentiation related genes,MDA)-5抗体等,1例DM-PnM患者检出抗MDA-5抗体阳性,该患者在发病确诊时并发肺间质病变,且肺部病变快速进展,并发PnM且最终死亡,与文献报道相符,抗MDA-5抗体是DM并发急性/亚急性肺间质病变的独立危险因素,且治疗反应差,病死率高,预后不良[7]。
DM发生PnM的临床表现与积气量有关,积气量少时患者可无症状,中至大量积气时患者会出现胸闷、气促、呼吸困难。本组DM并发PnM患者均发生间质性肺病,后者的主要临床表现也是胸闷、气促,两者易混淆,有可能忽略及延缓了PnM的早期诊断。PnM发生时,尤其颈部皮下的积气,有可能影响声带及喉返神经,造成声嘶及咽痛,北京朝阳医院王辉等[8]回顾分析了42例DM并发PnM患者的资料,亦提示声嘶、喉部病变与DM-PnM的产生及预后不良有一定的相关性。本组病例特别分析发现DM-PnM组患者均出现咽痛及声嘶的临床表现,DM-非PnM组无此并发症,提示DM患者一旦出现咽痛、声嘶这两种症状要重视,要警惕PnM发生的可能。
肺部CT是PnM诊断最直接及简单的检查。本组病例全部依据肺部CT诊断,2例表现局限于纵隔,其余3例气肿范围广泛,波及气管、支气管鞘旁、颈部及胸部皮下组织,甚至例1还出现了气胸,PnM的范围直接影响了预后,3例PnM病变广泛的患者均在发生PnM后1.8个月左右死亡。
DM并发PnM的发病机制可能为血管炎和肺纤维化,尤其血管炎可使肺泡壁破坏,气体渗入纵隔导致气肿[9]。故建议积极采用免疫抑制药物治疗基础病才有可能改善预后,本组患者均采取大剂量激素联合免疫抑制剂的治疗方案,有2例患者存活。在免疫抑制剂的选择上,环孢素、环磷酰胺为一线用药。近年来,生物制剂由于其靶向性,在自身免疫性疾病治疗中的作用越来越引起重视,有学者发现利妥昔单抗对于PM/DM 并发肺间质病变的患者,尤其是抗Jo-1抗体阳性者,能够明显改善患者的肺功能,降低死亡率[10]。抗CD25单克隆抗体、T细胞共刺激分子拮抗剂等也有成功的个案报道[11-12]。常见的抗肿瘤坏死因子(tumor necrosis factor,TNF)-α拮抗剂,由于其存在诱发间质性肺炎的风险,不推荐首选。糖皮质激素及免疫抑制剂治疗中要关注感染问题,文献报道肺部感染是DM-PnM患者预后不良的重要因素[13-14]。本研究DM-PnM组患者较DM-非PnM肺部感染更明显。本组5例PnM患者后期均并发肺部感染,3例死亡患者中2例均因肺部感染无法控制死亡。PnM最常见的死亡原因是气肿造成纵隔的摆动及血液动力学的不稳定造成呼吸循环竭,可采取胸骨上窝的置管引流减压术,争取治疗的机会,本组4例患者进行引流,2例有无创通气,例1无创通气后出现气肿加重,发生气胸,故无创通气需在引流减压后进行,而且要控制低数值的呼吸末正压的压力参数。
综上所述,DM-PnM患者肌炎症状轻,易并发肺间质病变及肺部感染;DM患者一旦出现呼吸困难加重、咽痛和声嘶的表现要警惕PnM的发生,应尽早行肺部CT明确诊断。PnM范围广泛者治疗效果极差,预后差。

