围绝经期激素补充治疗 对常见老年疾病影响的多终点前瞻性研究
杨 华,宋惠玲,刘雪婧
(1.中山大学附属第五医院,广东 珠海 519000;2.珠海市妇幼保健院,广东 珠海 519000)
围绝经期综合征是妇女在围绝经期因卵巢功能减退而出现的生理、心理及躯体症候群的总和。激素补充治疗对围绝经期相关症状的疗效已得到肯定。国内外专家亦推荐在排除药物禁忌症的前提下,围绝经期女性应积极开始激素补充治疗,以改善相关症状并降低骨质疏松及心脑血管意外的风险[1]。但激素补充治疗的安全性及有效性并未获得广泛认可,有研究[2]提示可能增加心脏病、中风、血栓和乳腺癌的风险,广大医务工作者亦心存顾虑,本研究旨在通过前瞻性研究验证激素补充的治疗价值及风险,指导临床实践。
1 对象与方法
1.1 研究对象
选取2017年1月~2017年9月在珠海市妇幼保健院妇科就诊的具有情绪烦躁、头晕头痛、抑郁、失眠等症状并经血清性激素检测证实的围绝经期综合征患者,经过充分知情同意,愿意参加该临床研究并愿意定期返院随访的患者共126例,随机分为观察组和对照组,每组63例。观察组年龄48~53岁,平均(51.23±1.90)岁,病程4~12个月,平均(9.21±4.06)个月;对照组46~56岁,平均(49.16±3.24)岁,病程3~16个月,平均(12.28±2.93)个月。两组患者年龄、病程等一般资料组间无明显差异,具有可比性。
1.2 研究方法
对照组:予以谷维素、维生素D、安定、利芙敏等药物对症支持处理。观察组:予以激素补充治疗,未绝经和绝经1年以内者予以芬码通治疗,绝经1年后者予以替勃龙治疗。所有患者连续用药3年。
1.3 观察指标
观察两组女性卵巢功能(FSH、LH、E2)、改良kupperman评分、骨密度、血脂(TG、LDL、HDL)、血糖、BMI、汉密尔顿抑郁量表(HAMA)、汉密尔顿焦虑量表(HAMD)、匹兹堡睡眠质量指数(PSQI)的变化,评估激素补充治疗的有效性;同时收集患者肝功能损害、阴道不规则出血、乳房胀痛、超声评估子宫及乳腺,比较2组不良事件发生率,评估激素补充治疗的安全性。
1.4 统计学方法
2 结 果
(1)观察组干预后FSH及LH水平显著降低,E2显著升高,而对照组干预后FSH及LH水平显著升高,E2显著降 低,组间比较差异有统计学意义。详见表1。
表1 干预前后观察组及对照组卵巢功能变化

表1 干预前后观察组及对照组卵巢功能变化
注:观察组干预后卵巢功能显著改善,并优于对照组,差异有统计学意义
干预前 干预后6月 干预后1年 干预后3年E2 FSH LH E2 FSH LH E2 FSH LH E2 FSH LH对照组 21.43±3.1638.21±3.1628.43±4.2615.16±1.9350.23±3.0146.26±5.7811.35±2.9355.46±5.3658.26±3.3711.23±2.0660.23±3.0655.25±2.36观察组 19.36±2.9336.38±3.0627.49±3.2635.26±2.8622.13±2.5818.13±2.3641.23±3.8620.53±3.1816.53±2.9744.23±4.0618.23±1.9616.16±2.06 P值 0.763 0.874 0.654 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05
(2)观察组干预后围绝经期症状改善,kupperman评分显著降低,差异有统计学意义,而对照组干预后围绝经期症状改善,kupperman评分降低,但差异无统计学意义,组间比较差异有统计学意义。详见表2。
表2 干预前后观察组及对照组kupperman评分变化

表2 干预前后观察组及对照组kupperman评分变化
注:观察组干预后患者围绝经期症状显著改善,kupperman评分显著降低,并优于对照组,差异有统计学意义
干预前 干预后6月 干预后1年 干预后3年 P值对照组 28.06±3.64 19.45±2.05 21.33±4.16 20.19±3.56 0.873观察组 32.16±3.59 11.33±1.78 12.42±4.16 10.21±2.06 <0.05 P值 0.742 <0.05 <0.05 <0.05
(3)观察组干预后骨密度增加,但差异无统计学意义,而对照组干预后骨密度降低,但差异无统计学意义,组间比较差异有统计学意义。详见表3。
表3 干预前后观察组及对照组骨密度变化
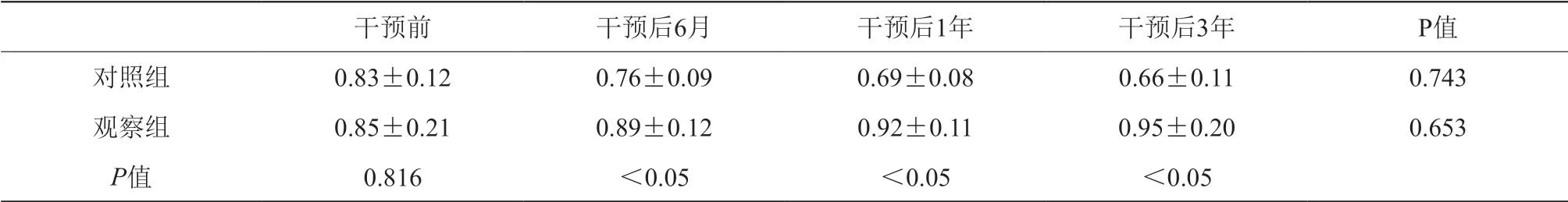
表3 干预前后观察组及对照组骨密度变化
注:观察组干预后患者骨密度增加,并优于对照组,差异有统计学意义
干预前 干预后6月 干预后1年 干预后3年 P值对照组 0.83±0.12 0.76±0.09 0.69±0.08 0.66±0.11 0.743观察组 0.85±0.21 0.89±0.12 0.92±0.11 0.95±0.20 0.653 P值 0.816 <0.05 <0.05 <0.05
(4)观察组及对照组干预前后血脂无明显变化,组间 比较差异无统计学意义。详见表4。
表4 干预前后观察组及对照组血脂变化

表4 干预前后观察组及对照组血脂变化
注:对照组及观察组干预前后血脂指标无显著性差异,组间比较差异无统计学意义
干预前 干预后6月 干预后1年 干预后3年TG LDL-c HDL-c TG LDL-c HDL-c TG LDL-c HDL-c TG LDL-c HDL-c对照组 1.11±0.32 2.03±0.38 0.98±0.12 0.98±0.13 1.99±0.18 1.03±0.20 1.09±0.16 2.01±0.26 0.95±0.21 1.03±0.21 2.10±0.25 0.95±0.21观察组 1.06±0.21 2.23±0.39 1.03±0.19 0.95±0.21 1.89±0.21 0.93±0.22 0.95±0.21 1.91±0.23 0.99±0.18 1.01±0.18 1.86±0.22 1.02±0.21 P值 0.813 0.724 0.613 0.983 0.743 0.671 0.753 0.654 0.761 0.751 0.704 0.653
(5)观察组干预后空腹血糖较干预前降低,但差异无 统计学意义。详见表5。
表5 干预前后观察组及对照组空腹血糖变化

表5 干预前后观察组及对照组空腹血糖变化
注:对照组干预后空腹血糖较前升高,但差异无统计学意义,观察组干预后空腹血糖较前降低,但差异无统计学意义,组间比较差异无统计学意义
干预前 干预后6月 干预后1年 干预后3年 P值对照组 4.82±0.21 4.70±0.23 4.98±0.25 5.06±0.26 0.713观察组 4.77±0.18 4.63±0.1 4.56±0.21 4.55±0.23 0.932 P值 0.742 0.541 0.215 0.081
(6)观察组及对照组干预前后体质指数无明显变化。 详见表6。
表6 干预前后观察组及对照组体质指数变化

表6 干预前后观察组及对照组体质指数变化
注:对照组及观察组干预前后体质指数无显著性改变,组间比较差异无统计学意义
干预前 干预后6月 干预后1年 干预后3年 P值对照组 19.67±3.02 18.62±3.11 19.92±3.11 19.23±3.21 0.513观察组 21.23±2.93 19.93±3.07 22.18±2.93 21.18±3.67 0.323 P值 0.812 0.743 0.741 0.781
(7)观察组干预后负面情绪较干预前降低,差异有统 计学意义。详见表7。
表7 干预前后观察组及对照组HAMD、HAMA评分变化

表7 干预前后观察组及对照组HAMD、HAMA评分变化
注:干预组干预后HAMD及HAMA评分显著降低,且显著低于对照组,差异有统计学意义
干预前 干预后6月 干预后1年 干预后3年HAMD HAMA HAMD HAMA HAMD HAMA HAMD HAMA对照组 19.68±2.26 15.33±1.98 21.22±3.16 16.32±2.05 20.82±3.27 17.02±3.56 22.23±2.98 17.23±3.21观察组 21.33±1.96 14.63±2.78 11.12±2.08 8.12±1.03 10.22±1.93 9.06±1.26 11.58±2.33 7.06±0.98 P值 0.956 0.851 <0.05 <0.05 <0.05 <0.05 <0.05 <0.05
(8)观察组干预后睡眠质量显著改善,PSQI评分显著 降低。详见表8。
表8 干预前后观察组及对照组PSQI评分变化
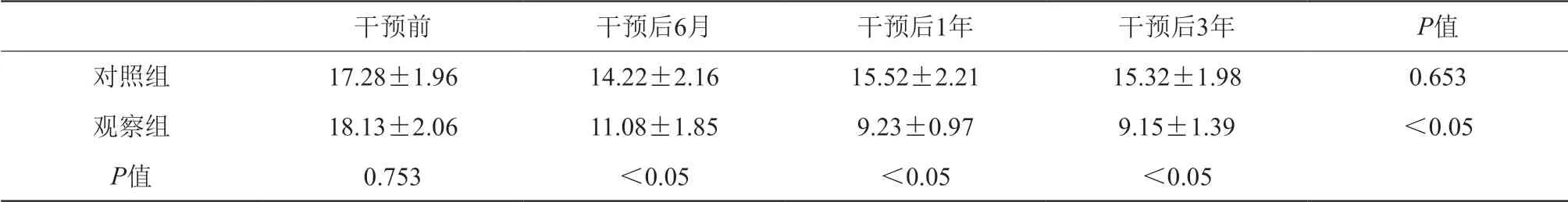
表8 干预前后观察组及对照组PSQI评分变化
注:对照组干预后PSQI评分下降,但差异无统计学意义,观察组干预后PSQI评分下降,差异有统计学意义,组间比较差异有统计学意义
干预前 干预后6月 干预后1年 干预后3年 P值对照组 17.28±1.96 14.22±2.16 15.52±2.21 15.32±1.98 0.653观察组 18.13±2.06 11.08±1.85 9.23±0.97 9.15±1.39 <0.05 P值 0.753 <0.05 <0.05 <0.05
(9)随访过程中,对照组有2例出现异常阴道流血,3例B超提示子宫内膜增厚,均行诊刮术排除子宫内膜病变,3例出现乳房胀痛,1例肝功能损害,2例出现乳腺增生,不良事件发生率为17.5%(11/63);观察组有4例出现异常阴道流血,5例B超提示子宫内膜增厚,均行诊刮术排除子宫内膜病变,2例出现乳房胀痛,2例肝功能损害,1例出现乳腺增生,不良事件发生率为22.2%(14/63),差异无统计意义。
3 讨 论
围绝经期是卵巢功能逐渐减退直至卵巢功能耗竭的一段生理过程,是每个女性必须经历的自然阶段,部分女性可能出现一系列生理及心理问题,严重影响女性的生活质量。而伴随卵巢功能减退出现的E2水平下降.FSH及LH水平上升是影响围绝经期女性多种老年性疾病的根源,因此,此时机体需要适当的外源性激素补充来弥补内源性激素的不足[3]。这便是激素补充治疗的理论基础。本研究旨在通过前瞻性研究评估激素补充治疗对常见老年性疾病的影响,同时观察长期用药期间不良事件的发生情况,评估激素补充治疗的安全性,指导临床实践。
(1)围绝经期女性随着卵巢内卵子逐渐消耗、雌激素及孕激素水平逐渐下降。对下丘脑-垂体-卵巢轴的抑制性负反馈的减弱,垂体分泌的促性腺激素的分泌水平升高。绝经后激素的这些变化导致绝经相关症状的基础[4],围绝经期症状涉及全身多个器官及系统,如:潮热、盗汗、失眠、抑郁、焦虑、记忆力减退、认知能力下降以及阴道萎缩干涩,性生活困难、性欲减退和反复泌尿系感染等,同时还会增加骨折、心脑血管意外等风险,本研究结果提示观察组干预后卵巢功能指标显著优于干预前及对照组,差异有统计学意义,提示激素补充治疗能显著改善卵巢功能,从病因学层面改善围绝经期症候群。
(2)绝经对于女性朋友来说,其实是一种特别正常的生理现象,但是在围绝经期这段时间,部分女性无症状或症状轻微,无需特殊处理,但部分患者症状重,严重影响了正常生活状态[5],kupperman评分是广泛采用的、用于评价围绝经期综合征症状严重程度的方法,分别从皮肤蚁走感、失眠、抑郁、骨关节肌肉痛、潮热出汗、感觉异常、性交痛这7个指标量化综合评估围绝经期的症状,分值越高,症状越重,对比干预前后分值的变化可以客观评价治疗效果[6]。本研究提示观察组干预后kupperman评分显著低于干预前及对照组,差异有统计学意义,提示激素补充治疗能显著改善围绝经期症状,临床效果显著。
(3)骨质疏松症在绝经后女性发病率高,严重者发生骨折,给家庭和社会都带来了沉重的负担[7]。其发病原因除与钙、鳞、维生素D等摄入和代谢相关外,还与雌孕激素密切相关。雌激素能促进破骨细胞的凋亡,抑制破骨细胞活性,还能刺激骨胶原的合成,对骨骼有重要的保护作用。孕激素对雌激素保护骨骼起协同作用[8],本研究发现对照组骨密度较干预前下降,但干预组骨密度较干预前上升,提示激素补充治疗对骨代谢起积极作用,但本研究发现组内干预前后差异无统计学意义,考虑可能与观察时间过短有关。
(4)心血管疾病是全球范围内男性和女性死亡的最主要原因。女性在围绝经期以及绝经后期,心血管疾病的发生风险显著增加[9]。血脂异常是心血管疾病最主要的危险因素,关于激素类药物对血脂的营养的研究结论不一,这也是限制激素补充治疗的广泛运用的重要原因。有研究[10]证实,雌激素于血脂的影响是有利的。然而,有研究[11]发现,接受激素补充治疗的女性心血管事件的发生率增加29%。本研究发现干预后观察组及对照组血脂指标无显著性差异,组间比较差异亦无显著性差异。提示激素补充治疗对血脂并无有害影响,这可能与孕激素的种类有关,孕激素的结构不同,对血脂代谢产生的影响也不同。通常,天然孕酮及其衍生物和逆转孕酮不具有雄激素活性,不会对血脂产生不利的影响。睾酮类衍生物具有雄激素活性,对血脂产生不利影响,可能部分抵消了雌激素引起的有利血脂改变。故在选用药物用于激素补充治疗时应考虑不同孕激素制剂对血脂代谢的不同影响选用不具有雄激素活性的孕激素制剂。
(5)雌激素可能从多种途径影响血糖的代谢和降低胰岛素抵抗从而影响糖尿病的发生及进展。老年女性因雌激素水平显著显著下降易罹患糖尿病,糖尿病患者在围绝经期及绝经后血糖水平及胰岛素用量亦显著增加。kim等[12]和Zanetti等[13]研究报道,在绝经前,妇女罹患糖尿病风险显著低于同龄男性;但绝经后,妇女罹患糖尿病风险显著升高,高于同龄男性。提示雌激素对降低糖尿病的发生及控制糖尿病的病情具有重要作用。有研究[14]发现,激素补充治疗能明显改善围绝经期非糖尿病患者的血糖水平以及胰岛素抵抗指数,本研究发现观察组干预后空腹血糖确有下降趋势,但差异无统计学意义,激素补充治疗对围绝经期女性血糖的影响还有待进一步研究。
(6)肥胖是患者在使用雌孕激素内药物过程中最为关注的问题,围绝经期妇女基础代谢率下降,体力活动逐渐减少,能量消耗远低于年轻人,若能量摄入过多容易致肥胖的发生[15]。虽然肥胖与很多的因素有关,但患者对其不甚了解,均把肥胖归咎于激素的不良反应而拒绝激素补充治疗,在一定程度上阻碍了此种治疗方法的推广使用。本研究结果提示观察组经过长达3年的激素补充治疗,体质指数较干预前及对照组均无显著性差异,提示激素补充治疗对体质指数并无确切有害影响,对于围绝经女性仍建议适当增加运动及锻炼来维持能量摄入与消耗的平均状态,避免能量过剩。
(7)围绝经期为情绪障碍的高发期,情绪障碍是一个复杂的生理过程,为心理和身体因素共同作用的结果,影响围经绝期妇女的正常生活,研究[16]显示,雌孕激素水平与情绪障碍关系密切,但确切机制尚不情况,本研究发现,观察组及对照组的HAMA、HAMD评分较高,提示围绝经期女性的负面情绪具有一定的广泛性,临床诊治过程中不仅仅要关注患者躯体症状,还应重视患者心理状态。观察组干预后HAMA、HAMD评分显著降低,跟对照组比较,差异有统计学意义,提示激素补充治疗对围绝经女性的负面情绪具有一定的治疗作用,可显著改善焦虑及抑郁症状,提高生活质量。(8)围绝经期的女性激素水平改变及多种躯体及生理症状均可影响睡眠,睡眠障碍在围绝经期妇女发病率较高,睡眠障碍亦可价值围绝经症状,二者相互影响恶性循环。临床治疗中应睡眠障碍的不良影响,积极处理改善睡眠质量。研究[17]表明,睡眠障碍在围绝经期女性中发生率在33%~51%。Ledesert等[18]调查显示绝经后妇女与绝经前妇女睡眠障碍的发生率分别为64%和53%。Silva等[19]研究发现,雌激素可显著改善围绝经期女性的睡眠障碍。Huang等[20]也指出,替勃龙可有效改善亚洲女性的睡眠障碍症状,PSQI量表采用调查问卷方法客观量化评价近一个月的睡眠质量,评分越高,提示睡眠质量越差,是临床上广泛采用的评价方法。本研究发现观察组干预后PSQI评分显著降低,且显著低于对照组,
与文献报道结果类似,提示激素补充治疗可显著改善围绝经女性的睡眠障碍,提高睡眠质量。
(9)激素补充治疗的不良反应是患者及医务人员关心的重要问题,也是影响其临床推广的重要制约因素。对照组有2例出现异常阴道流血,3例B超提示子宫内膜增厚,均行诊刮术排除子宫内膜病变,3例出现乳房胀痛,1例肝功能损害,2例出现乳腺增生,不良事件发生率为17.5%(11/63);观察组有4例出现异常阴道流血,5例B超提示子宫内膜增厚,均行诊刮术排除子宫内膜病变,2例出现乳房胀痛,2例肝功能损害,1例出现乳腺增生,不良事件发生率为22.2%(14/63),差异无统计意义。提示激素补充治疗不增加不良时间发生率,安全性高,值得临床推广
4 总结及展望
本研究运用前瞻性随机对照研究的实验方法评估激素补充治疗应用在围绝经期综合征女性中治疗价值,能够有效改善患者临床症状、卵巢功能、睡眠质量,预防骨质疏松,改善焦虑及抑郁精神状态,对血脂、血糖及体质指数无不良影响,不良反应发生率低,安全性高,值得临床推广,但本研究样本量少,随访时间较短,后续可扩大样本量,设计多中心随机对照研究,延长随访时间,进一步验证激素补充治疗的有效性及安全性,指导临床实践。

