妊娠期糖尿病对子代婴儿期体格发育及糖代谢的影响
叶 侃,陈 蕾,陈 星,孔 锐,颜博秋
(1.南京医科大学附属苏州医院 苏州市立医院儿童保健科;2.内分泌科,江苏 苏州 215002)
妊娠期糖尿病(gestational diabetes mellitus,GDM)是指妊娠期才出现的糖尿病,妊娠前糖代谢正常。世界范围内GDM发生率在1%~14%,近年来我国GDM发病率也有明显的增加趋势,婚育年龄推后,高龄产妇比例明显上升,妊娠期糖尿病的高危因素发生比例显著上升[1]。孕妇怀孕期间,对胰岛素的需求量会增加,胰岛素量达不到正常需求,血糖相应升高;同时在怀孕期间由于多种因素而产生胰岛素抵抗,胰岛素分泌进一步减少更导致血糖升高。GDM不仅对围产期的母儿有不良影响,还会影响到子代的远期生长发育。已有研究表明母亲患妊娠期糖尿病,在孕期对胎儿产生的不良影响[2],与出生后儿童期、青春期、成年后肥胖存在相关性[3]。这可能与GDM导致的子宫内高血糖环境、GDM孕妇内分泌功能紊乱密切相关。本研究探讨妊娠期糖尿病对子代出生后婴儿期体格发育、糖代谢、认知发育的影响。
1研究对象与方法
1.1研究对象
选取2015年1至12月在苏州市立医院本部产科常规产前检查及分娩单胎孕妇96例,确诊筛查出妊娠期糖尿病病例48例,参照《妊娠合并糖尿病诊治推荐指南》[4],将这些产妇分为:血糖正常孕妇和GDM孕妇。血糖正常孕妇为对照组(n=48),GDM孕妇为GDM组(n=48)。GDM组及对照组所产新生儿均为足月新生儿(孕周37~42周),两组子代在分娩方式、性别、6个月内喂养方式比较差异无统计学意义(均P>0.05),具有可比性。该研究已通过医院的医学伦理委员会科研项目伦理批准,且有家属知情同意书。
1.1.1GDM组纳入标准
依据中华医学会妇产科分会产科学组与中华医学会围产医学分会妊娠合并糖尿病协作组制定的《妊娠合并糖尿病诊治推荐指南》关于GDM的诊断标准,对所有尚未被诊断为糖尿病的孕妇,均在妊娠24~28周采用75g葡萄糖负荷进行口服葡萄糖耐量试验(oral glucose tolerance test,OGTT)进行筛查,OGTT的诊断界值如下:空腹血糖(FPG)≥5.1mmol/L(92mg/dL)或1h血糖≥10.0mmol/L(180mg/dL)或2h血糖≥8.5mmol/L(153mg/dL),满足任何一点血糖值即可诊断GDM孕妇。除外合并其他妊娠期疾病,所分娩新生儿无严重感染、贫血、窒息、先天发育畸形、中枢神经系统畸形、溶血性疾病或先天性心脏疾病,无围产期缺氧史、神经系统及呼吸系统病变。
1.1.2对照组纳入标准
①非GDM、无妊娠期糖耐量异常的健康孕产妇;②孕前未患糖尿病的健康孕产妇;③新生儿无严重感染、贫血、窒息、先天发育畸形、中枢神经系统畸形、溶血性疾病或先天性心脏疾病,无围产期缺氧史、神经系统及呼吸系统病变。
1.2研究内容
对婴儿在出生后、12月龄时给予体检,记录其体格发育指标(身长、体重),出生后测定即刻血糖,12月龄时抽取2mL静脉血检测红细胞计数、血红蛋白、血糖、胰岛素。
1.3研究方法
①按《儿童保健学》[5]规定的标准测量工具及测量方法,进行测量和记录,测量标准:身长、头围精确到0.1cm,体重精确到0.1kg,并按世界卫生组织(WHO)儿童体格发育评价标准进行评价。其中生长值定义为某横断面时间时婴儿的体重、身长的实测数值。②GDM组及对照组子代12月龄体检时,抽取静脉血2mL,用日本Sysmex XE-5000测定红细胞计数、血红蛋白。③GDM组及对照组子代12月龄体检时,抽取静脉血2mL,用贝克曼AU5800测定血糖;Roche cobas6000测定胰岛素。
1.4统计学方法

2结果
2.1 GDM组与对照组子代体重、身长比较
GDM组新生儿出生体重为(3.31±0.45)kg,对照组新生儿为(3.27±0.43)kg,两组比较差异无统计学意义(t=0.506,P>0.05);GDM组新生儿出生身长为(49.90±0.93)cm,对照组为(49.85±0.80)cm,两组比较差异无统计学意义(t=0.236,P>0.05)。
为控制出生身长、出生体重对体格发育的影响,本文采用协方差分析比较两组间差异,结果显示GDM组子代12月龄身长、体重均高于对照组子代,差异均有统计学意义(均P<0.01),见表1。
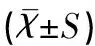
表1 GDM组与对照组子代体格发育的比较
2.2 GDM组与对照组子代血糖、红细胞计数比较
GDM组子代出生即刻血糖稍低于对照组子代,差异无统计学意义(P>0. 05)。GDM组子代12月龄血糖高于对照组,差异有统计学意义(P<0.05)。GDM组子代12月龄胰岛素高于对照组,差异有统计学意义(P<0.05),见表2。
2.3 GDM组与对照组子代红细胞计数、胰岛素比较
GDM组子代12月龄红细胞计数、血红蛋白高于对照组子代,比较差异均有统计学意义(均P<0.05),见表2。
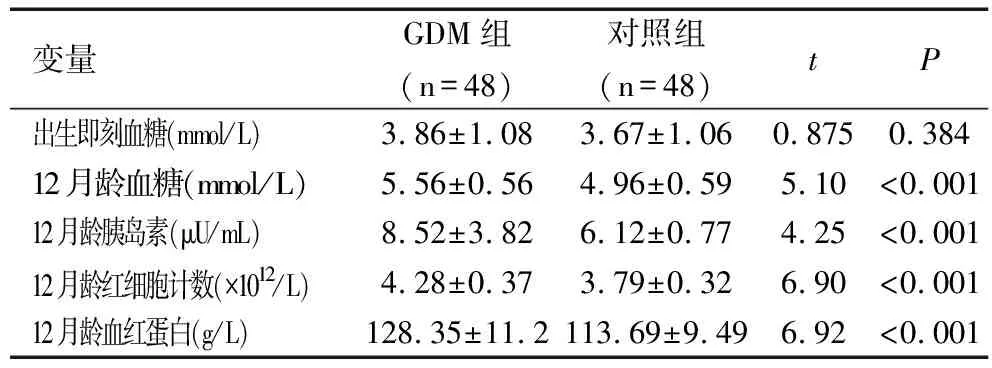
变量GDM组(n=48)对照组(n=48)tP出生即刻血糖(mmol/L)3.86±1.083.67±1.060.8750.38412月龄血糖(mmol/L)5.56±0.564.96±0.595.10<0.00112月龄胰岛素(μU/mL)8.52±3.826.12±0.774.25<0.00112月龄红细胞计数(×1012/L)4.28±0.373.79±0.326.90<0.00112月龄血红蛋白(g/L)128.35±11.2113.69±9.496.92<0.001
3讨论
3.1 GDM对子代婴儿期体格发育的影响
本研究提示GDM孕妇子代出生体重、出生身长高于血糖正常孕妇的子代,但差异无显著性,可能与本研究选取的两组子代,出生胎龄均在孕37~42周相关,与赵金梅等[6]研究一致。为控制出生身长、出生体重对体格发育的影响,采用协方差分析比较两组间的体格发育,结果显示GDM组子代12月龄身长、体重均高于对照组,差异均有统计学意义(均P<0.05)。GDM孕妇孕期高血糖,使胎儿处于宫内高血糖环境中,因此胎儿的胰岛细胞、脂肪组织及管理身体体重平衡的组织器官都受到永久的影响[7]。出生后GDM孕妇的子代大多处于过度喂养状况,导致了出生后第一年,GDM孕妇的子代生长速度明显高于正常孕妇子代[8]。
3.2 GDM对子代婴儿期糖代谢的影响
本研究提示GDM组与对照组子代出生时血糖无差异,而婴儿期12月龄时血糖、胰岛素高于对照组。由于GDM孕妇血糖水平高,孕妇的血糖可以通过胎盘屏障,而孕妇的胰岛素无法通过胎盘,导致了胎儿长期处于高血糖的状态,刺激胎儿胰岛β细胞的增生,产生大量胰岛素,胎儿胰岛素通过增加胰岛素样生长因子-1(IGF-1)的生物活性,刺激胎儿胰岛素受体[9]。GDM孕妇的子代刚出生时尚未进食,血糖差异不明显。随着进食开始,GDM孕妇的子代胰岛素作用的主要靶器官可能存在胰岛素相关信号通路的调控基因表达异常,胰岛素分解葡萄糖量的增加和胰岛素的敏感性下降,发生胰岛素抵抗,从而导致糖代谢异常的发生[10]。
3.3 GDM对子代婴儿期红细胞产生的影响
本研究提示GDM促进子代婴儿期红细胞生成增加,GDM孕妇的子代12月龄红细胞计数、血红蛋白均高于对照组的子代。GDM孕妇的子代出生后促进子代蛋白、脂肪合成和抑制脂肪的分解作用,血糖升高。导致子代的代谢率随之增加,耗氧量也随之增加,慢性缺氧可刺激胎儿的肾脏分泌促红细胞生成素增加,这会促使红细胞生成增加,血红蛋白也随之升高,会造成血液黏稠度升高,血流速度变缓慢,从而加重组织缺氧缺血,造成恶性循环。
本研究提示GDM对子代婴儿期存在不良影响,婴儿期体重增长过快,血糖升高,红细胞生成增加。但GDM组子代血糖、红细胞计数仍在正常值范围内,这与随访仅为一年有关。GDM是否对子代远期的体格发育、糖代谢存在影响,有待于进一步跟踪随访GDM孕妇的子代幼儿期、学龄前期、学龄期,监测其体格发育、糖代谢,为早期预防和干预提供有效依据。
[专业责任编辑:吴久玲]

