胎盘早剥早期筛查诊断的研究
肖景华,李亚妮,徐叶红
(西北妇女儿童医院产二科,陕西 西安 710061)
胎盘早剥(placental abruption)是指孕龄为20孕周后或分娩期正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离,属于妊娠晚期严重并发症。对于胎盘早剥的诊断,目前尚无一种方法能够在术前提供有临床意义的敏感度和特异度,从而提供相对准确的早期诊断。Glantz等学者于2002年的研究表明,多普勒超声对胎盘早剥的诊断有一定的辅助价值,超声对胎盘早剥诊断的敏感度、特异度、阳性预测值和阴性预测值分别为24%、96%、88%和53%,而B超诊断率更是仅为25%。国内对于超声诊断胎盘早剥的相关研究也显示,轻型胎盘早剥超声诊断符合率为29.55%(26/88)[1]、64.1%(59/92)[2]。此外,一些立足于利用生化指标预测胎盘早剥的研究结果也表明,单个指标的敏感度和特异度似乎均不足以达到临床早期诊断的要求[3]。根据梁晓萍等[4]学者的前瞻性研究显示,胎盘剥离面积<1/3甚至介于1/3~1/2间时,经保守治疗后,孕妇和新生儿仍可有较好的妊娠结局。因此,对于轻度胎盘早剥危险人群的筛选及早期诊断,有着重大的临床和现实意义。
1资料与方法
1.1一般资料
本研究为前瞻性队列研究,观察2016年1月1日至6月30日在西北妇女儿童医院产科分娩的10 865例产妇,产后证实发生胎盘早剥64例。胎盘早剥诊断标准参照乐杰主编《妇产科学》第7版。参考国内外对于轻度胎盘早剥早期发现测量指标的探索性研究[5],分别检测孕妇血清糖类抗原125(carbohydrate antigen,CA125)、甲胎蛋白(alpha-fetoprotein,AFP)、胎盘生长因子(placental growth factor, PLGF)、脯氨酰氨基酸酶酶活性(prolidase enzyme activity,PEA),以及脐动脉S/D值、是否伴随妊娠期高血压,并对胎心监护是否出现刺激性宫缩波进行观察记录。
1.2纳入标准
①分娩的时间、地点满足要求;②签署知情同意,满足条件的孕妇愿意配合医护人员在研究期间的采血和检查。如完成采血后转院,研究人员将通过电话或其他方式随访胎盘早剥结局;③如有以下情况之一的,孕妇需完成采血:伴随妊娠期高血压、胎膜早破、阴道出血伴随胎儿状态异常、子宫过度紧张、子宫强直性收缩、严重腹痛、超声检查发现胎盘后出血或血肿、胎儿心动过缓(心率<110次/分)或心动过速(心率>160次/分)、妊娠合并子宫肌瘤或内科疾病、脐带绕颈,以及研究者认为的其他临床指标指示孕妇为发生胎盘早剥危险人群的检查结果;④无以上结果的孕妇,基于自愿原则采取血样保存。
1.3排除标准
①孕妇拒绝采血;②采血后流产、转院分娩,或其他未能随访到胎盘早剥结局;③临床上认为可能干扰研究结果的其他因素,或研究人员基于伦理考虑认为退出研究对孕妇和/或胎儿最有利。
1.4研究设计
研究计划收集产后证实胎盘早剥产妇的产前生化指标,如CA125、AFP、PLGF、PEA、S/D值、是否伴随妊娠期高血压、是否有刺激性宫缩波,合并可能存在潜在影响的人口学信息,如:年龄、BMI、是否有胎盘早剥史,拟合Logistic模型。
1.5血液样本采集与检测方法
受试者在孕周(20±2)周进行采血,抽取肘静脉血,前1mL弃用后采集10mL,分为A、B两管,3 000r/min离心10min,取血清置于-30℃~-20℃医用冰柜冻存待测。受试者分娩后,将发生胎盘早剥的受试者血样A管采用微粒酶免疫分析法(MEIA)检测血清中CA125、AFP水平;用双抗体夹心ELISA法检测血清中 PLGF水平;用人脯氨酸肽酶(PEPD)ELISA试剂盒检测PEA;在孕周(20±2)周通过B超检查,计算脐动脉S/D值;在孕周(25±3)周以1周为间隔对受试者进行3次胎心监护,观察是否存在刺激性宫缩波。
1.6统计学方法
本研究采用SPSS 17.0软件的Binary Logistic过程筛选诊断变量,以受试产妇的产后是否发生胎盘早剥为因变量,以前述人口学信息和产前检查信息为自变量,拟合Logistic逐步回归模型,显著性水平α=0.05。采用ROC过程,以个体预测值和其他各指标作检验变量,以临床诊断结果为状态变量做ROC曲线进行分析。本研究Logistic模型各变量的赋值说明见表1。
表1胎盘早剥结局与各潜在危险因素的赋值
Table 1 Assignments of placental abruption outcomes and potential risk factors
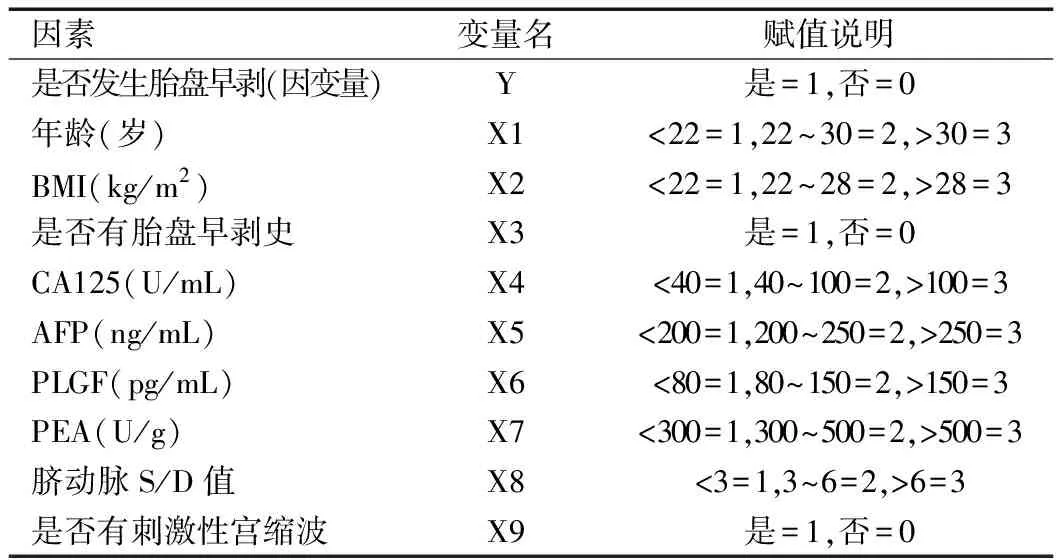
因素变量名赋值说明是否发生胎盘早剥(因变量)Y是=1,否=0年龄(岁)X1<22=1,22^30=2,>30=3BMI(kg/m2)X2<22=1,22^28=2,>28=3是否有胎盘早剥史X3是=1,否=0CA125(U/mL)X4<40=1,40^100=2,>100=3AFP(ng/mL)X5<200=1,200^250=2,>250=3PLGF(pg/mL)X6<80=1,80^150=2,>150=3PEA(U/g)X7<300=1,300^500=2,>500=3脐动脉S/D值X8<3=1,3^6=2,>6=3是否有刺激性宫缩波X9是=1,否=0
2结果
2.1单变量筛选结果
本研究共有633例孕妇完成采血,其中发生胎盘早剥的59例。单变量的筛选结果见表2,可见除BMI外,其他变量的单变量检验均有统计学意义(均P<0.05),显示其可能为胎盘早剥的危险因素。
2.2拟合Logistic回归模型
以上述变量拟合Logistic逐步回归模型,模型显示剔除变量包括BMI,年龄变量以22~30岁产妇作为对照组,产生两个哑变量纳入模型,X11和X12分别表示30岁以上和22岁以下产妇与对照组的对比结果。模型具体信息见表3。
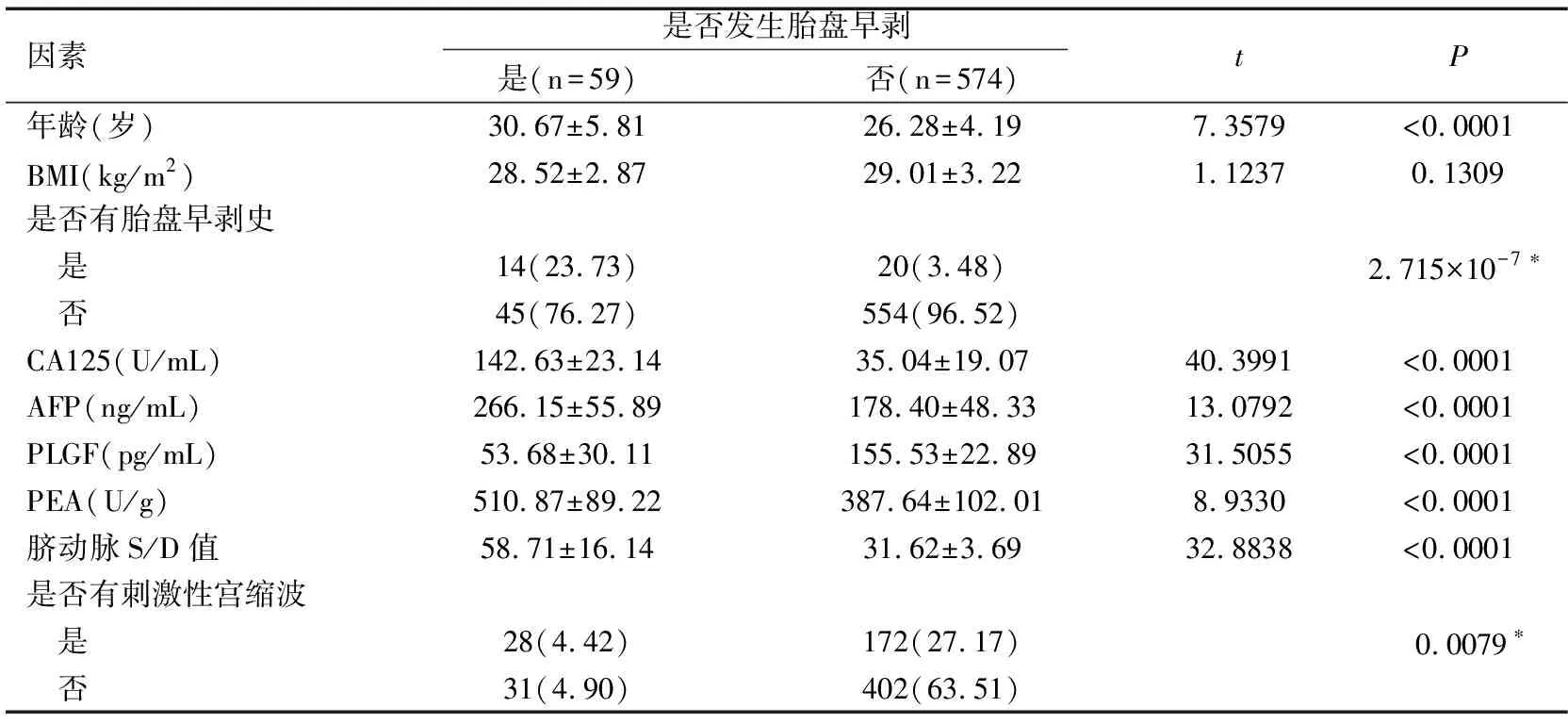
表2 胎盘早剥危险因素单变量筛选结果
注:*为Fisher检验。

表3 胎盘早剥诊断的Logistic回归模型结果
2.3 Logistic回归模型结果
各生化指标对胎盘早剥早期筛检-诊断结果分析及个体预测值Pre-1的ROC曲线见图1。Pre-1及有意义的生化指标拟合的ROC曲线下面积依次为:0.968、0.896、0.742、0.817、0.6845、0.7519(均P<0.05)。标线(reference line)最靠近左上方的平行线与各条曲线的切点即为最优值(敏感度+特异度最高值)。此时,SPSS软件给出的参考节点为:CA125≥43.11U/mL、AFP≥237.92 ng/mL、PLGF≤88.71pg/mL、PEA≥460.29U/g、SD值≥5.33,个体预测值Pre-1≥0.181。各检验指标对胎盘早剥诊断的分析结果详见表4。
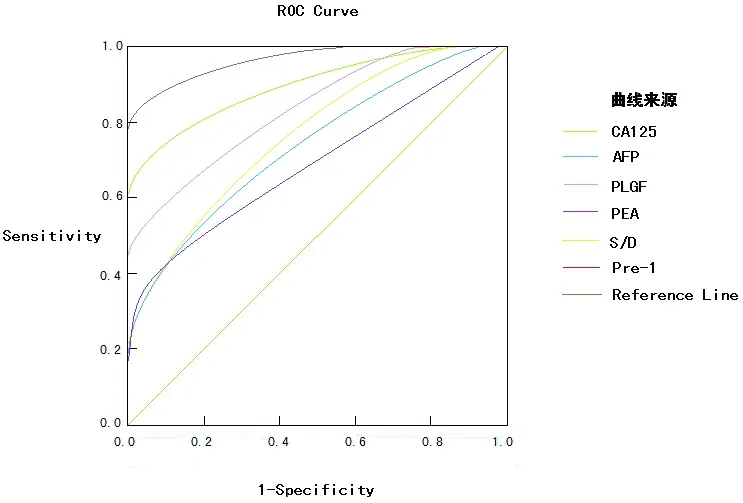
图1假阳性率与各生化指标的ROC曲线
Fig.1 False positive rate and ROC curves of biochemical indicators
表4各生化指标筛检-诊断分析结果
Table 4 Screening and diagnostic analysis results of biochemical indicators

检验指标敏感度(%)特异度(%)阳性似然比阴性似然比Youden指数CA12572.275.32.920.370.475AFP57.278.12.610.550.353PLGF58.678.02.660.530.366PEA38.793.96.340.650.326脐动脉S/D值63.671.12.200.510.347Pre-186.395.921.050.140.822
3讨论
3.1胎盘早剥危险因素的发现及临床诊断现状
Morrow于1988年在一例病例报告研究中提到使用多普勒超声发现了脐动脉血液流速与胎盘早剥潜在的相关性。解左平在2005年的一项研究中也报告了S/D异常增高是胎盘早剥发生前的最早信号;Minna Tikkanen等学者于2007年报道的研究结果显示,产妇孕中期血清AFP升高是胎盘早剥的危险因素,但血清AFP没有足够的敏感度和特异度可以用做胎盘早剥的筛检。Odibo等[6]的研究也得到了类似的结果;Incebiyik等[7]学者研究发现,胎盘早剥孕妇的PEA水平较高,这可能是由于血管发育异常导致的,而PEA水平和血清氧化应激水平呈正相关;HOPKINS在1992年的一项临床研究结果显示,CA125升高与胎盘早剥有着潜在的关联,这一结果得到了其他独立研究的佐证(Moshe Mazor,1996年);Signore等学者在2006年的研究显示,PLGF可能与胎盘早剥相关,可以作为胎盘早剥的早期指示性指标。
胎盘早剥作为妊娠中晚期严重并发症,对孕妇与围生儿生命健康有着重大影响。然而目前临床上并无便捷、可靠的手段对其进行早期预警,现阶段主要依靠孕妇表现与医生的个人经验,并结合B超、彩超等检查手段,也有应用磁共振成像技术的相关研究,并得到了不错的临床效果[8]。而0~Ⅱ级胎盘早剥,临床多为不典型病例,很难与先兆早产、前置胎盘或临产等做出有效区分。超声诊断往往受腹壁厚度、胎盘位置及影像学表现结果的影响,对部分0~Ⅱ级胎盘早剥存在极高的漏诊率,造成整体确诊时间严重滞后。临床确证胎盘早剥,标准操作为及时中止妊娠,这是基于孕妇本身生命和健康安全的考虑。然而,对于不孕、难孕、试管婴儿,或终止妊娠可能导致孕妇失去生育能力等特殊情况,临床上需尽可能早地发现并慎重评估剥离程度以判定是否可以通过其他措施挽救。因此,充分并合理利用既往临床数据,对于胎盘早剥高危孕妇人群的早期监测和预警,有重大的临床意义与应用价值。
3.2本研究的成果与未来研究的展望
综合上述既有研究与本研究的结果,单个指标的敏感度和特异度均较低,PEA特异度较高,但敏感度只有38.7%,胎盘早剥作为一项严重并发症,临床筛检应尽量提高敏感度以最大可能地检出胎盘早剥患者或危险人群。综合判定结果的敏感度为86.3%,特异度为95.9%,ROC曲线下面积为0.968,显著优于单一指标。应用中只需将孕妇相关参数代入Logistic模型中,得到的预测概率P值大于0.181,即可初步诊断胎盘早剥或发生胎盘早剥的危险对象,应作重点监护。
本研究为胎盘早剥的早期筛检-诊断提供了一种思路,在结合B超、彩超等传统手段的基础上,通过将孕妇生化指标的量化,可以极大地提高胎盘早剥的筛检-诊断效率,提供胎盘早剥的早期预警,以便及早通过医学手段的干预,达到减轻胎盘早剥对孕妇和胎儿造成危害的目的。模型的拟合与完善,还期望于结合临床大数据提供更多的研究中心、样本数量、胎盘早剥早期指示性指标的相关基础与临床研究等结果。
[专业责任编辑:于学文]

