他克莫司联合泼尼松治疗狼疮性肾炎疗效及对免疫功能的影响
袁育涛
(平煤神马医疗集团总医院肾病风湿科,河南 平顶山 467000)
系统性红斑狼疮是一种自身免疫性疾病,可造成B淋巴细胞功能紊乱并累及肾脏、神经系统、血液系统等多个系统,其中以肾脏最为常见,且随病情进展,可出现补体系统介导的体液免疫失衡,造成机体细胞因子及抗体水平迅速提高并产生反射性激活补体,从而诱发狼疮性肾炎(lupus nephritis,LN)[1]。LN是系统性红斑狼疮患者致死的主要因素,治疗效果直接影响预后。既往临床研究表明,糖皮质激素配合环磷酰胺为代表的细胞毒性药物是一线治疗方案,但该方案存在明显局限性,如骨髓抑制、肝毒性、免疫紊乱、继发性感染等不良反应[2]。目前,联合使用免疫抑制剂药物开展多靶点免疫抑制治疗成为热点,其中他克莫司是一种相对特异的免疫抑制剂,其治疗LN的疗效显著,且毒副作用较小[3]。我院初步尝试他克莫司联合泼尼松治疗LN,分析该方案的可行性及安全性。现报告如下:
1 资料与方法
1.1 一般资料
选取我院2017年1月—2018年3月收治的LN患者76例,纳入标准:①均符合国际肾脏病学会病理分型标准中的狼疮性肾炎Ⅲ、Ⅳ及Ⅴ型[4],系统性红斑狼疮疾病活动指数(SLEDAI)>12分;②治疗期间未接受其他治疗方案或免疫抑制剂治疗;③患者及家属均自愿参加并签署知情同意书。排除标准:①伴有类风湿关节炎、血管炎等其他免疫系统疾病者;②伴有严重神经系统或恶性肿瘤疾病者;③入组前两周接受过肾脏透析治疗、血浆置换者。按治疗方案的不同将患者分为研究组与对照组,各38例。研究组男22例,女16例;年龄20~49岁,平均年龄(34.65±6.40)岁;病程10~39个月,平均病程(23.23±6.08)个月。对照组男25例,女13例;年龄18~49岁,平均年龄(34.09±6.14)岁;病程9~40个月,平均病程(24.01±6.27)个月。两组基线资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法
两组入组后均接受1 mg/kg泼尼松治疗,qd,连续用药30 d后每2周将剂量减少5 mg,诱导6个月至10 mg/d,维持治疗6个月。在激素治疗开始后,对照组接受环磷酰胺(山西仟源制药股份有限公司,国药准字:H14021788)静脉冲击治疗,剂量为1 g/次,1次/月,共持续6个月。在激素治疗开始后,研究组予以霉酚酸酯(上海罗氏制药有限公司,国药准字:H20031240)口服治疗,剂量为4 mg/d,分于早晚餐2 h后服用,期间维持患者机体血药浓度在5~8 ng/mL,治疗4~8周;然后为维持期,剂量为2 mg/d,血药浓度保持在2~5 ng/mL,共持续6个月。治疗过程中出现以下任一并发症,需要暂停或减少免疫抑制剂的用量,待并发症明显好转后恢复至正常剂量:①肝功能损伤,天门冬氨酸氨基转移酶>180 U/L或丙氨酸氨基转移酶>80 U/L;②机体血清肌酐(Scr)含量超过正常上限或超过基线值30%;③白细胞较治疗前下降且排除活动性系统性红斑狼疮。
1.3 观察指标
①比较两组治疗前后病情活动度以及24 h尿蛋白定量、血清白蛋白(ALB)、Scr含量,其中采用系统性红斑狼疮疾病活动度评分表(SLEDAI)评估病情活动度,总分105分,分值越高提示疾病程度越严重。采用碱性苦味酸法测定Scr水平,采用双缩脲比色法检测24 h尿蛋白定量,采用溴甲酷绿法检测ALB水平,试剂盒由美国贝克曼公司生产。②在治疗前后抽取患者清晨空腹外周静脉血3 mL,并将血液标本置于离心机上以3 000 r/min转离心5 min,取上层血清,采用AQT90 FLEX免疫分析仪测定患者T淋巴细胞亚群CD3+、CD4+、CD8+水平。③比较两组临床疗效,并记录治疗期间不良反应发生情况。
1.4 疗效评估
按照相关文献[5]中疗效标准评估疗效,包括①完全缓解:相关临床症状完全消失,ALB含量>35 g/L,24 h尿蛋白定量<0.4 g;②部分缓解:ALB≥30 g/L,24 h尿蛋白定量较治疗前下降≥50%,且<2.5 g/24 h;③无效:ALB<30 g/L,24 h尿蛋白定量较治疗前下降<50%。
总缓解率=(完全缓解+部分缓解)/总例数×100%。
1.5 统计学方法
采用SPSS 22.0软件分析数据,计数资料以百分数(%)表示,采用χ2检验,计量资料以“±s”表示,采用t检验,P<0.05提示差异有统计学意义。
2 结果
2.1 两组实验室检查指标及SLEDAI评分比较
两组治疗前24 h尿蛋白定量、ALB、Scr、SLEDAI评分比较,差异无统计学意义(P>0.05);治疗后研究组SLEDAI评分、24 h尿蛋白定量、Scr低于对照组,ALB高于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组实验室检查指标及SLEDAI评分比较
2.2 两组免疫功能比较
治疗前,两组CD3+、CD4+、CD8+比较,差异无统计学意义(P>0.05);治疗后,研究组CD3+、CD8+低于对照组,CD4+高于对照组,差异有统计学意义(P<0.05)。见表2。
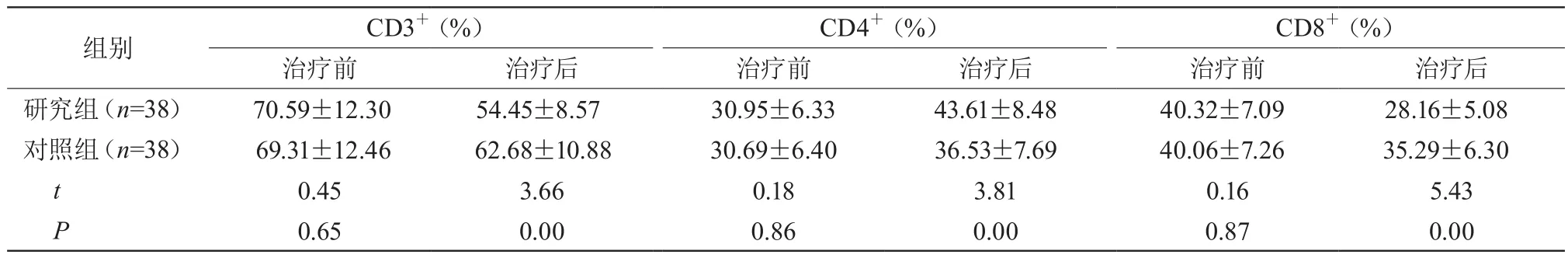
表2 两组免疫功能比较
2.3 两组临床疗效比较
研究组总缓解率为94.74%,对照组为73.68%,差异有统计学意义(P<0.05)。见表3。

表3 两组临床疗效比较
2.4 两组不良反应比较
研究组不良反应发生率低于对照组,差异有统计学意义(P<0.05)。见表4。
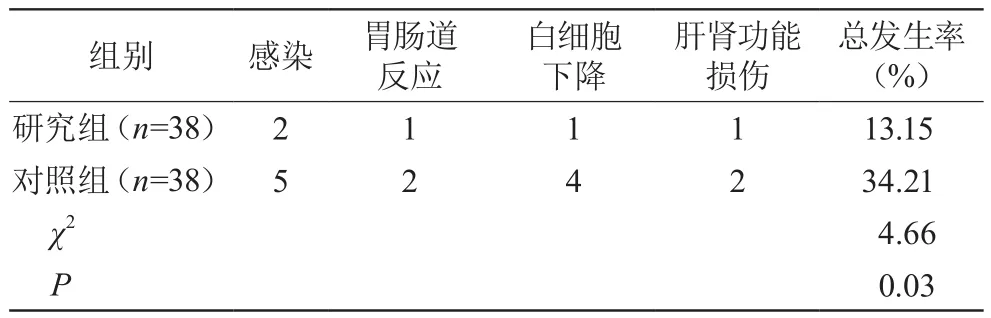
表4 两组不良反应比较
3 讨论
LN是系统性红斑狼疮这一自身免疫性结缔组织疾病的并发症,具有反复发作、病情易进展等特点,临床上常通过激素冲击、免疫抑制等方式最大限度地延缓病情进展,提高远期存活率,保护肾功能的同时避免复发。研究发现,采用小剂量糖皮质激素治疗病情相对较轻的LNⅠ型、Ⅱ型患者即可取得较好效果[6],这主要与糖皮质激素可作用于局部炎症部位,抑制白三烯和花生四烯酸的合成,一定程度上制约白介素、肿瘤坏死因子等炎性因子产生,降低炎症细胞释放炎症介质,负向调节机体补体系统的激活作用有关。分型较高的LN涉及到T、B细胞在内的多个环节免疫异常,故在予以糖皮质激素治疗的同时,应及时采取免疫抑制剂进行控制,以避免机体免疫反应紊乱所致的多器官组织损伤。
近年来,临床主要采用糖皮质激素配合环磷酰胺为代表的细胞毒性药物治疗LN,该治疗方案可抑制特异性抗原刺激淋巴细胞的母细胞转化和补体活性,起到控制狼疮活动,阻止肾脏病变进展的作用。但长期大剂量使用环磷酰胺易导致细胞毒性,诱发骨髓抑制等不良反应,且一旦停药极易复发。目前,使用免疫抑制剂针对多个靶点的联合疗法已成为LN临床治疗新趋势,多项研究表明[7-8],该法能够减少单一药物出现的毒副反应,亦可发挥药物协同作用,起到抗炎、抗淋巴细胞增殖等多靶点免疫抑制效应。他克莫司是从链霉菌培养液中提取的大环内酯类抗生素,可通过与FK结合蛋白结合形成复合物,抑制磷脂酶-钙调神经磷脂酶活性来阻断T细胞活化及免疫细胞中细胞因子的转录与合成,从而阻止肥大细胞、嗜碱性细胞等释放炎性介质。此外,他克莫司还能减少B细胞自身抗体的产生,有效抑制Th2细胞分泌白细胞介素-10,以减轻自身免疫反应[9]。本研究结果显示,观察组总缓解率及ALB水平均明显高于对照组,Scr、SLEDAI评分、24 h尿蛋白定量均明显低于对照组,证实他克莫司联合泼尼松能发挥协同、增敏作用以控制病情发展。蒋健等[10]研究显示,在LN的发病中,外周血淋巴细胞的异常起到重要作用,其中CD4+细胞为免疫系统受到严重损害的标记物,且细胞数量减少程度与免疫功能受到损害程度呈正相关;CD8+细胞可分泌多种细胞因子促进细胞免疫效应,亦能够通过释放颗粒酶或FasL/Fas通路诱导细胞凋亡。本研究中观察组CD3+、CD8+相较于对照组明显偏低,CD4+明显偏高,说明该方案能够明显增加患者自身免疫能力。此外,通过观察治疗期间患者出现的药物不良反应发现,两组未出现严重不良反应,且研究组发生率明显低于对照组,提示在不排除泼尼松产生不良反应的情况下,他克莫司的安全性更高。
综上所述,他克莫司联合泼尼松治疗LN的疗效确切,可明显缓解患者的临床症状,增强免疫功能,且安全性较高。然而本研究尚存在一些局限,如样本数较少,观察期相对较短等,同时未能对患者免疫功能、实验室检查指标及SLEDAI评分等指标进行动态观察,可能影响结论的准确性,故有关该方案治疗LN的有效性仍需循证医学加以证实。

