120例泌尿系感染患者的病原菌分析
刘 敏
(江西省会昌县人民医院, 江西 赣州, 342600)
泌尿系感染(UTI)是指病原体侵袭尿道并在泌尿道内增殖而导致的尿道炎症反应,是目前临床常见的尿道感染性疾病,临床发病率仅次于呼吸道感染,病因主要包括细菌或真菌感染、先天性泌尿系统发育不良等[1-2]。UTI患者的主要临床表现有尿痛、尿频、尿急和排尿困难等,如未得到及时治疗,则可能导致菌血症、肾功能损伤等情况,严重时甚至会出现肾结石、肾周脓肿等并发症[3]。UTI发病初期可以通过患者临床症状和尿培养结果进行准确诊断[4]。有研究[5]显示, UTI治疗后仍有较高的复发可能性。尽早诊断、尽早抗感染治疗是目前临床治疗UTI的主要手段。近年来,抗生素滥用现象逐渐严重,继而逐步改变了临床感染疾病中病原菌的分布和构成,导致病原菌耐药性明显增强,多重耐药细菌大量出现,使得临床诊治难度增加,不良反应发生率升高,抗菌药物的疗效降低,而病原菌耐药是泌尿系感染疾病治疗效果不理想的主要原因[6-7]。定期检测泌尿系感染患者的细菌分布、构成和耐药情况,对临床正确合理选择抗菌药物具有重要指导意义[8]。本研究探讨了本院泌尿系感染患者的病原菌分布特点及感染状况,现报告如下。
1 资料与方法
1.1 一般资料
选取2018年5月—2019年5月本院120例UTI患者,其中男72例,女48例,年龄18~87岁,平均(46.88±18.92)岁。纳入标准: ① 符合WHO关于UTI的诊断标准; ②患者在本院行UTI治疗; ③患者及其家属了解研究目的和内容,自愿参加并签署知情同意书,能够积极配合检查和研究。排除标准: ① 近期使用会导致尿培养结果为阴性的药物的患者; ②不愿意提供资料研究的患者。UTI的诊断标准: ① 正规清洁中段尿(要求尿停留在膀胱中4 h以上)细菌定量培养,菌落数≥105/mL; ② 清洁离心中段尿沉渣白细胞数>10/HP, 有尿路感染症状; 具备①、② 2项可以确诊,如无②项,则应再行尿菌计数复查,如仍≥105/mL, 且2次的细菌相同者,可以确诊; ③ 进行膀胱穿刺尿培养,细菌阳性(不论菌数多少),亦可确诊; ④ 尿菌培养计数有困难者,可用治疗前清晨清洁中段尿(尿停留于膀胱4 h以上)正规离心尿沉渣革兰氏染色找细菌,如细菌>1/油镜视野,结合临床尿感症状,亦可确诊; ⑤ 尿细菌数104~105/mL者,应复查,如仍为104~105/mL, 需结合临床表现来诊断或进行膀胱穿刺尿培养来确诊。
1.2 方法
① 标本采集: 用碘伏消毒患者外阴部或阴茎、尿道口,取患者晨起清洁的中段尿液样本于无菌尿管中,在标本留取过程中注意严格无菌操作,取完标本后及时送往实验室接种,取15 μL尿液标本密涂接种于血平板中,放入5% CO2的35 ℃恒温培养箱中,进行18~24 h孵育后,记录血平板上病原菌菌落的数量,纳入标准: 革兰阳性菌≥104CFU/mL, 革兰阴性菌≥105CFU/mL, 或真菌≥105CFU/mL, 病原菌种类<3类。选用ATCC25922、ATCC25923、ATCC27853、ATCC90028作为标准菌株,均购自卫健委临床检验中心,同一患者多次分离的菌株不重复计算。② 病原菌鉴定: 检测病原菌采用VITEK全自动微生物分析仪,采用肉汤稀释法检验抗菌药物的最低浓度,检测时严格依照实验室操作标准进行。革兰氏阳性菌: 104CFU/mL; 革兰氏阴性菌: 105CFU/mL。③药敏实验: 用肉汤稀释法确定抗菌药物的最低浓度,然后用K-B纸片扩散法进行药敏试验,确证产ESBLs菌株。采用头孢噻肟30 μg、头孢他啶30 μg、头孢他啶30 μg合并克拉维酸10 μg、头孢噻肟30 μg合并克拉维酸10μg来检测鉴定出的病原菌的药敏抑菌环,任意1组抑菌菌环直径≥5 mm为产超广谱β-内酰胺酶(ESBLs)菌株,检测时严格依照美国临床实验室标准化协会(CLSI)制定的实验室检测标准。
1.3 观察指标
观察UTI患者的病原菌分布特点及其耐药情况。
1.4 统计学分析
采用WHONET 5.6软件和卡方检验进行数据处理和分析。
2 结 果
2.1 UTI患者的病原菌分布特点
120份UTI患者尿液标本的病原菌检测结果均为阳性,检测出革兰氏阳性菌39株(32.50%)、革兰氏阴性菌70株(58.33%)、真菌11株(9.17%), 其中革兰氏阴性菌占大多数。分离出来的革兰氏阴性菌包括大肠埃希菌48株(68.57%)、肺炎克雷伯菌12株(17.14%)、铜绿假单胞菌5株(7.14%)、变形杆菌3株(4.29%)、其他2株(2.86%); 分离出来的革兰氏阳性菌包括屎肠球菌14株(35.90%)、粪肠球菌12株(30.77%)、表皮葡萄球菌7株(17.95%)、金黄色葡萄球菌4株(10.26%)、其他2株(5.13%); 分离出来的真菌包括白色假丝酵母菌4株(36.36%)、光滑假丝酵母菌3株(27.27%)、热带假丝酵母菌(27.27%)、其他(9.09%)。
2.2 UTI患者病原菌中产ESBLs菌株情况
48株大肠埃希菌中,产ESBLs的菌株有33株,产ESBLs菌株占比68.75%; 12株肺炎克雷伯菌中,产ESBLs的菌株有7株,产ESBLs菌株占比58.33%。
2.3 UTI患者4种主要病原菌的耐药性
大肠埃希菌和肺炎克雷伯菌株对头孢、青霉素类抗菌药物有较高的耐药性,但对亚胺培南、美罗培南类抗菌药物无耐药性,且产ESBLs菌株对抗菌药物的耐药性较非产ESBLs菌株更高。粪肠球菌和屎肠球菌对替考拉宁、万古霉素等强效抗生素无耐药性,对呋喃妥因、利福平的耐药性较低,对青霉素完全耐药。见表1。
3 讨 论
正常情况下,人体的正常肠道菌群保持着动态平衡且尿道口只有少量细菌,但当机体免疫功能下降或尿液酸碱度改变时,病原菌进入泌尿道繁殖成为条件致病菌,就易逆流导致泌尿系感染,如能尽早通过尿培养病原菌明确阳性诊断并及时进行规范的抗感染治疗可避免肾脏损伤的发生[9-10]。目前临床对于UTI主要采用抗生素抗感染治疗,可在一定程度上抑制病原菌的生长繁殖,但近年来,由于临床普遍存在抗生素滥用现象,使耐药病原菌的数量大增,导致药物疗效不理想[11-12]。有研究[13]显示,大肠埃希菌是导致UTI最主要的条件致病菌,随着临床检测技术的发展,肠球菌的分离率明显升高,成为目前第2位的病原菌。研究[14-15]还发现,产ESBLS菌株的分离率也明显升高,大肠埃希菌、肺炎克雷伯菌是临床上主要产ESBLs菌株的病原菌。大肠埃希菌和肠球菌为尿路感染、腹腔感染和胆道感染的常见病原菌,对青霉素类、头孢类抗菌药物天然耐药[16-17]。
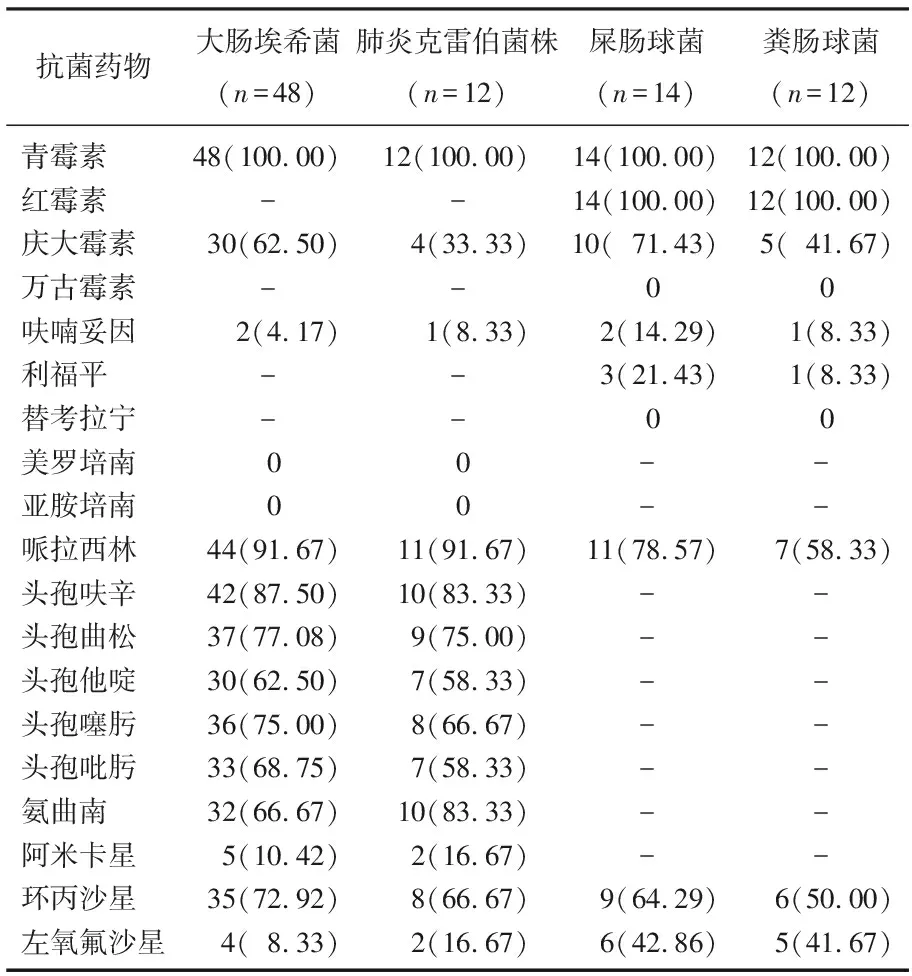
表1 泌尿系感染患者4种主要病原菌的耐药性分析[n(%)]
本研究发现,引起UTI的病原菌以革兰氏阴性菌最多,革兰氏阳性菌居第2位,真菌最少。鉴定后发现, UTI革兰氏阴性菌主要是大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌和奇异变形杆菌; 革兰氏阳性菌主要是屎肠球菌和粪肠球菌,其中屎肠球菌的分离数量及分离率比粪肠球菌更高; 真菌感染病原菌主要是假丝酵母菌,其中白色假丝酵母菌的分类数量及分离率最高。病原菌耐药性结果显示,大肠埃希菌对青霉素类、头孢类抗菌药物有较高耐药性,对β-内酰胺酶抑制剂的耐药性低,如左氧氟沙星、阿米卡星、美罗培南、亚胺培南等,这可能是因为大肠埃希菌在临床抗感染治疗过程中容易产生ESBLs菌株,故临床应结合药敏试验结果正确合理地选择抗菌药物。肺炎克雷伯菌是革兰氏阴性菌中的常见菌种,对青霉素类、头孢类、环丙沙星、哌拉西林等多种抗生素具有较高的耐药性,对阿米卡星、左氧氟沙星、美罗培南、亚胺培南的耐药性相对较低。肠球菌也是UTI患者常见的病原菌,对多种抗菌药物呈现获得性耐药。粪肠球菌、屎肠球菌对青霉素、红霉素完全耐药,对青霉素、环丙沙星、庆大霉素的耐用性较高,建议临床治疗UTI时不宜选用,但其对利福平、呋喃妥因的耐药性低,对万古霉素、替考拉宁无耐药性,因此万古霉素和替考拉宁可作为临床治疗革兰氏阳性菌感染的首选抗生素,但万古霉素的效果强且价格贵,故临床上仅将其用于危重患者的救治,以避免更多耐药菌株的产生。
治疗UTI患者需及时进行ESBLs检测, ESBLs可以在细菌种属间传递,导致细菌耐药性增强,使得细菌具有多重耐药性。有研究[18]显示,患者使用抗菌药物的时间越长、剂量越大、有创操作越多,感染细菌的耐药性就越高。所以,当检测出有ESBLS时,临床治疗应慎重选择抗菌药物种类,合理确定用药剂量和时间,减少侵入性操作,避免多重耐药菌株的产生。
综上所述, UTI患者病原菌种类多,其中以大肠埃希菌占大多数,且大多数病原菌对临床常用的抗菌药物有不同程度耐药。医院应加强对抗菌药物使用的规范化管理,临床医生需及时对UTI患者进行病原菌培养和药敏试验,依据结果正确合理用药,减缓病原菌耐药性的发展速度,提高药物抗感染疗效。

