达那唑联合沙利度胺治疗骨髓增生异常综合征的临床研究Δ
张永晓,付建平,刘 晓,李英华,刘 珊,王冬梅,陈园园
(1.衡水市哈励逊国际和平医院血液内科,河北 衡水 053000; 2.衡水市哈励逊国际和平医院心内科,河北 衡水 053000)
骨髓增生异常综合征(myelodysplastic syndromes,MDS)是以髓系细胞分化异常为主要特点的造血干细胞疾病,若不及时有效诊断治疗,将会转化成急性髓系白血病等疾病,威胁患者生命安全[1]。MDS临床表现为贫血、出血、发热和造血功能障碍甚至恶化成急性白血病,且其病因较为复杂,可能与基因突变、环境污染、遗传及饮食习惯等有关[2]。临床治疗MDS的目标主要为控制病情进展,改善骨髓衰竭症状,防止MDS转化成急性白血病[3]。目前,临床多采用免疫抑制剂和雄激素等药物治疗MDS。沙利度胺是临床常见的免疫抑制剂,其作为常见谷氨酸衍生物,在免疫调节、抑制细胞增殖、分化及形成造血因子等方面具有重要的生理功能[4]。达那唑是人工合成的甾体类雄激素,可有效刺激和诱导机体骨髓细胞造血功能,产生细胞生长因子,并可在一定程度上抑制骨髓细胞的凋亡[5]。研究结果表明,联合用药治疗MDS疗效更佳[6]。但达那唑联合沙利度胺治疗该病的研究相对较少。本研究探讨了达那唑联合沙利度胺治疗MDS的临床疗效,现报告如下。
1 资料与方法
1.1 资料来源
医院医学伦理委员会批准本研究方案,选取2016年3月至2018年12月衡水市哈励逊国际和平医院收治的MDS患者122例,均符合《骨髓增生异常综合征诊断标准》(2014年版)[7]。纳入标准:经骨髓细胞学、免疫分型等技术确诊为MDS;入组前给予常规疗法,如服用叶酸或维生素B12等,治疗1个月后无效;年龄18~65岁;小学以上学历,有基本认知能力;近3个月内未服用沙利度胺或达那唑等药物;预计生存期>6个月;由专人宣教研究内容,患者及其家属对本研究知情并签署同意书。排除标准:合并严重肝、肾等脏器损伤者;并发其他恶性肿瘤者;妊娠期或哺乳期患者;合并精神障碍疾病者;合并自身免疫疾病者;对研究药物过敏或不耐受者;不服从安排者。采用随机信封法分为对照组和观察组,每组61例。两组患者的一般资料相似,具有可比性,见表1。
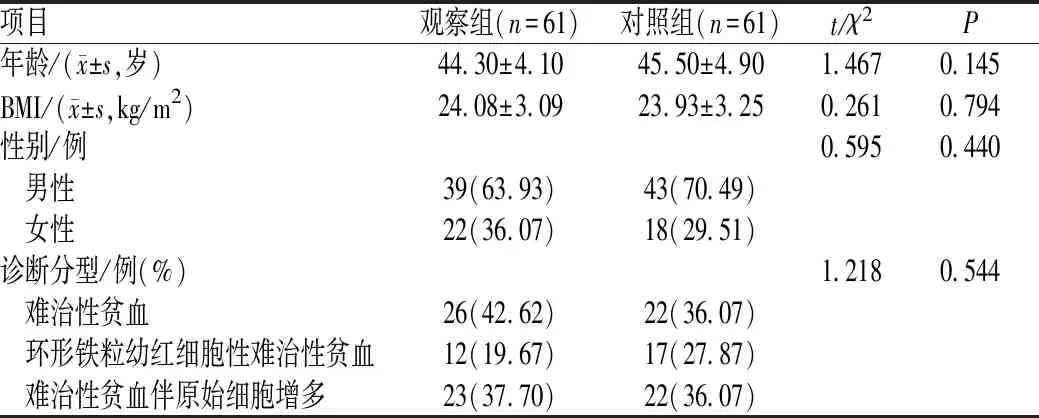
表1 两组患者一般资料比较Tab 1 Comparison of general information between two groups
1.2 方法
两组患者均给予必要的营养支持、心理干预等基础治疗。对照组患者口服沙利度胺片(规格:25 mg),初次剂量为50 mg/d,1日1次;连用7 d后,剂量调整为100 mg/d,1日1次;再连用7 d后,可将剂量调整为200 mg/d;第4周根据患者实际情况,控制剂量在100~200 mg/d。观察组患者在对照组的基础上服用达那唑胶囊(规格:0.1 g),剂量300 mg/d,1日3次,6周为1个疗程,每个疗程中间休息1周,共治疗4个疗程。
1.3 观察指标
(1)细胞因子:测定患者治疗前后白细胞介素17(IL-17)、白细胞介素22(IL-22)、白细胞介素10(IL-10)及γ干扰素(IFN-γ)等炎性因子水平。(2)血象和骨髓象:采用HF-3800型血球仪(山东海力孚)检测治疗前后白细胞计数(WBC)、血小板计数(PLT)及血红蛋白(Hb)水平;于治疗前后对患者行骨髓穿刺,穿刺部位为髂前或髂后等部位,比较两组患者骨髓原始细胞比例的变化。(3)血清环氧酶2(COX-2)、组织蛋白酶D (Cath-D)水平:采用800TS型全自动酶标仪(美国BIOTEK)以酶联免疫吸附法测定患者治疗前后血清COX-2和Cath-D水平,试剂盒来自上海江莱生物快科技有限公司。(4)不良反应:治疗期间,记录两组患者出现的胃肠道反应、嗜睡、皮疹及肝功能异常等不良反应发生情况。(5)远期生存:随访6~36个月,记录两组患者无进展生存期(progression-free survival,PFS),并绘制生存曲线,PFS是以起点治疗时间为始,至患者疾病进展、任何因素死亡或失访为止。
1.4 疗效评定标准
于治疗后采用2006年MDS国际工作组制定的标准[8]评估两组患者的临床疗效。完全缓解:出血、贫血等症状消失,Hb≥100 g/L,WBC≥4×109/L,PLT为(80~100) ×109/L,分类未见幼稚细胞,且骨髓中原粒和早幼细胞之和占比<5%,至少维持6个月;部分缓解:出血、贫血等症状部分消失,且骨髓中原粒和早幼细胞之和占比<5%,且较前值降低50%,至少维持3个月;进步:出血、贫血等症状显著好转,骨髓中原粒和早幼细胞之和占比降低;无效:出血、贫血及骨髓中原粒和早幼细胞占比无明显改善。总有效率=(完全缓解病例数+部分缓解病例数+进步病例数)/总病例数×100%。
1.5 统计学方法

2 结果
2.1 两组患者细胞因子比较
治疗前,两组患者各细胞因子水平的差异均无统计学意义(P>0.05);治疗后,两组患者血清IFN-γ、IL-10水平较治疗前明显降低,且观察组患者明显低于对照组,差异均有统计学意义(P<0.05),见表2。
2.2 两组患者治疗前后血象和骨髓象指标水平比较
治疗前,两组患者血象和骨髓象指标水平的差异均无统计学意义(P>0.05);治疗后,两组患者WBC、Hb及PLT水平较治疗前明显升高,骨髓原始细胞比例较治疗前明显降低;且观察组患者WBC、Hb及PLT水平明显高于对照组,骨髓原始细胞比例明显低于对照组,差异均有统计学意义(P<0.05),见表3。

表2 两组患者治疗前后炎性因子水平比较Tab 2 Comparison of inflammatory factor levels between two groups before and after treatment
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
Note: vs. before treatment,*P<0.05; vs. control group,#P<0.05
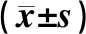
表3 两组患者治疗前后血象和骨髓象指标水平比较Tab 3 Comparison of hemogram and myelogram incidences between two groups before and after treatment
注:与治疗前比较,*P<0.05;与对照组比较,#P<0.05
Note: vs. before treatment,*P<0.05; vs. control group,#P<0.05
2.3 两组患者临床疗效比较
治疗后,观察组患者的总有效率明显高于对照组,差异有统计学意义(P<0.05),见表4。

表4 两组患者临床疗效比较[例(%)]Tab 4 Comparison of clinical efficacy between two groups [cases (%)]
注:与对照组比较,#P<0.05
Note: vs. control group,#P<0.05
2.4 两组患者治疗前后血清COX-2、Cath-D水平比较
治疗前,两组患者血清COX-2、Cath-D水平的差异无统计学意义(P>0.05);治疗后,两组患者血清COX-2、Cath-D水平较治疗前明显降低,且观察组患者明显低于对照组,差异均有统计学意义(P<0.05),见表5。
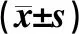
表5 两组患者治疗前后血清COX-2、Cath-D水平比较Tab 5 Comparison of serum COX-2 and Cath-D levels between two groups before and after treatment
注:与治疗前比较,*P<0.05
Note: vs. before treatment,*P<0.05
2.5 两组患者不良反应发生情况比较
治疗期间,观察组患者发生胃肠道反应8例,嗜睡12例,皮疹12例,肝功能异常15例,不良反应发生率为77.05%(47/61);对照组患者发生胃肠道反应15例,嗜睡9例,皮疹16例,肝功能异常9例,不良反应发生率为80.33%(49/61);两组患者总不良反应发生率的差异无统计学意义(P>0.05),且症状在治疗期间自行消失。
2.6 两组患者远期生存比较
观察组患者中位PFS为26个月,明显长于对照组的11个月,差异有统计学意义(χ2=62.580,P<0.001),见图1。
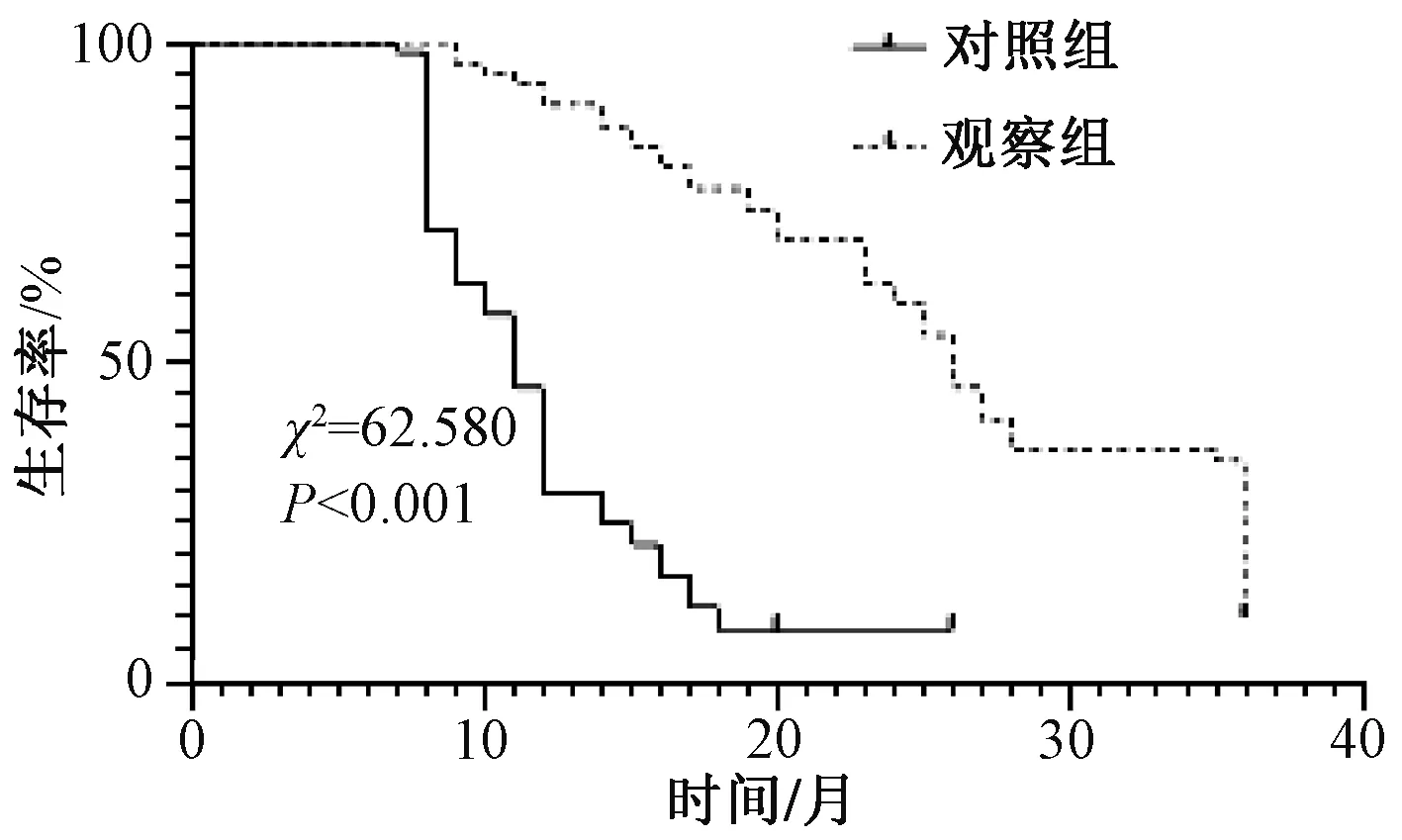
图1 两组患者PFS生存曲线比较Fig 1 Comparison of PFS curves between two groups
3 讨论
MDS是血液内科常见疾病,以骨髓造血细胞形态变化、发育不良和造血功能衰竭等为主要临床表征,具有病程长、隐匿性高及致死率高等特点[9]。MDS早期临床表现为骨髓细胞过度凋亡,与自身免疫系统疾病相近,而中晚期多表现为免疫侵染,甚至恶化成急性白血病[10]。临床以改善骨髓衰竭和防止病情进展至急性白血病为主要目标[3]。免疫抑制剂和雄激素等是其主要治疗药物,沙利度胺可降低骨髓细胞凋亡程度,促进患者恢复正常的造血功能[11];达那唑是生物类甾体雄激素,可有效提高机体血小板浓度,刺激机体产生正常的造血功能[12]。二者可从不同作用角度,共同纠正机体造血功能紊乱,改善MDS临床体征。本研究探讨了达那唑联合沙利度胺治疗MDS的疗效,并进一步探讨联合用药可能的作用机制,旨在为患者寻求一种经济、有效且可行的治疗方案,改善患者的生活质量,延缓病情发展,延长生存期。
本研究结果显示,治疗后,两组患者血清IFN-γ和IL-10水平较治疗前明显降低,且观察组患者明显低于对照组;两组患者血象指标水平较治疗前明显升高,且观察组患者明显高于对照组;两组患者骨髓原始细胞比例较治疗前明显降低,且观察组患者明显低于对照组,上述差异均有统计学意义(P<0.05)。观察组患者的总有效率明显高于对照组,差异有统计学意义(P<0.05)。分析认为,IFN-γ由辅助性T细胞(helper T cell,Th)合成和分泌,可诱导机体巨噬细胞抗原呈递,并增强其溶酶体活性,进而参与调控免疫机能[13];IL-10可通过与受体特异性结合而发挥免疫作用,同时可作用于Th1细胞而降低IFN-γ的浓度[14];IL-17和IL-22主要参与机体免疫和炎症反应[15]。沙利度胺可通过改善CD3+、CD4+和CD8+水平,纠正机体免疫异常[16];达那唑可在抑制机体类固醇合成酶活性的同时,降低免疫指标免疫球蛋白G和补体含量[17];二者联合作用,共同纠正免疫水平,降低IFN-γ和IL-10水平;但血清IL-17和IL-22的分泌合成不仅与Th细胞有关,还可能与其他因素有关,故本研究中两组患者血清IL-17、IL-22水平的差异无统计学意义(P>0.05)。沙利度胺和达那唑均可抑制骨髓细胞异常增殖,促进机体恢复造血功能,可改善机体骨象和骨髓象,提高临床疗效[11-12]。治疗期间,两组患者均出现胃肠道反应、嗜睡、皮疹及肝功能异常等不良反应,但两组患者总不良反应发生率的差异无统计学意义(P>0.05),且症状在治疗期间自行消失,证实本研究方案的安全性较高。徐泽锋等[18]的研究结果表明,达那唑联合沙利度胺等药物可在不增加不良反应的基础上提高临床疗效,与本研究的安全性结果相近。同时,观察组患者中位PFS明显长于对照组,差异有统计学意义(P<0.05),进一步证实联合用药的有效性。
COX-2是一种膜结合双功能蛋白酶,同时具备环氧酶和过氧化氢酶活性,可有效催化花生四烯酸合成前列腺素,进而引发机体炎症反应[19]。卢志贤等[20]的研究结果表明,COX-2在MDS患者体内呈异常表达状态,且其浓度伴随MDS进展逐步升高。Cath-D是一种酸性内切酶,广泛存在于机体各种组织细胞溶酶体内,水解蛋白质,进而发挥促进血管生成、刺激髓系细胞异常增殖等生理功能[21];且有研究结果表明,其与MDS疾病的发生、发展有关[20]。本研究结果显示,治疗后,两组患者血清COX-2、Cath-D水平较治疗前明显降低,且观察组患者明显低于对照组,差异均有统计学意义(P<0.05)。推测沙利度胺和达那唑可能通过降低血清COX-2和Cath-D水平改善MDS临床症状。达那唑可通过肝药酶CYP调控酶蛋白活性,进而发挥抑制机体炎症反应等作用,降低COX-2水平[22]。王赵伟等[23]的药理研究结果显示,给予大鼠15 mg/kg沙利度胺可有效缓解中枢炎症,抑制CD4+T淋巴细胞功能,降低COX-2水平,而COX-2与Cath-D呈正相关,共同刺激MDS血管生成,加重MDS病情。
综上所述,达那唑联合沙利度胺治疗MDS可有效改善患者的炎性因子水平,优化骨象和骨髓象表征,提高临床疗效,降低血清COX-2、Cath-D水平,延长生存期,安全性好。

