3D-CTA与3D-DSA对颅内动脉瘤破裂出血早期诊断价值分析
马英剑
河南科技大学第一附属医院,河南 洛阳 471003
颅内动脉瘤是指由多种因素造成颅内血管出现异常改变,导致部分血管产生异常膨出瘤的一种脑血管性疾病,其危险性在所有脑血管疾病中排第三位,严重威胁患者生命安全[1]。因颅内动脉瘤破裂出血引起的蛛网膜下腔出血约占70%,年发生率为6~35.3/10万。有相关研究提出,首次颅内动脉瘤出血引起的致死率和致残率为30%,而第二次可高达70%,因此在早期准确诊断颅内动脉瘤出血至关重要[2-3]。目前开颅夹闭和血管内介入治疗是手术治疗颅内动脉瘤的两种方法,近年来,随着医疗技术的不断进步,医用材料的更新,血管内介入治疗因其具有创伤小、预后好的优势在临床上广泛应用。但是在手术前,医生需根据患者的身体状态和动脉瘤的特点选择合适的手术方法,因此在手术前通过影像学方法对动脉瘤的大小、形态、所处位置及瘤颈与载瘤动脉之间的关系等数据进行测定至关重要,对手术效果和预后恢复都有直接影响[4-5]。三维螺旋CT血管造影(3D-CTA)与三维数字减影血管造影(3D-DSA)是临床常用检查颅内动脉瘤的两种方式,两种方式均有其优缺点[6]。其中3D-CTA凭借其无创、安全的特点,成为临床诊断颅内动脉瘤血管的首选检查方式,但是在对一些颅内较小的动脉瘤的诊断上,特别是<3 mm的微小动脉瘤的诊断上有其局限性,有报道指出,颅内动脉瘤中3.7%~4.9%的动脉瘤属于隐藏的微小动脉瘤[7]。而3D-DSA是影像学上诊断颅内动脉瘤的“金标准”,对颅内动脉瘤的诊断,其准确率可高达95%以上,特别是对<5 mm的小动脉瘤的诊断上,3D-DSA可清晰的呈现其瘤颈、载瘤动脉与周围血管的关系,与3D-CTA比较,3D-DSA明显具更高优势[8-9]。本次研究针对临床所选病例,在手术前均进行3D-DAS和3D-CTA检查,并以手术确诊结果为金标准,探讨两种检查方式在早期诊断颅内动脉瘤破裂出血的临床应用价值,旨在指导临床。现总结如下。
1 资料与方法
1.1一般资料择取2019-01—2019-12经手术确诊为颅内动脉瘤破裂出血患者35例为研究对象,其中男19例,女16例,年龄21~77(49.57±5.46)岁。动脉瘤位置分布在颈内动脉颅内段、大脑中动脉分叉部、前交通动脉、基底动脉分叉部、眼动脉、大脑后动脉、后交通动脉,分别为5例、5例、10例、2例、2例、2例、9例。其中19例采取弹簧圈栓塞手术治疗,16例采取手术夹闭治疗。入组患者临床资料完整,自愿签署知情同意书。排除有手术禁忌证者;合并血液系统疾病、免疫系统疾病、神经系统疾病者;合并严重实质性脏器功能不健全者;合并其他肿瘤者;未签署知情同意书者。
1.2影像学检查方法在开展造影操作前,取镇静剂依据患者情况适量应用。3D-CTA检查:各项检查通过64排螺旋CT实施,应用Smart跟踪技术,在开展检查前,均针对头颅位置,实施薄层增强平扫,将图片输入ADW4.5独立工作站,完成三维重建操作。3D-DSA检查:各项检查均通过DSA造影系统设备操作,应用旋转造影技术收集图片资料,将图片输入ADW4.5独立工作站,完成三维重建工作。
1.3观察指标以手术确诊结果为金标准,通过对图片的三维重建,将动脉瘤的大小、形态、空间结构、解剖细节变化、载瘤动脉走向等情况清晰呈现出来。并根据呈现结果,比较两种检查方式对动脉瘤的检出率、呈现动脉瘤瘤颈与载瘤动脉关系的能力。其中动脉瘤瘤颈与载瘤动脉关系从模糊到充分呈现可分3个等级,分别为:0级——模糊;Ⅰ级——能部分显示瘤颈,但不完全,未能对瘤颈宽度进行准确测量;Ⅱ级——将瘤颈形态充分呈现出来,对瘤颈宽度能够准确测量,瘤颈与其载瘤动脉之间的关系可准确呈现出来。

2 结果
2.1两种影像学方式检查动脉瘤检出率比较手术结果显示,35例患者共发现38个动脉瘤,其中32个单发动脉瘤,有3例患者为2个动脉瘤,3D-DSA将38个动脉瘤全部检出,检出率100%。3D-CTA检出36个,检出率94.74%,漏检2个,漏检的2个动脉瘤长颈均<3.0mm,两种检查方式动脉瘤检出率差异无统计学意义(χ2=2.054,P=0.152>0.05)。
2.2两种影像学方式呈现瘤颈与载瘤动脉关系的能力比较以手术确诊结果为金标准,在呈现瘤颈与载瘤动脉关系的能力上,3D-DSA较3D-CTA更理想,差异具有统计学意义(P<0.05),见表1、图1。

表1 两种影响学方式呈现瘤颈与载瘤动脉关系的能力比较 [n(%)]
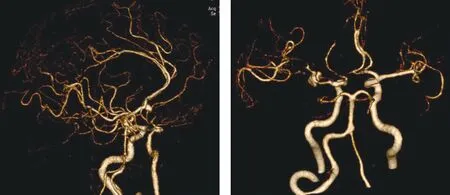
图1 左侧大脑中动脉M1段动脉瘤图,A、B为3D-CTA扫描图Figure 1 M1 segment aneurysm of left middle cerebral artery
3 讨论
颅内动脉瘤是指颅内动脉由于先天发育异常或后天损伤等原因导致局部血管壁损害,在血流动力学负荷和其他因素的作用下,逐渐扩张形成的异常膨出,动脉瘤体积越大,越容易发生破裂出血[10]。动脉瘤破裂出血是导致蛛网膜下腔出血的主要原因,其致死率和致残率极高。颅内动脉瘤具有起病隐匿,发病迅猛的特点,给患者的生命安全和生活质量带来极大的威胁,早诊断早治疗可有效降低患者致死率和致残率,改善患者预后[11-12]。目前,临床上对颅内动脉瘤破裂出血早期诊断一般采取3D-DAS和3D-CTA两种检查方式,这两种检查方法各有其优缺点[13]。
3D-DAS可视为颅内动脉瘤诊断的金标准,其优点在:(1)3D-DSA在显示动脉瘤时,能够动态显示颅内载瘤血管的血流动力学动态、血管内是否有斑块、是否出血血管痉挛,以及可即时反应动脉瘤栓塞术后载瘤动脉及穿支血管是否通畅,可准确区分优势供血动脉;(2)图像质量更高,可清楚显示动脉瘤体、瘤颈、载瘤动脉及周围血管情况,3D-DSA提供的动脉瘤信息较3D-CTA更精确,对临床医生手术方式的选择、微导管的塑形、弹簧圈型号的选择等提供可靠的依据[14-15];(3)图像可立体、360°旋转,可以任意放大图像,有助于选择介入治疗的最佳工作角度,为进行栓塞治疗时选择最关键的第一枚弹簧圈的大小提供重要依据[16];(4)在诊断直径<3 mm的小动脉瘤上,3D-DSA的敏感度高于3D-CTA,有学者认为,一些CTA检查结果为阴性的蛛网下腔出血患者,仍然有进行DAS检查的必要;(5)3D-DSA可以在检查明确动脉瘤信息后立即进行血管内介入手术治疗,尽早手术可降低动脉瘤在此破裂的几率;(6)对术后残留的微小动脉瘤检出率高[17]。3D-DAS的缺点是:(1)有创性,操作复杂,对手术操作者要求较高;费用高;检查中需应用造影剂,对肝肾功能不健全及对碘剂过敏的患者禁用[18];(2)检查过程较长,患者容易紧张造成血压升高;造影导管对血管壁的刺激会引起血管痉挛;(3)3D-DSA可很好的显示血管情况,但未能显示脑组织、颅骨等方面的信息;(4)3D-DSA的X线辐射和应用对比剂的剂量较大,对医患均会产生放射性伤害,因此不能作为一种普及的筛查方式[19]。
3D-CTA的优点在:(1)检查用时短,操作简单,成功率高,创伤和风险均小于3D-DSA。患者所受放射性剂量较少,检查和诊断用时短,为术前准备节省了很多时间,降低了术前再出血的几率;(2)用静脉注射造影剂取代DSA检查的动脉给药,可有效避免动脉血管误入假腔引起大出血的风险;(3)可清晰显示动脉瘤与颅内血肿及颅骨的空间解剖关系,为手术入路选择、遮挡颅骨的磨除提供重要的参考;(4)可排除血管弯曲或大血管遮盖所造成的干扰;(5)显影不受血管内湍流、血管壁的钙化及附壁血栓的影响,可发现3D-DSA检查中未检查出的瘤内血栓及血管壁的钙化;(6)随着CTA技术的发展,其检查动脉瘤的效能可与DSA相当,可以作为术前首选的检查方法[20]。3D-CTA的缺点在:(1)图像处理时,信息容易丢失,导致血管图像出现失真、扭曲的情况;(2)只能呈现血管解剖结构,未能对颅内动脉血流动力学动态显示;(3)如动脉瘤长颈<3.0 mm,则容易存在漏检情况;(4)大脑末梢血管的图像显示较差。在本次研究中,3D-CTA对2个动脉瘤长颈<3.0 mm存在漏检,因此对3D-CTA检查如果未能找到出血原因,需进一步行3D-DSA检查。
3D-CTA与3D-DSA均可对颅内动脉瘤破裂出血的早期诊断提供可靠的依据,但3D-DSA成像效果更优,值得在临床中推广应用。本研究仅为回顾性分析,尚需进一步大样本、前瞻性、随机对照研究,进而为三维数字减影血管造影(3D-DSA)诊断颅内动脉瘤提供更加可靠的依据。

