经伤椎固定治疗胸腰椎骨折患者的效果
杨森 冯付明
(河南省郑州市第七人民医院脊柱外科 郑州450006)
胸腰椎骨折是临床常见脊柱损伤,约占脊柱骨折的80%[1]。胸腰椎骨折会引起后凸畸形、顽固性腰背疼痛等症状,保守治疗效果欠佳。随着医疗水平的提高以及生物力学、医学影像学的发展,胸腰椎骨折手术固定效果得到明显提升。跨伤椎经椎弓根螺钉固定术是一种经典术式,在伤椎相邻正常椎体内行螺钉固定,间接复位技术撑开,复位前中柱脊柱骨折[2]。但该固定术会导致相邻节段退变,发生内固定断裂等情况[3]。因此经伤椎固定成为临床研究的热点,但具体效果仍待观察。本研究观察胸腰椎骨折患者采用经伤椎固定治疗的效果,并与跨伤椎固定相比较。现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析我院2014 年12 月~2018 年1 月收治的500 例胸腰椎骨折患者的临床资料,按固定方法不同将500 例患者分为经伤椎组和跨伤椎组,各250 例。经伤椎组男134 例,女116例;年龄25~68 岁,平均(47.36±5.49)岁;致伤原因:高处坠落伤124 例,交通意外伤85 例,其他损伤41 例;损伤节段:T1168 例,T12126 例,L152 例,L24例;Denis 胸腰椎骨折分型:Ⅰ型98 例,Ⅱ型152例。跨伤椎组男140 例,女110 例;年龄25~68 岁,平均(48.06±5.56)岁;致伤原因:高处坠落伤130例,交通意外伤80 例,其他损伤40 例;损伤节段:T1170 例,T12125 例,L150 例,L25 例;Denis 胸腰椎骨折分型:Ⅰ型95 例,Ⅱ型155 例。两组基线资料(性别、年龄、致伤原因、损伤节段、Denis 胸腰椎骨折分型)比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院医学伦理委员会批准。
1.2 纳入、排除标准及剔除标准 纳入标准:(1)术前检查、病理资料完整;(2)至少一侧椎弓根完整;(3)单节段胸腰椎骨折。排除标准:(1)≥2 个椎体骨折;(2)脊髓损伤严重;(3)双侧椎弓根破裂;(4)合并严重脏器及基础疾病。剔除标准:多发性椎体骨折及不符合纳入标准者。
1.3 治疗方法 两组术前常规检查,经X 线、CT 或MRI 等检查方法综合诊断,行椎弓根钉内固定术,手术均由同一主刀医师完成。全身麻醉,俯卧位,悬空腹部,X 线下标记定位。以伤椎作为中心,充分暴露棘突、关节突及椎板,在C 型臂X 线机监视下,置入椎弓根螺钉。经伤椎组将椎弓根螺钉置入伤椎,注意远离骨折终板,撑开后,椎体高度复位,有效固定。跨伤椎组取椎弓根钉经伤椎上下椎体置入,撑开后复位椎体高度,固定。术中神经损伤者行椎管开窗减压,维持后柱稳定。术中如有伤椎缺损行植骨处理,术后常规放置引流,逐层缝合切口。术后常规防感染,双下肢梯度弹力袜预防血栓,行下肢自主功能锻炼、股四头肌等长收缩,条件允许早期下床活动。
1.4 观察指标 (1)比较两组手术时间、术中出血量;(2)比较两组术前、术后3 d 及术后1 年伤椎椎体前缘高度比及Cobb 角;(3)比较两组并发症发生情况,包括术后住院期间皮下血肿、感染等,并从患者出院后当天开始,至随访1 年结束,统计随访期间内固定断裂、螺钉脱落等并发症发生情况。
1.5 统计学方法 采用SPSS23.0 统计学软件处理数据。计量资料用()表示,采用t 检验;计数资料以%表示,采用χ2检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术时间、术中出血量比较 两组手术时间、术中出血量比较,差异无统计学意义(P>0.05)。见表1。
表1 两组手术时间、术中出血量比较

表1 两组手术时间、术中出血量比较
组别 n 手术时间(min) 术中出血量(ml)经伤椎组250112.67±35.86312.84±69.82跨伤椎组250115.75±36.24321.73±70.35 t 0.9551.418 P 0.1700.078
2.2 两组伤椎椎体前缘高度比及Cobb 角比较 两组术前伤椎椎体前缘高度比及Cobb 角比较,差异无统计学意义(P>0.05);两组术后3 d 及术后1 年伤椎椎体前缘高度比较术前增加,Cobb 角较术前减小(P<0.05);术后1 年经伤椎组伤椎椎体前缘高度比大于跨伤椎组,Cobb 角小于跨伤椎组,差异有统计学意义(P<0.05)。见表2。
表2 两组伤椎椎体前缘高度比及Cobb 角比较
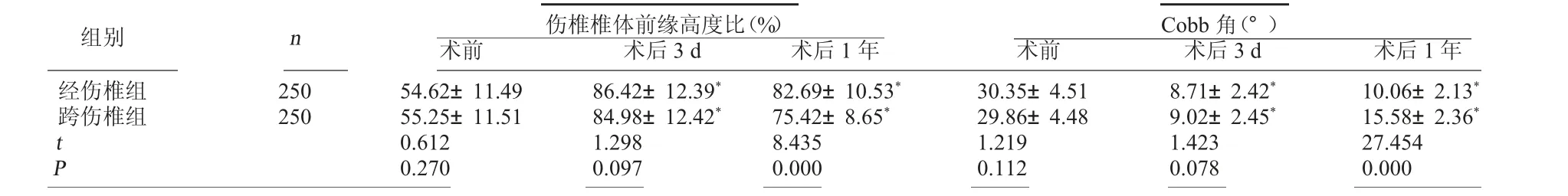
表2 两组伤椎椎体前缘高度比及Cobb 角比较
注:与本组术前比较,*P<0.05。
组别 n 术前伤椎椎体术前后缘3高d度比(%)术后1 年 术前Co术bb后 角(3 °d ) 术后1 年经伤椎组25054.62±11.4986.42±12.39*82.69±10.53*30.35±4.518.71±2.42*10.06±2.13*跨伤椎组25055.25±11.5184.98±12.42*75.42±8.65*29.86±4.489.02±2.45*15.58±2.36*t 0.6121.2988.4351.2191.42327.454 P 0.2700.0970.0000.1120.0780.000
2.3 两组术后并发症发生率比较 经伤椎组术后住院期间出现皮下血肿3 例,出院后1 年随访期间出现内固定断裂1 例,并发症发生率为1.60%;跨伤椎组住院期间出现皮下血肿4 例、感染1 例,出院后1 年随访期间发生内固定断裂8 例、螺钉脱落2 例,并发症发生率6.00%。经伤椎组并发症发生率低于跨伤椎组,差异有统计学意义(χ2=5.471,P=0.019)。
3 讨论
胸腰椎骨折多因复合性暴力创伤导致,随着固定治疗技术的发展,胸腰椎骨折的治疗效果明显得到提高。跨伤椎固定是既往胸腰椎骨折固定治疗的经典术式,通过间接性复位撑开前后纵韧带,以此恢复伤椎高度。但跨伤椎固定术间接复位回纳膨出椎管的骨折,伤椎高度恢复有限,同时在生物力学基础上,椎间盘、韧带及小关节组织部分会相应降低复位力量,术后远期椎体固定角度丢失明显[4]。因此选择一种安全、有效的固定方式成为胸腰椎骨折临床研究的重点。经伤椎固定术通过伤椎螺钉向前顶压作用,利用伤椎两侧螺钉向中部钳夹作用,以此恢复伤椎高度及脊柱生理弧度。经伤椎固定术是于伤椎置入螺钉,可维持脊柱稳定性,增强椎弓根螺钉固定强度。同时该固定术可更好牵张前纵韧带,以免累及椎弓根,保持椎体中下部的完整性,维持椎体高度及脊柱生理曲度[5]。
本研究中,两组手术时间、术中出血量,术后3 d伤椎椎体前缘高度比及Cobb 角比较,差异无统计学意义(P>0.05)。说明两种伤椎固定方式术后均可纠正伤椎椎体前缘高度,促使Cobb 角矫正。但经伤椎组术后1 年伤椎椎体前缘高度比高于跨伤椎组,Cobb 角小于跨伤椎组,术后并发症发生率1.60%低于跨伤椎组的6.00%,差异有统计学意义(P>0.05)。这与谢申等[6]的研究结果相一致。分析原因为经伤椎固定术行撑开复位时,结合对伤椎的顶推作用,可对骨折行直接撬拨复位,有助于矫正Cobb角,减少后期角度矫正丢失情况;其次经伤椎固定,于伤椎固定螺钉后,可为伤椎提供稳定的支点,符合生物力学的载荷分享原理,以此使伤椎应力均匀分布。经伤椎固定应力也分布于伤椎及相邻椎体的后部结构,改善了螺钉应力分布;此外经伤椎固定于伤椎置入螺钉,相应缩短纵向连接棒,减小后柱力矩,以此避免长距离固定使椎体稳定性下降,减轻固定钉棒负荷,减少了中后期矫正的丢失[7~8]。但应注意,在采用经伤椎固定时,需确保一侧椎弓根完整,一侧终板完好;伤椎椎管内骨折占位<50%,骨质密度基本正常。若伤椎椎弓根均被损坏,椎体压缩>3/4,或前后纵韧带断裂者,不宜采用经伤椎固定[9~10]。
综上所述,经伤椎固定与跨伤椎固定均能维持胸腰椎骨折患者术后伤椎矫正度,但经伤椎固定能降低术后远期矫正度丢失,内固定失败率降低,是一种较理想的固定方法。

