术前玻璃体腔注射雷珠单抗联合23G玻璃体切除术治疗严重增殖性糖尿病视网膜病变的效果
李海威
(郑州大学附属郑州中心医院 眼科,河南 郑州 450000)
增殖性糖尿病视网膜病变(proliferative diabetic retinopathy,PDR)为全球重要致盲性疾病之一,主要由糖尿病引起毛细血管损伤,造成眼部并发症,严重危及患者生命健康,眼底检查见纤维膜增生、玻璃体积血时,临床需及时采取手术治疗[1]。目前,23G玻璃体切除术为临床治疗PDR的首选方式,但手术过程中因血管纤维化、出血等导致手术剥离困难。雷珠单抗为血管内皮生长因子(vascular endothelial growth factor,VEGF)抑制剂,可有效抑制新生血管形成,在眼部血管性疾病中具有良好应用效果[2]。本研究回顾性分析88例严重PDR患者的临床资料,旨在探讨术前玻璃体腔注射雷珠单抗联合23G玻璃体切除术的临床应用价值。
1 资料与方法
1.1 一般资料回顾性分析2017年7月至2019年5月郑州大学附属郑州中心医院收治的88例严重PDR患者的临床资料,依照手术方案分为常规组(44例)、研究组(44例)。常规组男21例,女23例,年龄49~73岁,平均(61.23±5.02)岁;PDR分期Ⅴ期27例,Ⅵ期17例。研究组男20例,女24例,年龄48~74岁,平均(62.09±4.74)岁;PDR分期Ⅴ期28例,Ⅵ期16例。两组一般资料(性别、年龄、PDR分期)均衡可比(均P>0.05)。
1.2 选取标准(1)纳入标准:①符合PDR相关诊断标准[3];②为单眼病变;③眼底检查见玻璃体积血、增殖膜形成或合并牵拉性视网膜脱落;④血压、血糖控制稳定;⑤临床资料完整。(2)排除标准:①合并结膜炎等眼部感染性疾病;②既往眼科手术史、外伤史;③精神障碍性疾病,无法配合手术;④血液、免疫系统疾病;⑤合并其他眼部器质性病变。
1.3 手术方法
1.3.1术前检查 两组均完善术前检查。
1.3.2常规组 采用23G玻璃体切除术治疗,协助患者取仰卧位,依照内眼手术标准常规消毒铺巾,采用盐酸奥布卡因进行表面麻醉,采用妥布霉素滴眼液冲洗结膜囊。距角膜缘后3.5 mm处做标准三通道巩膜切口,随后行23G玻璃体切除术。切除中央、后极部玻璃体,剥除增生膜,解除新生血管膜牵拉,并行全视网膜激光光凝术,对于合并视网膜脱离、裂孔者,给予硅油或惰性气体填充。
1.3.3研究组 在常规组基础上于术前采用雷珠单抗注射入玻璃体腔,协助患者取仰卧位,消毒铺巾、表面麻醉、结膜囊冲洗同常规组,采用1 mL注射器于8:00方位角膜缘后3.5~4 mm穿刺,将0.5 mg雷珠单抗注入玻璃体腔,穿刺完成后棉签按压10 s,给予泰利必妥滴眼液点眼,注入后3~7 d根据患眼情况行23G玻璃体切除术,方法同常规组。
1.4 观察指标(1)手术时间。(2)治疗前、治疗6个月后眼压水平、黄斑厚度。(3)并发症(医源性视网膜裂孔、血性房水、视网膜色素上皮撕裂)发生率。

2 结果
2.1 手术时间研究组手术时间为(75.26±6.91)min,短于常规组(103.51±8.36)min(P<0.05)。
2.2 眼压和黄斑厚度治疗前两组眼压水平、黄斑厚度比较,差异无统计学意义(均P>0.05),治疗6个月后两组黄斑厚度均降低,眼压水平无变化,组间差异无统计学意义(均P>0.05)。见表1。

表1 两组治疗前后眼压水平及黄斑厚度比较
注:与同组治疗前比较,aP<0.05;1 mm Hg=0.133 kPa。
2.3 并发症研究组并发症发生率低于常规组(P<0.05)。两组血性房水、前房纤维渗出经对症治疗后均逐渐吸收,医源性视网膜裂孔者术中接受氩激光封闭治疗。见表2。
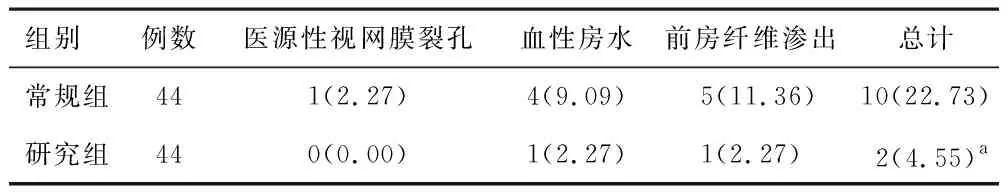
表2 两组并发症发生率比较[n(%)]
注:与常规组比较,aP<0.05。
3 讨论
随着人们生活方式、饮食结构的改变,糖尿病发病率呈逐渐上升趋势,其并发症发生率也随之增加,DR因玻璃体出血、牵拉性视网膜病变造成持久性黄斑水肿渗出,严重者可导致失明。重度PDR病理特征表现为视网膜同增殖性纤维血管膜紧密粘连,造成视网膜水肿,手术治疗难度较大,剥膜过程中易发生医源性视网膜裂孔等并发症,不利于患者术后恢复[4]。因此,选择适当手术方法对重度PDR患者至关重要。
相关研究指出,VEGF在重度PDR发生发展过程中具有重要作用,PDR患者因机体长期处于缺血缺氧状态,致使视网膜细胞过度分泌VEGF,造成新生血管大量增殖,玻璃体出血,增生性玻璃体视网膜病变发生[5]。雷珠单抗可以抑制VEGF的活性,进而阻断其生物学作用,避免新生血管形成及微血管通透性增加,减少视网膜渗出,进而促进新生血管消退。目前,临床对雷珠单抗在眼部血管性疾病治疗中的应用时间尚无统一标准。本研究于注入雷珠单抗后3~7 d根据患眼情况行23G玻璃体切除术,于术前降低玻璃体腔内VEGF水平,以减少视网膜血管渗出,进而减少术中出血,避免因出血遮挡视线。本研究结果显示,研究组手术时间短于常规组,并发症发生率低于常规组,提示术前玻璃体腔注射雷珠单抗联合23G玻璃体切除术治疗严重PDR,可缩短手术时间,降低并发症发生率。手术过程中因出血需填充硅油,可引起轻中度高眼压,导致瞳孔阻滞发生,或因硅油进入前房造成眼压升高。本研究结果显示,治疗6个月后两组眼压水平、黄斑厚度无显著差异,可见术前玻璃体腔注射雷珠单抗并未造成患者眼压发生显著改变。
综上所述,术前玻璃体腔注射雷珠单抗联合23G玻璃体切除术治疗严重PDR患者,疗效确切,有助于缩短手术时间,降低并发症发生率。

