1型糖尿病中医证型和临床特点分析*
贾 佳,郑 凯,查 敏,徐巍龙,缪鋆鋆,余江毅△
(1.南京中医药大学附属医院内分泌科,江苏 南京 210029;2.南京中医药大学附属医院脾胃病科,江苏 南京 210029)
糖尿病(diabetes mellitus,DM)属现代医学概念,是以高血糖为特征的代谢性疾病[1-2],直到近代才被西方医学明确并加以分类。中国古代医家及医籍多根据疾病的症状对疾病命名,糖尿病与消渴、脾瘅、消瘅、鬲消、肺消、消中病名所载疾病症状相似,对1型糖尿病(type 1 diabetes,T1D)、2型糖尿病(type 2 diabetes,T2D)无法区分。卫生部、国家中医药管理局等先后发布了各自的糖尿病中医证型分类及诊断标准[3-5]。这些标准,对糖尿病中医证型分类、并发症关系之间相对缺乏大规模的流行病学调查结果的支持,且大部分是针对2型糖尿病的病证分类[6-7]。本研究通过对1型糖尿病中医证型及与其急慢性并发症的关系进行研究,总结1型糖尿病中医证型分布的临床意义和证型发展的规律。
1 对象和方法
1.1 对象 回顾性分析2012年1月至2019年12月南京中医药大学附属医院住院的1型糖尿病患者。
1.2 西医诊断标准 诊断标准参照1999年WHO糖尿病诊断和分型标准及2018年ADA糖尿病诊疗指南[8-9]。
1.2.1 糖尿病诊断标准 糖尿病症状(高血糖所致的多饮、多食、多尿、体质量下降等)加随机血糖>11.1 mmol/L;空腹血糖≥7.0 mmol/L或OGTT(口服75 g葡萄糖)2 h血糖>11.1 mmol/L。
1.2.2 1型糖尿病诊断标准 符合以下1项及以上。(1)初诊年龄<20岁;(2)1个及以上胰岛相关自身抗体阳性,如谷氨酸脱羧酶抗体(GAD65)、胰岛素自身抗体、胰岛细胞抗体(ICA)或络氨酸磷酸酶抗体(IA-2/IA-2B)等检测阳性;(3)符合下列2个及以上标准:初诊年龄<40岁、初诊时根据体质量指数(BMI)诊断为非肥胖、病程中有酮症酸中毒史、病程中血浆C肽不足0.8 ng/mL、一级亲属(父母、兄弟姐妹或子女)1型糖尿病史。
1.3 中医证候诊断标准 参照国家中医药管理局印发的消渴病(2型糖尿病)中医诊疗方案(2017年版)。参照中华中医药学会《糖尿病中医防治指指南》(2007年)和国家中医药管理局“十一五”重点专科协作组消渴病(2型糖尿病)诊疗方案。具体证候诊断如下。
1.3.1 主证 阴虚火旺证(消渴病早期):口渴多饮,多食易饥,尿量频多,心烦自汗,多食易饥,舌质红少津,苔黄,脉数;气阴两虚证(消渴病中期):口渴欲饮,倦怠乏力,精神萎软,多食便溏或食少消瘦,舌质淡,苔薄白,脉细弱;阴阳两虚证(消渴病后期):尿多频数,混浊如脂膏,甚则饮一溲一,面色黧黑,形体消瘦,畏寒肢冷,倦怠乏力,腰酸膝软,舌淡苔白,脉沉细弱。
1.3.2 兼证 瘀血证:胸闷刺痛,肢体麻木或疼痛,疼痛不移,肌肤甲错,健忘心悸,心烦失眠,或中风偏瘫,语言謇涩,或视物不清,唇舌紫暗。舌质暗,有瘀斑,舌下脉络青紫迂曲,苔薄白,脉弦或沉而涩。
痰湿证:呕恶,眩晕,口粘痰多,食油腻则加重,水肿,泡沫尿或尿浊,泄泻或便溏,舌体胖大,苔白厚腻,脉滑。
1.4 糖尿病慢性并发症的诊断 糖尿病肾病(DN)的诊断:根据尿常规、尿微量白蛋白/尿肌酐测定和24h尿蛋白定量明确;糖尿病视网膜病变(DR)的诊断:行眼底照相确诊及明确分期;糖尿病周围神经病变(DPN)的诊断:症状、体征,结合肌电图提示有神经损伤;动脉粥样硬化症(AS)的诊断:血管B超显示动脉斑块或血管狭窄;
冠心病(CHD)的诊断:既往冠心病病史、冠脉造影显示冠脉狭窄、或有典型心绞痛且心肌核素显像显示心肌缺血者;脑梗塞(CI)的诊断:症状、体征,结合头颅CT或MRI影像学;糖尿病酸中毒(DKA)的诊断:血糖、血酮体测定、血气分析测定;高血糖高渗状态(HHS)的诊断:症状、体征,结合血糖、血渗透压、血气分析诊断。
1.5 观察指标及方法
1.5.1 常规指标 年龄、性别、病程、舌象、脉象、中医证型、西医临床特点等。
1.5.2 理化指标 血、尿常规,尿蛋白定量,尿肌酐,尿微量白蛋白/肌酐,hs-CRP,肝肾功能(CREA、BUN、UA、Cys-C、AST、ALT、ALB),血脂(TG、CHOL、LDL-C、HDL-C),甲状腺功能(FT3、FT4、TSH),肿瘤指标(CA199、AFP、CEA)等。(尿微量白蛋白/肌酐、空腹血糖、空腹胰岛素、hs-CRP由江苏省中医院检验科统一检测)
1.6 统计分析 采用SPSS19.0统计分析。定量指标采用均数±标准差(±s)表示,分类指标的描述采用频数及构成比。构成比和率的比较用卡方检验,多组样本间均数比较采用单因素方差分析,方差分析前对数据进行方差齐性检验,符合方差齐性的数据直接进行方差分析,方差不齐,则先进行对数变换,使数据符合方差齐性后再进行方差分析。此外,采用SNK-q检验进行多组间的两两比较。运用多分类Logistic回归模型筛选对中医证型有影响的因素。P<0.05为差异有统计学意义。
2 结果
2.1 T1D患者的基线特征 研究共纳入169例1型糖尿病患者,男性73例(46.75%),平均年龄(44.10±17.614)岁,平均病程(4.97±6.543)年;女性 96 例,平均年龄(40.66±14.514)岁,平均病程(8.21±6.344)年。
2.2 T1D患者中医主证、兼证分布 169例中,气阴两虚证患者最多(88.76%),阴虚火旺证者次之(10.06%),阴阳两虚证所占比例最低(1.18%)。阴虚火旺证中兼夹瘀血占64.70%,兼夹痰湿占11.76%;气阴两虚证中兼夹瘀血占84.67%,兼夹痰湿占2.00%;阴阳两虚证只有2例,例数较少,均无瘀血、痰湿夹杂。
纵观T1D患者兼证分布,血瘀证共有138例,其中证属气阴两虚证患者最多(92.03%),阴虚火旺证次之(7.97%);痰湿证仅有5例,例数较少,气阴两虚证患者占60.00%,阴虚火旺证占40.00%;所纳入患者中瘀血证、痰湿证均无阴阳两虚证病例,可能由于阴阳两虚证患者纳入病例量不足。T1D患者的中医主证、兼证分布情况见表1。
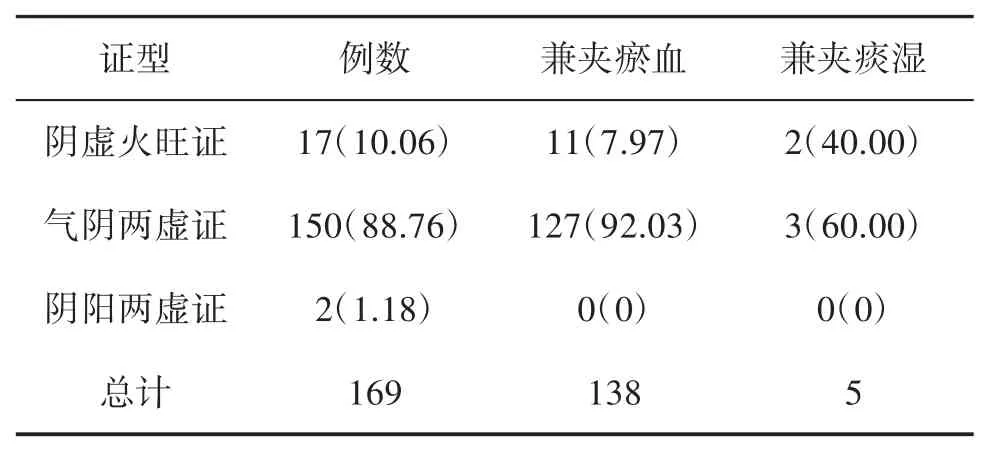
表1 T1D患者中医主证、兼证分布 n(%)
2.3 T1D患者主证、兼证证型的年龄、BMI、病程气阴两虚证的年龄比阴虚火旺证、阴阳两虚证高,阴阳两虚证BMI在3个证型中最高,而阴虚火旺证的糖尿病病程最长。组间多重比较,阴虚火旺证、气阴两虚证、阴阳两虚证患者的年龄、BMI、病程之间差异均无统计学意义(P>0.05)。T1D患者不同主证证型的年龄、BMI、病程比较见表2。
表2 T1D患者不同主证证型的年龄、BMI、病程比较(±s)

表2 T1D患者不同主证证型的年龄、BMI、病程比较(±s)
主证年龄/岁BMI/(kg·m-2)病程/年阴虚火旺证 41.13±13.010 22.03±4.270 7.59±9.676气阴两虚证 42.86±14.889 21.68±3.153 6.79±6.277阴阳两虚证 36.50±17.678 23.28±4.334 2.00±2.828
痰湿证患者的年龄、BMI、病程均高于血瘀证。但两证型患者的年龄、BMI、糖尿病病程之间差异均无统计学意义(P>0.05)。T1D患者不同兼证证型的年龄、BMI、病程比较见表3。
表3 T1D患者不同兼证证型的年龄、BMI、病程比较(±s)

表3 T1D患者不同兼证证型的年龄、BMI、病程比较(±s)
兼证年龄/岁BMI/(kg·m-2)病程/年血瘀证 43.76±15.810 21.832±3.112 7.09±6.744痰湿证 51.00±8.287 24.696±5.180 10.00±9.772
2.4 T1D患者主证、兼证证型的空腹血糖(FBG)、餐后血糖(PBG)和糖化血红蛋白(HbA1c) 阴虚火旺证的FBG比气阴两虚证、阴阳两虚证高,糖尿病病程也最长;气阴两虚证的PBG在3个证型中最高。组间多重比较,阴虚火旺证、气阴两虚证、阴阳两虚证患者的FBG、PBG和HbA1c之间差异均无统计学意义(P>0.05)。T1D 患者不同主证证型的 FBG、PBG、HbA1c比较见表4。
表4 T1D患者不同主证证型的FBG、PBG、HbA1c比较(±s)

表4 T1D患者不同主证证型的FBG、PBG、HbA1c比较(±s)
主证FBG/(mmol·L-1)PBG/(mmol·L-1)HbA1c/%阴虚火旺证 9.21±4.627 9.12±5.648 10.07±3.315气阴两虚证 8.73±4.581 12.94±6.605 9.03±2.085阴阳两虚证 7.62±0.226 11.21±5.325 8.64±2.175
痰湿证患者的FBG、PBG和HbA1c均高于血瘀证。但两证型患者的FBG、PBG和HbA1c之间差异均无统计学意义(P>0.05)。T1D患者不同兼证证型的FBG、PBG和HbA1c比较见表5。
表5 T1D患者不同兼证证型的FBG、PBG和HbA1c比较(±s)

表5 T1D患者不同兼证证型的FBG、PBG和HbA1c比较(±s)
兼证FBG/(mmol·L-1)PBG/(mmol·L-1)HbA1c/%血瘀证 6.92±3.043 11.99±6.313 9.00±2.013痰湿证 7.55±1.810 19.07±8.238 10.70±4.950
2.5 中医主证、兼证与T1D急性并发症发生率比较入组患者糖尿病急性并发症总的发生率分别为糖尿病酮症酸中毒(DKA)18.93%、糖尿病高血糖高渗状态(HHS)1.18%。阴阳两虚证、痰湿证的急性并发症发生率均较低,可能由于纳入样本量太小所致。比较阴虚火旺证、气阴两虚证、血瘀证中医证型的急性并发症,气阴两虚证DKA发病率最高,阴虚火旺证高血糖高渗状态发病率最高。但组间差异均无统计学意义(P>0.05)。T1D患者不同主证、兼证的急性并发症发生率见表6。
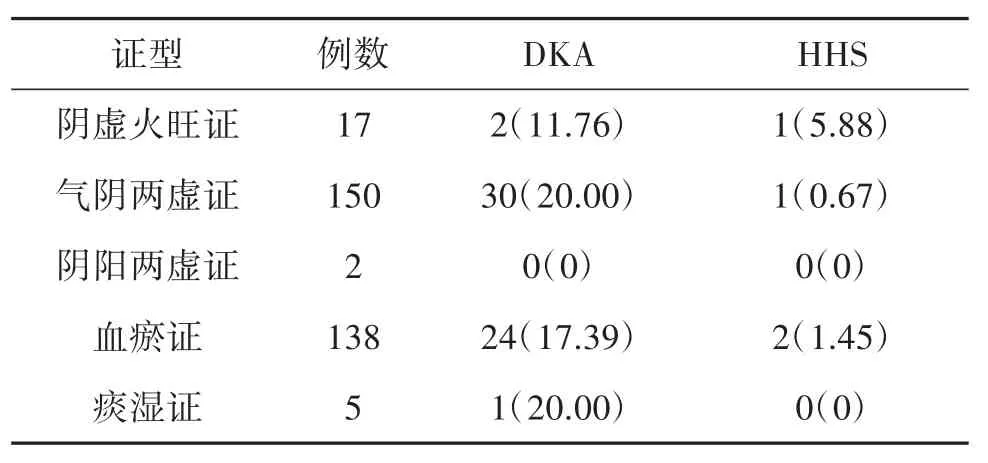
表6 T1D患者不同主证、兼证的急性并发症发生率 n(%)
2.6 中医主证、兼证与T1D慢性并发症发生率比较入组患者糖尿病慢性并发症总的发生率分别为糖尿病周围神经病变(DPN)47.93%、糖尿病肾病(DN)10.06%、糖尿病眼底病变(DR)7.69%、动脉粥样硬化症(AS)18.93%、冠心病(CHD)5.92%、脑梗塞(CI)6.51%。阴阳两虚证、痰湿证的慢性并发症发生率均较低,可能由于纳入样本量太小所致。比较阴虚火旺证、气阴两虚证、血瘀证中医证型的慢性并发症,阴虚火旺证的DN发生率明显高于其他各组(χ2=7.656 P=0.006)。比较其余各组中医证型的DPN、DR、动脉粥样硬化、冠心病、脑梗的发生率,差异均无统计学意义(P>0.05)。T1D患者不同主证、兼证的慢性并发症发生率见表7。

表7 T1D患者不同主证、兼证的慢性并发症发生率 n(%)
总体来说,阴虚火旺证、气阴两虚证、血瘀证、痰湿证组间比较,微血管并发症、大血管并发症、急性并发症的发生率无统计学差异(P>0.05)(由于阴阳两虚证纳入例数只有2例,误差较大,不做组间比较)。中医主证、兼证与T1D急、慢性并发症发生率见表8。

表8 T1D患者不同主证、兼证的急、慢性并发症发生率n(%)
3 结论
T1D患者主证中气阴两虚证患者最多(88.76%),阴虚火旺证者次之(10.06%),阴阳两虚证所占比例最低(1.18%),兼证分布血瘀证最多,痰湿证其次。T1D 主证、兼证与 T1D 年龄、BMI、病程、FBG、PBG、HbA1c及急性并发症并无明显统计学差异(P>0.05)。慢性并发症方面,阴虚火旺证的糖尿病肾病发生率明显高于其它各组(χ2=7.656,P=0.006)。比较其余各组中医证型的DPN、DR、动脉粥样硬化、冠心病、脑梗的发生率,差异均无统计学意义(P>0.05)。
4 讨论
1型糖尿病是免疫相关所致β细胞破坏引起胰岛素分泌减少的代谢性疾病[10-12]。从历史上来看,1型糖尿病在很大程度上被认为是儿童和青少年所患的疾病[13]。但几十年来,这种观点已经发生了变化,年龄不再是1型糖尿病的限制因素。成人1型糖尿病患者不在少数。
在全球范围内,1型糖尿病的发病率有很大的差异[14]。芬兰和撒丁岛的发病率最高[15]。而中国,是全球发病率最低的国家之一[14]。我国14岁以下儿童1型糖尿病发病率仅为0.51/10万人年[16],全年龄段1型糖尿病发病率为1.01[17]。中国在1型糖尿病领域的临床研究较为滞后,在1型糖尿病中医证型分布及发展规律方面的研究更是少之又少。现代中医应根据T1D患者的临床特点,结合现代医学发病机制,对T1D进行中医辨析及治疗。在此背景下,笔者开展了T1D中医证型的临床研究。
本研究中,从证型的分布来看,T1D发病率较高的为气阴两虚型,可达到88.76%。1型糖尿病的病理性质为本虚标实,病理因素包括虚实两方面。属虚的病理因素主要有肾虚、阴虚;属实的病理因素主要有燥热、瘀血、痰浊。纵观T1D兼证分布,血瘀证发病较高。说明瘀血在糖尿病的病因病机中具有一定的相关性,肾气阴两虚系其发病之本,此后燥热内生,阴虚火旺;燥热化火津成痰,痰浊阻络、久病人络致瘀,痰瘀互结致变证丛生;消渴日久,渐伤正气,精气被夺,终至阴损及阳,阴阳两虚。
从T1D的病程来看,主证中阴虚火旺证最长,其次是气阴两虚证,最短是阴阳两虚证;兼证中痰湿证最长,血瘀稍短;说明T1D阴虚贯穿病程的始终,初期以积热伤阴、阴虚燥热为主要病机,精微物质外泄,阴伤难复其原,终成气阴两虚之势。由于T1D患者以中青年为主,阴阳两虚证并不多见。从年龄来看,主证中气阴两虚证患者年龄最大,其次为阴虚火旺证,阴阳两虚证最小;兼证痰湿证年龄最大,血瘀证偏小。BMI指数显示痰湿证BMI指数最高,说明痰湿是肥胖发病的病理之一。而从血糖水平来看,痰湿证餐后血糖、HbA1c水平均稍高于其他证型,这一结果提示,痰湿证对DM具有一定的影响作用。但由于几组证型间比较均未见统计学差异,所以如希望得出更准确、理想的数据,可能需要通过不断扩大纳入患者的样本量来实现。
并发症是导致T1D患者死亡的主要因素[17-19]。本次研究来看,各种证型之间急性并发症的发生率无显著性差异。比较阴虚火旺证、气阴两虚证、血瘀证中医证型的慢性并发症,阴虚火旺证的DN发生率明显高于其它各组,发病率为29.41%,可能因为此证患者年龄高、病程长。糖尿病肾病素体肾虚,糖尿病迁延日久,耗气伤阴,阴液亏损,虚火亢盛而化为虚火,故阴虚火旺者多见;耗气伤津,五脏受损,兼夹痰、热、郁、瘀等致病,而见其他证型。阴阳两虚证、痰湿证的慢性并发症发生率均较低,可能由于纳入样本量太小所致。尽管现有的治疗方法无法预防糖尿病,但DCCT和EDIC的结果均表明,早期的血糖强化管理会在后续的随访中使患者获益[20]。中医所谓“治未病”“未病先防”“既病防变”。所以,如果根据并发症的中医证型分布规律,早期进行干预治疗,对延缓T1D的进展意义重大。由于流行病学调查样本量仍偏少,未能对可能影响中医证型的混杂因素进行剔除,未来可以进一步通过扩大样本量的方法,对一些混杂因素进行分层研究处理,以期对T1D中医证型作出更科学的判断。

