早期采用小剂量肝素治疗新生儿硬肿症的出凝血功能变化及其临床意义
张海军
(定西市人民医院,甘肃 定西 743000)
新生儿硬肿症的临床表现为体温下降和皮肤硬肿[1]。若得不到及时有效的治疗,会致使患儿发生弥散性血管内凝血(DIC)、肺出血及其他凝血功能障碍,严重者可伴发多器官功能损害甚至死亡[2]。选取52例新生儿硬肿症及同期足月生产且体重正常的新生儿作为研究对象,探讨早期采用小剂量肝素治疗新生儿硬肿症不同阶段的出凝血功能变化及其临床意义。
1 资料与方法
1.1 一般资料
选取2019年6月—2020年6月新生儿科收治的52例硬肿症患儿作为观察组,男婴28例,女婴24例,平均胎龄(38.56±2.49)w,平均体重(2.92±0.74)kg,平均发病日龄(4.14±3.16)d。轻度19例,中度24例,重度9例。选取52例同期足月生产且体重正常的新生儿作为对照组,男婴29例,女婴23例,平均胎龄(38.47±2.52)w,平均体重(2.44±0.48)kg。纳入标准:所有患儿均符合《实用新生儿学》中硬肿症的诊断标准,足月且体重正常。排除标准:伴有出血性疾病、重症感染及多器官功能损害的患儿。对肝素钠过敏的患儿。本研究经本院医学伦理委员会审批通过,所有患儿家属均已签署知情同意书。各组新生儿在性别、胎龄及体重等基线资料上比较差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
硬肿症患儿均采用暖箱复温、补热补液、纠正酸中毒、抗感染、抗惊厥、改善微循环及吸氧、脱水与利尿等对症治疗,并用水胶体敷料敷贴于硬肿部位。对血液高凝的患儿给予小剂量肝素钠治疗,首次给予6 U/kg肝素钠静脉注射,间隔6 h后再注射一次,根据凝血指标改善情况将给药间隔时间调整为8 h、12 h或24 h,逐渐减少给药频率,直至停药。
1.3 观察指标
比较观察组不同的分级及对照组新生儿的凝血酶原时间(PT)、活化部分凝血酶时间(APTT)、纤维蛋白原(FBI)及血小板计数(PLT)等出凝血功能指标阳性率,不同分级的患儿小剂量肝素治疗效果及发生DIC、肺出血及死亡等不良预后的发生率。凝血功能指标恢复正常为“显效”,凝血功能指标异常程度有所缓解为“有效”,凝血功能异常程度加重为“无效”,显效率和有效率之和为总有效率。
1.4 统计学方法
采用SPSS 22.0进行数据分析,计数资料以例(%)表示,组间比较采用χ2检验,P<0.05表示差异具有统计学意义。
2 结果
2.1 两组新生儿出凝血功能指标阳性率比较
观察组的出凝血功能指标PT、APTT、FBI及PLT阳性率均显著高于对照组(P<0.05)。随新生儿硬肿症分级增高,出凝血功能指标PT、APTT、FBI及PLT阳性率也显著升高(P<0.05),见表1。
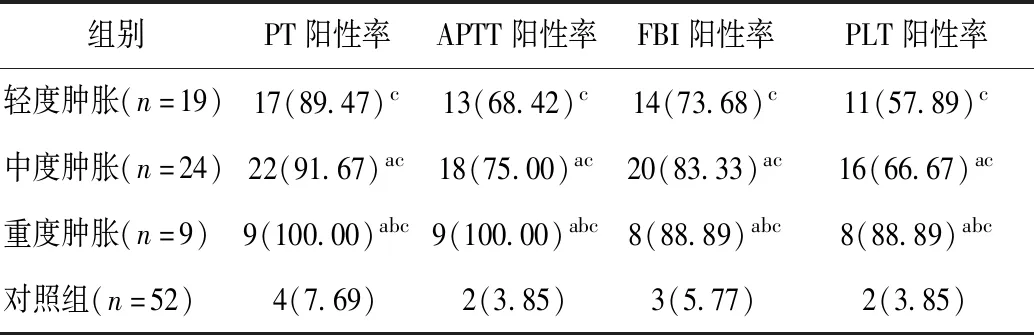
表1 两组新生儿出凝血功能指标阳性率比较 例(%)Tab.1 Comparison of positive rate of coagulation function index of newborns in two groups case(%)
2.2 不同分级的小剂量肝素治疗效果比较
随着新生儿硬肿症分级的提高,小剂量肝素治疗的总有效率显著降低(P<0.05),见表2。

表2 不同分级的小剂量肝素治疗效果比较 例(%)Tab.2 Comparison of therapeutic effects of small dose heparin of different degrees case(%)
2.3 不同分级的不良预后发生率比较
随着新生儿的分级提高,患DIC、肺出血等并发症的发生率及死亡率也显著升高(P<0.05),见表3。

表3 不同分级的不良预后发生率比较 例(%)Tab.3 Comparison of poor prognosis occurrence rates of different degrees case(%)
3 结论
新生儿硬肿症的主要治疗手段是在保暖复温的基础上对症治疗,帮助患儿恢复体温调节能力,改善血液微循环,减少并发症及死亡率[3]。本研究发现,观察组的出凝血功能指标PT、APTT、FBI及PLT阳性率均显著高于对照组。随着新生儿硬肿症的分级提高,出凝血功能指标PT、APTT、FBI及PLT阳性率也显著升高,小剂量肝素治疗总有效率显著降低,患儿DIC、肺出血等并发症发生率及死亡率显著升高。可能是轻度肿胀时DIC高凝发生率高,重度肿胀时DIC低凝发生率高,在血液高凝时期使用小剂量肝素治疗效果更佳。由此可见,新生儿硬肿症的分级越高,出凝血功能异常越严重,DIC及肺出血等并发症发生率及死亡率也越高。早期采用小剂量肝素治疗可显著改善硬肿症患儿的出凝血功能,降低DIC及肺出血等并发症的发生率及死亡率,越早治疗效果越好。

