人性化护理模式在新生儿肺炎患儿护理中的临床效果
范红玲
(临夏州人民医院,甘肃 临夏 731100)
新生儿肺炎(NP)可诱发低氧血症,严重者可导致多器官功能衰竭甚至危及生命[1]。本研究旨在探究人性化护理模式在新生儿肺炎护理中的临床效果。
1 资料与方法
1.1 一般资料
选取2019年6月—2020年5月临夏州人民医院收治的58例新生儿肺炎患儿,随机分为常规护理组和个性化护理组,每组各29例。常规护理组中男婴18例,女婴11例,平均胎龄(38.25±3.28)周,平均病程(3.27±1.63)d。顺产13例,剖宫产16例,平均出生体重(3.26±0.46)kg。个性化护理组中男婴19例,女婴10例,平均胎龄(38.36±3.15)周,平均病程(3.24±1.59)d。顺产12例,剖宫产17例,平均出生体重(3.37±0.38)kg。
纳入标准:参照《实用新生儿学(第四版)》中新生儿肺炎诊断标准确诊为NP患儿。排除标准:①有产伤或心血管畸形的患儿,②伴先天性呼吸道疾病、原发性呼吸暂停及新生儿呼吸窘迫综合征等呼吸系统疾病的患儿,③合并严重器质性病变患儿。两组患儿的性别、胎龄构成比、NP病程、分娩方式及出生体重等基线资料比较差异不显著(P>0.05),具有可比性。
1.2 护理方法
常规护理组采用常规护理模式。个性化护理组给予个性化护理。①体位护理:定期调整患儿体位,确保患儿呼吸道通畅。调整体位前用手轻扣患儿背部3~5 min,按需吸痰。②喂养护理:按需喂奶,不宜过饱,喂养后用手轻扣患儿背部,避免患儿呛咳吐奶,及时清洁患儿口腔,避免患儿感染。③抚触护理:喂养前2 h或喂养后1 h,抚触按摩患儿背部和臀部15~20 min,通过语言、眼神与患儿交流互动,并控制好抚触力度。④环境支持:病房温度控制在22℃~24℃,湿度55%~65%,定期对病房进行通风消毒。
1.3 观察指标
(1)比较两组NP患儿护理干预前与干预7 d后的血氧饱和度(SpO2)、呼吸频率(RR)及心率(HR),连续监测3次后取平均值。(2)比较两组NP患儿咳嗽湿罗音等临床症状消失时间、体温恢复正常时间及住院时间。(3)比较两组NP患儿的肺炎复发率。
1.4 统计学方法
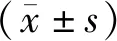
2 结果
2.1 两组患儿护理干预前后SpO2、RR、HR水平比较
个性化护理组干预7 d后的SpO2、RR及HR水平均显著优于对照组(P<0.05),见表1。

表1 两组患儿SpO2、RR及HR水平比较Tab.1 Comparison of SpO2,RR and HR levels of two groups
2.2 两组患儿临床症状消失时间、体温恢复正常时间及住院时间比较
个性化护理组咳嗽消失时间(3.88±1.49)d、湿罗音消失时间(3.86±1.72)d、体温恢复正常时间(1.27±0.35)d及住院时间(8.48±2.39)d,均短于对照组(P<0.001),见表2。

表2 两组患儿临床症状消失时间、体温恢复正常时间及住院时间比较Tab.2 Comparison of clinical symptoms disappearance time,body temperature returning to normal time and hospitalization time of two groups
2.3 两组患儿肺炎复发率比较
个性化护理组患儿肺炎复发2例,复发率占6.90%,均显著低于常规护理组(P<0.05),见表3。
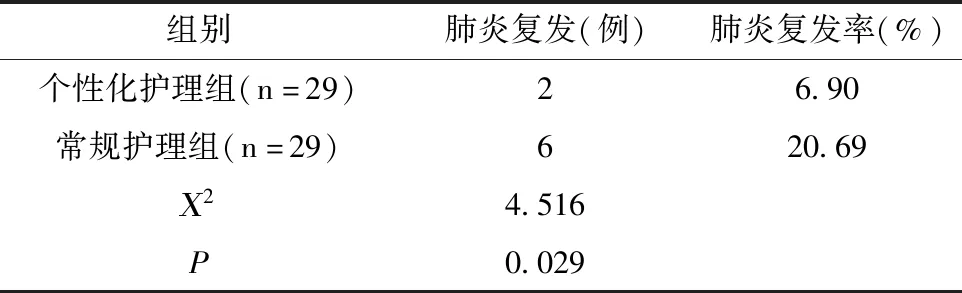
表3 两组患儿肺炎复发率比较 例(%)Tab.3 Comparison of pneumonia reoccurrence rates of two groups case(%)
3 讨论
研究发现,个性化护理组患儿干预7 d后的SpO2、RR及HR水平均优于对照组。个性化护理组咳嗽湿罗音的消失时间、体温恢复正常时间及住院时间均短于对照组。个性化护理干预能显著改善NP患儿肺部通气功能,缓解咳嗽湿罗音等临床症状,缩短患儿的恢复时间和住院时间。体位护理可帮助患儿及时排出肺泡周围及气管内的痰液,改善肺部通气功能[2]。抚触护理可促进NP患儿分泌β-内啡肽,减少患儿的应激反应,增强其膈肌收缩力,提高肺活量和血氧饱和度[3],加速患儿的恢复。本次研究中,个性化护理组患儿肺炎复发2例,复发率占6.90%,均显著低于常规护理组,说明个性化护理干预能有效减少NP患儿肺炎的复发率。给予患儿喂养护理及环境护理,可有效避免患儿口腔、室内环境等二次感染,减少肺炎复发率。
个性化护理干预能改善NP患儿的肺部通气功能,缓解咳嗽湿罗音等临床症状,缩短患儿的恢复时间和住院时间,并有效减少肺炎复发率。

