新型冠状病毒肺炎住院患者营养风险和营养支持现状分析
王杨,蔡海娜,徐琴鸿,顾芬
新型冠状病毒肺炎(COVID-19)是由新型冠状病毒(SARS-CoV-2)通过飞沫、接触及气溶胶传播感染人而引起的一种呼吸道传染病[1]。严重者可引起呼吸衰竭、休克及多器官功能衰竭等并发症,对其发病和致病机制尚未完全掌握,而且目前仍缺乏有效的治疗手段。美国营养与膳食学会建议应将营养治疗作为人类免疫缺陷病毒感染患者的常规治疗手段[2-4]。营养是提高人体免疫力的关键,健康的免疫系统足以抵抗病毒入侵。虽中华医学会肠内肠外营养学分会专家组已发布了针对COVID-19 患者医学营养专家建议[5],但临床上仍可能存在营养处方不合理,规范营养支持率较低等现象[6]。目前,国内针对营养支持方案及指南解读的研究较多,而对规范营养支持的现状调查较少。本文对COVID-19 住院患者进行营养风险及营养支持现状调查,了解存在营养风险的患者比例、营养状况变化及规范营养支持的情况,为进一步采取规范且科学的营养干预措施提供依据。现报道如下。
1 资料与方法
1.1 对象 本研究采取便利抽样的方法,选取2020 年1 月29 日至2 月21 日宁波市两家三甲定点隔离收治医院的90例COVID-19 住院患者为研究对象。纳入标准:(1)符合COVID-19 诊断标准(根据第四版新型冠状病毒诊疗方案);(2)年龄≥18 岁;(3)无胃肠功能障碍;(4)无精神疾病;(5)住院时间≥15 d;(6)知情同意并自愿参加本研究。排除标准:合并严重心、肝、肾、代谢性、内分泌及肿瘤疾病患者。本研究符合《赫尔辛基宣言》要求。
1.2 研究工具
1.2.1 一般资料 记录患者性别、年龄、身高、体质量、文化程度、疾病分型及合并基础疾病等。
1.2.2 营养风险筛查表(NRS 2002)2002 年由欧洲肠内肠外营养学会发表的营养评定工具,具有较好的循证基础[7]。该量表有3 个维度,包括疾病对患者营养状况影响程度评分、营养状态受损评分和年龄评分。3 个维度得分相加即为总分,共7 分,NRS 2002≥3 分表示有营养风险,需要立即制定营养支持计划,<3 分表示不存在营养风险。营养风险是个动态变化的过程,按照宁波市护理质控评分标准,研究组成员分别于第1、7、14 天进行筛查。
1.2.3 实验室指标 根据诊疗计划收集第1、7、11、15 天反映营养指标的血红蛋白、总蛋白和白蛋白数值。
1.2.4 营养支持状况 收集患者住院第14 天内的营养支持状况,包括肠内营养(EN)及肠外营养(PN)。PN 为经静脉滴注营养素产品(脂肪乳、氨基酸、葡萄糖等),持续使用≥5 d。EN 为口服及管饲营养制剂,持续使用≥5 d。营养支持原则推荐采用五阶梯营养治疗[5],胃肠功能正常或部分正常的患者首选EN[8]。
1.3 资料收集方法和质量控制 经病例采集系统收集上述所有资料,不直接和患者接触。数据的录入经第二人核对,保证数据的真实、准确和有效性。
1.4 统计方法 采用SPSS 22.0 软件进行分析,呈正态分布的计量资料以均数±标准差表示,采用独立样本 检验或单因素方差分析;计数资料以率表示,采用多个独立样本列联表的2检验。<0.05 为差异有统计学意义。
2 结果
2.1 一般资料情况 本研究共纳入患者90 例,其中男33 例,女57 例;平均年龄(49.6±14.9)岁,平均身高(1.6±0.08)m,平均体质量(64.9±12.5)kg;初中及以上学历62 例;合并基础疾病(高血压,糖尿病及肺部疾病)20 例;普通型81 例,重型8 例,危重型1 例;平均住院时间(16.81±2.8)d。
2.2 营养风险筛查情况 营养风险发生率第1 天为12.2%,第7 天为32.2%,第14 天高达48.9%;COVID-19 住院患者随着患病时间的增加,营养风险发生率越来越高(<0.05)。见表1。

表1 90 例COVID-19 住院患者营养风险筛查情况 例(%)
2.3 实验室指标变化情况 各住院时间点血红蛋白和白蛋白水平差异均有统计学意义(均<0.05),见表2。
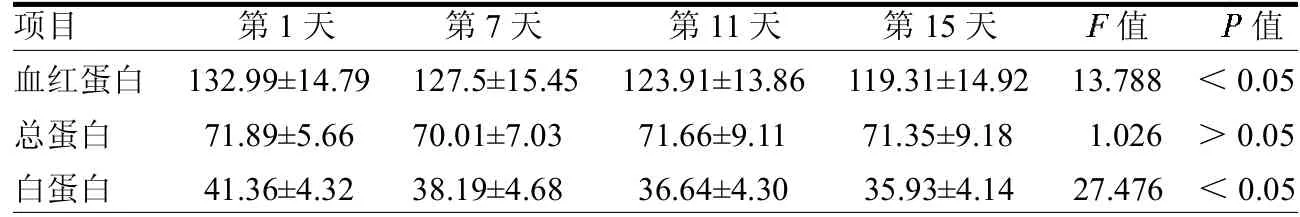
表2 90 例COVID-19 患者不同时间点实验室相关指标比较 g/L
2.4 营养支持情况 13.0%的无营养风险患者和全部有营养风险的患者接受了营养支持,72.7%的有营养风险患者和13.0%的无营养风险患者接受PN支持,两组差异有统计学意义(<0.05)。见表3。
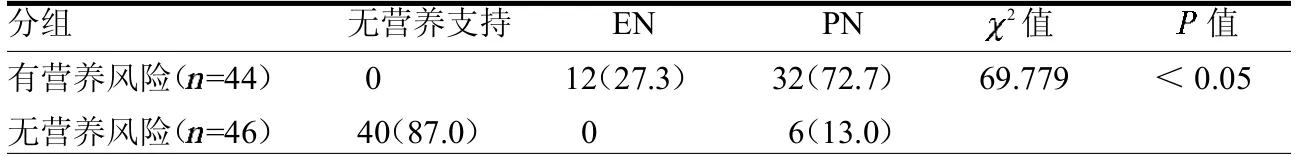
表3 第14 天营养支持情况 例(%)
3 讨论
本研究结果显示,随着患病时间的增加,患者营养风险发生率由入院时的12.2%上升至48.9%。NRS 2002 营养风险发生率的提高主要与白蛋白<35 g/L及饮食减少人群占比增多有关。入院第2 周时有86.7%的患者出现不同程度的饮食减少情况。进食量减少可能与口服阿比多尔、达芦那韦或氯喹抗病毒药,引起恶心、呕吐等胃肠道不适,外加病房饮食种类单一,色香味欠佳,影响摄食有关。王玉红等[9]和张建红等[10]也证实了抗病毒药对胃肠道的剧烈影响。方军等[11]的研究报告指出COVID-19 患者引起食欲不振与疾病本身相关,此症候群占到30%。因此,多重因素导致患者的营养风险发生率提高,临床医务人员需引起重视。
血红蛋白和白蛋白是反映机体内部营养情况的重要指标,本研究结果显示,入院第15 天时的血红蛋白和白蛋白数值较入院时下降(<0.05)。而总蛋白在15d内未发生明显变化,可能与诊疗方案中输注丙种球蛋白有关。指标低于正常值即提示患者存在营养不良的风险[12]。第15 天白蛋白<35 g/L,血红蛋白(女<110 g/L,男<120 g/L)的患者分别占到42.2%及32.2%,其中这两项指标的最低数值为28.3 g/L、84 g/L(女)及103g/L(男)。这说明近半数患者存在营养不良的风险,究其原因主要是当有病毒入侵人体时,人体会产生激烈的免疫反应,临床上会出现胃纳差、腹泻等营养吸收障碍的表现;同时组织、肌肉或器官逐渐消耗、继发感染和应激等增加则会使患者对营养的需求量增加,供需不平衡,易导致营养不良风险的发生。与张勇湛等[13]的研究结果相一致。
Ververs 等[14]在应对病毒感染的治疗中,发现早期进行营养问题纠正及营养支持,有利于疾病转归。中华医学会肠内肠外营养学分会专家组发布的指南对规范营养支持的标准进行了解释[5,8]。本研究结果显示,虽然全部有营养风险的患者接受了营养支持治疗,但EN∶PN例数为3∶8,EN治疗均是口服瑞能营养液,且13%的无营养风险患者也接受了营养支持治疗,这提示目前针对COVID-19 住院患者营养支持存在不规范性。这可能与医护人员未根据患者体质量和疾病代谢特点供给合适的营养素及量,只关注了疾病本身,而忽略了营养支持的重要性,以及未认真学习营养支持指南等有关。与谢浩芬等[6]探究胃肠肿瘤营养支持情况差的原因相类似。而且突发COVID-19疫情,临床上无科学完善的多学科营养团队,无规范的营养支持流程可供参考。
综上所述,COVID-19 住院患者后期营养风险发生率较高,营养支持有待规范,应引起重视。医务人员需继续学习相关专家建议,使有营养风险的患者尽早接受科学且规范的营养干预。未来的研究将对患者饮食中的各营养素成分进行分析,对规范营养支持的具体实践细节需要临床进一步研究和探讨,而且更需要关注患者出院后的营养管理。

