急性输入袢梗阻致十二指肠穿孔1例
林 旋,张建康,张坚红
(1. 赣南医学院2018级硕士研究生;2. 赣南医学院2019级硕士研究生;3. 赣南医学院第一附属医院肝胆胰外科,江西 赣州 341000)
急性输入袢梗阻是胃大部切除术后极其少见的并发症,发生率仅为0.3%[1],通常发生于Billroth-Ⅱ式。急性输入袢梗阻治疗不及时会导致肠管坏死、穿孔等严重后果[2]。现将我科收治的1例Billroth-Ⅱ式胃大部切除术后急性输入袢梗阻病例报道如下。
1 病例资料
1.1 临床资料患者,男,46岁,因“腹痛腹胀1天”入院。患者入我院前1 天就诊于当地医院,诊断为急性胰腺炎,予以对症支持治疗,病情无好转,转入我院进一步诊治。既往因胃溃疡行胃大部切除术,有肺结核病史,已治愈。入院体格检查:体温37.9 ℃,脉搏105 次/分,血压97/81 mmHg。神志清楚,皮肤、巩膜无黄染。腹部平坦,上腹部正中见上述手术瘢痕,腹肌稍紧,上腹部压痛、反跳痛,肠鸣音3次/分。
1.2 辅助检查实验室检查:白细胞8.02×109·L-1,中性粒细胞比率78.2%,血淀粉酶1 663 U·L-1,总胆红素31.5 μmol·L-1,肾功能、电解质、凝血分析基本正常。腹部CT 提示胰腺稍增粗,边缘毛糙,胰管轻度扩张;胃-肠吻合口术后改变,十二指肠扩张、积液;腹盆腔大量积液(图1)。
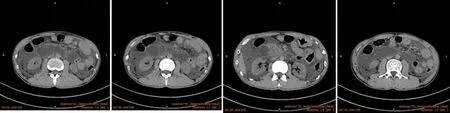
图1 入院后腹部CT
1.3 诊断及治疗综合分析后诊断为急性输入袢梗阻,急诊行剖腹探查术。术中见原切口下方肠管粘连,腹腔内约有2 000 mL 脓性胆汁样液体,胰腺形态可,胃空肠毕Ⅱ式吻合,部分远端空肠疝入空肠结肠系膜间隙形成内疝,压迫输入袢致十二指肠扩张、积液,降部与水平部交界处见一大小约2.0 cm×2.0 cm 破口,上腹膜后脓液积聚。行腹内疝松解、闭合空肠结肠系膜间隙、十二指肠穿孔修补、大网膜包裹加固、十二指肠降部造瘘、空肠造瘘(留置营养管)、十二指肠旁引流(留置两根双套管)、盆腔引流,并将胃管置入输入袢。术后相继出现十二指肠瘘、腹腔出血(图2),予以通畅引流、营养支持、维持电解质酸碱平衡等对症治疗,患者痊愈出院。出院时情况:无腹痛腹胀、发热等不适,半流质饮食,二便正常。腹部无明显阳性体征,留置十二指肠造瘘管(已夹闭),留置空肠营养管、十二指肠旁引流管。各项生化检查基本正常。术后2 周返院复查腹部CT,提示腹腔积液明显减少(图3)。术后1 月返院复诊,未诉不适,拔除十二指肠造瘘管、空肠营养管、十二指肠旁引流管。

图2 术后第4天腹部CT

图3 术后2周腹部CT
2 讨 论
输入袢梗阻是胃大部切除Billroth Ⅱ式吻合术后少见的并发症,发病突然,病情变化快,死亡率高。急性输入袢梗阻多发生于Billroth Ⅱ式结肠前输入袢对胃小弯的吻合术式,多由腹内疝、扭曲成角、粘连、横结肠压迫、肿瘤等引起。完全性输入袢梗阻者临床表现为上腹部剧烈疼痛,频繁呕吐,呕吐物多不含胆汁[3-4],呕吐后腹痛无缓解,肛门可有排气排便。合并十二指肠坏死、穿孔时有弥漫性腹膜炎体征[5]。在临床上胃大部切除术后患者出现上述表现时,均应考虑急性输入袢梗阻。
由于手术时十二指肠残端已关闭,当出现输入袢梗阻时,多为闭袢性梗阻。大量胆汁、胰液等积聚于输入袢内,如梗阻不能及时解除,极易发生十二指肠坏死、穿孔。本例患者在发病24 h 内发展至十二指肠穿孔、弥漫性腹膜炎,进一步说明本病症进展极快。因此,急性输入袢的诊断一旦明确,应积极手术治疗,力争在肠坏死、穿孔前手术解除梗阻。手术方式视术中情况而定,宜简单有效[6]。因腹内疝致输入袢梗阻,无十二指肠坏死、穿孔者,则行腹内疝松解、闭合空肠结肠系膜间隙;合并十二指肠坏死、穿孔者,视病变范围、位置等采取相应的手术方式,如十二指肠坏死范围广泛者,急诊行胰十二指肠切除术也是不可避免的,同时十二指肠减压、腹腔充分引流以及远端空肠营养管的放置非常重要。

