PDCA管理法降低新生儿重症监护病房多重耐药菌发生
韩静静,邓敏,成于珈
(1.武汉大学人民医院东院区感染预防与控制办公室,武汉 430060;2.华中科技大学同济医学院附属协和医院医院感染管理科,武汉 430030)
新生儿重症监护病房(neonatal intensive care unit,NICU)患儿多为(极)早产儿、极(超)低出生体质量儿,这类患儿免疫功能低下,病情危重,住院时间长,侵入性操作多,因此NICU是医院感染的高发部门。若患儿长时间接受抗菌药物治疗,极易出现耐药,给临床治疗带来极大困难[1-2]。近年来报道NICU中多重耐药菌(multi drug resistent organisms,MDRO)的检出不断增加[3],MDRO感染已经成为危及新生儿生命、导致住院费用增加及医疗纠纷的主要原因之一。从CHINET中国细菌耐药监测结果看,2013年及2015年我国儿童、新生儿中血标本来源的耐碳青霉烯肺炎克雷伯杆菌(Carbapenem-resistant Klebsiella pnermoniae,CRKP)的检出率明显高于成人,且中国儿童群体的耐甲氧西林金黄色葡萄球菌(Methicillin-resistant Staphylococcus aureus,MRSA)、泛耐药鲍曼不动杆菌(Extensively drug resistantAcinetobacterbaumannii,XDRAB)和CRKP呈上升趋势。在新生儿人群中日趋严峻的MDRO感染趋势,尤其较高的耐碳青霉烯类肠杆菌(Carbapenem-resistant Enterobacteriaceae,CRE)检出率可能与医院感染防控措施落实不到位、过多的抗菌药物暴露及宿主本身因素等均有关系[4-7]。2017年,国家卫生计划生育委员会办公厅《关于进一步加强抗菌药物临床应用管理遏制细菌耐药的通知》(国卫办医发[2017]10号)中指出:对基层医疗机构以及二级以上医疗机构中,抗菌药物临床使用量大、使用级别高、容易产生问题的重症监护病房、新生儿室等科室要重点加强抗菌药物管理。2018年,国家卫生计划生育委员会再次发文《关于持续做好抗菌药物临床应用管理有关工作的通知》(国卫办医发(2018)9)号,强调要采取综合措施加强儿童抗菌药物临床应用管理。如何有效遏制NICU的细菌耐药、避免MDRO感染,是目前亟待解决的重要问题[8-11]。近年来,我院NICU的MDRO检出也有明显增加趋势。因此,笔者采用戴明环(PDCA)循环法,对NICU通过多举措加强院感防控措施落实及规范抗菌药物合理使用,观察是否会降低MDRO发生。
1 资料与方法
1.1研究对象及干预措施 选取武汉大学人民医院NICU为干预科室,2016年7月—2017年12月,通过多举措防控医院感染发生、规范临床医生抗菌药物合理使用,观察院感发生率、抗菌药物使用情况及MDRO检出和感染率的变化。
1.1.1计划(plan,P) 时间:2016年7—12月。通过鱼骨图和柏拉图分析武汉大学人民医院NICU的MDRO增多的主要原因,包括:医务人员过度依靠抗菌药物预防感染;院感防控核心措施执行不力;对感染患儿和易感患儿管理不够;手卫生依从性差;抗菌药物使用策略制定、培训、落实不够。针对上述问题制定NICU多重耐药菌管控工作方案和实施细则,具体工作实施包括医院感染防控措施落实及抗菌药物合理使用管理两方面。建立NICU多重耐药菌多学科管控团队,包括:NICU科主任、护士长、质控医生、质控护士、医院感染管理专职人员、临床药师、医疗部干事,定期召开NICU多重耐药菌多学科管控团队小组会议。
1.1.2执行(do,D) 时间:2017年1—9月。NICU多重耐药菌管控工作方案实施方案:先行推进医院感染防控措施落实,再行推进抗菌药物合理使用。
(1)医院感染防控措施落实。时间:2017年1—9月。①加强对感染源的关注和管理:尤其是多重耐药菌、肺炎、腹泻、脓疱疮等皮肤软组织感染的患儿,放置在“隔离病房”进行隔离,专人管理,物品专用,诊疗、查房、清洁消毒均在最后。②切断传播途径,加强手卫生管理:通过监管、督查和奖惩措施等提高医务人员及保洁人员的手卫生依从性;制定环境物体表面及设备清洁消毒流程,并加强培训、管理。③加强对易感人群的关注和管理:设置“保护性隔离”病房,对体质量≤1500 g、胎龄≤30周的患儿进行保护性隔离,专人管理,诊疗、查房、清洁消毒均优先。④加强高危环节[经外周静脉置入中心静脉导管(peripherally inserted central catheter,PICC)、气管插管等]的感染防控:建立科内血管通路管理团队及呼吸道管理团队,对进行PICC 穿刺和维护、气管插管和拔管的医务人员进行资质考核、授权管理,制定PICC管理制度、PICC穿刺和维护操作流程及气管插管、拔管指征及操作流程,采用拍摄标准操作视频及幻灯片讲解等方式对医务人员加强培训和管理。
(2)抗菌药物合理使用管理。时间:2017年3—9月。①行政管理:NICU多重耐药菌多学科管控团队制定NICU抗菌药物管理策略,将抗菌药物策略由“入院患儿常规预防使用抗菌药物”改变为“风险评估、病原学及时送检及持续感染监测”策略:入院时尚无感染表现的患儿不常规经验使用抗菌药物,入院后持续病情监测,若有感染表现及时病原学送检。初始经验用药需结合新生儿的生理及疾病特点,并根据科室病原菌分布及耐药情况选择抗菌药物,待病原学结果出来后及时调整抗菌药物使用。严格控制含酶抑制剂类及碳青霉烯类抗菌药物的使用管理,使用特殊使用级抗菌药物需经医院抗感染治疗专家库及临床药师会诊后方可使用。无多重耐药菌感染风险或确诊非多重耐药菌,首选青霉素类、第1代或第2代头孢菌素;对产超广谱 β-内酰胺酶(extended-spectrum β-lactamases,ESBLs)的细菌,再考虑使用含酶抑制剂的复方制剂或碳青霉烯类;给药后需根据患儿临床表现以及病原学结果及时调整治疗策略。②技术支持:请呼吸内科医生、感染科医生、重症医学科医生、临床药师、微生物专家、感染防控专家在NICU开展一系列讲座,包括感染诊疗思维的培训、不同感染性疾病的感染特点和病原学特点、不同部位感染的常见致病菌、不同微生物及耐药菌的感染特点和治疗策略、药动学及药效学特点、抗菌药物的滥用与多重耐药菌的关系等。纠正医生过度依赖抗菌药物进行“保驾护航”、无论是否感染均使用抗菌药物及“越高级的抗菌药物越好”的错误观念。
1.1.3检查(check,C) 时间:2017年7—9月。制定院感防控措施落实督导表,分析和总结院感防控措施的落实情况。通过医院感染实时监控系统总结分析每月NICU的医院感染发生率及MDRO检出情况。药学部每月汇总、分析NICU抗菌药物使用情况。NICU多重耐药菌多学科管控团队每月对NICU的医院感染防控措施落实情况、医院感染发生率、MDRO检出情况及抗菌药物合理使用情况进行总结、分析和持续改进。比较干预前后院感发生率、抗菌药物使用情况及MDRO检出率有无降低。
1.1.4处理(action,A) 时间:2017年9—12月。NICU多重耐药菌多学科管控团队根据检查结果,确定院感防控措施落实情况及抗菌药物合理使用情况,是否对MDRO的发生有改善效果。将有效的院感防控措施及抗菌药物合理使用策略纳入今后日常管理,列为标准化,制定以下标准操作规程:《新生儿多重耐药菌管理制度和流程》《新生儿抗菌药物使用管理制度和规范》《新生儿特殊使用级抗菌药物使用管理制度和流程》《新生儿医院感染管理制度》《新生儿保护性隔离实施管理制度和流程》《新生儿手卫生管理制度》《新生儿PICC 操作流程和规范》等。
1.2细菌培养和鉴定 标本应在2 h内送检,下呼吸道标本在接种前行细胞学筛选,即痰涂片光镜检查每低倍视野鳞状上皮细胞<10个、白细胞>25个或鳞状上皮细胞:白细胞比值<1:2.5为合格标本。按《全国临床检验操作规程》(第3版)进行微生物培养、分离、鉴定,应用世界卫生组织(WHO)推荐的 K-B纸片扩散法进行药敏试验,均按美国临床实验室标准化协会(CLSI)2012标准判断结果。
1.3判定标准 NICU医院感染目标性监测按照《医院感染监测规范》(2009年)要求开展。每例调查对象一旦出现感染或可疑感染症状、体征,即按要求采集相应部位标本及血培养标本,进行病原菌分离、鉴定,同时进行药敏试验,确定医院感染病例及MDRO检出情况。医院感染诊断标准参照2001年《医院感染诊断标准( 试行)》。科室对MDRO的防控按照《多重耐药菌医院感染预防与控制技术指南(试行)》(2011年)及《多重耐药菌医院感染预防与控制中国专家共识》(2015年)。MDRO的诊断标准参考2010年美国、瑞典等制定的《医疗机构耐药菌MDR、XDR、PDR的国际标准化定义专家建议(草案)》[11]。其中,重点多重耐药菌是指耐甲氧西林的金黄色葡萄球菌、耐万古霉素的肠球菌、耐碳青霉烯的肠杆菌、耐碳青霉烯的铜绿假单胞菌、耐碳青霉烯的鲍曼不动杆菌。定植是指在患者体表部位或深部标本中检出病原菌,而无其他感染症状。
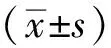
2 结果
2.1基本特征 在对NICU进行医院感染目标性监测的基础上,将2016年7—12月NICU患者医院感染发生情况、MDRO检出情况及抗菌药物使用情况作为干预前组;将2017年7—12月NICU患者的医院感染发生情况、MDRO检出情况及抗菌药物使用情况作为干预后组。干预前后,两组患者的性别构成、体质量构成、胎龄构成、APagar评分、标本送检率等差异无统计学意义(P>0.05)。见表1。
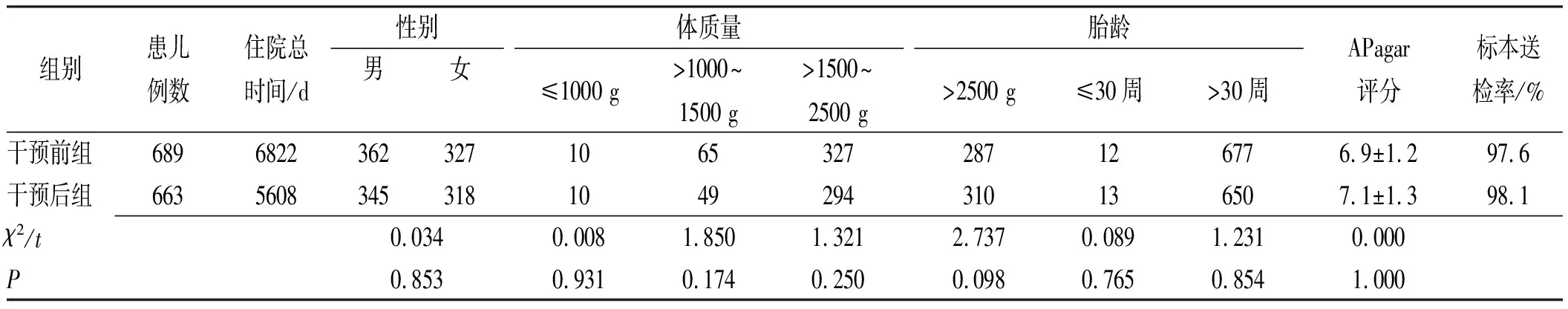
表1 干预前组和干预后组患者的基本特征
2.2医院感染发生率 干预后医院感染发生率为0.75%,较干预前(2.03%)明显降低(χ2=3.981,P=0.046),见表2。
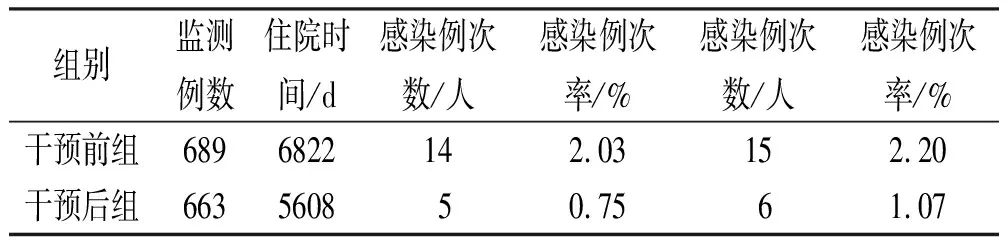
表2 干预前后医院感染发生率
2.3人均使用抗菌药物费用及抗菌药物使用情况 干预后,人均使用抗菌药物费用由(1266.28±234.54)元降到(906.11±189.24)元(t=1.324,P<0.01);人均使用抗菌药物时间由(10.21±3.64)d降到(8.76±2.81)d(t=1.782,P=0.012);特殊使用级抗菌药物使用率由
30.19%降到18.00%(χ2=9.784,P<0.01)。
2.4病原菌中MDRO检出情况 干预后,MDRO检出率显著下降(χ2=17.059,P<0.01),重点MDRO检出率降至0(χ2=11.866,P<0.01),见表3。

表3 干预前后的MDROs检出情况
2.5MDRO致医院感染情况 干预后,患者MDRO检出率由显著下降(P<0.01),MDRO致医院感染率下降(P=0.031),见表4。

表4 干预前后MDRO致医院感染患者的情况
3 讨论
新生儿器官功能尚不完善、免疫机制尚未健全、肠道微生态有待建立,若院感防控措施不当或过度使用抗菌药物可致MDRO感染或者死亡。我院NICU采用PDCA管理方式通过院感防控措施和规范抗菌药物合理使用等多举措来减低医院感染发生,减少MDRO传播和检出,最终促进抗菌药物合理使用,效果显著。
干预前,院感专职人员对NICU的感染防控情况及抗菌药物使用情况进行调研、分析,发现存在院感防控措施落实不够、院内交叉传播风险较高、抗菌药物不合理使用多见等问题。医务人员存在过度依靠抗菌药物来降低感染发生的误解,存在如下“恶性循环”:不注重院感防控措施落实→为避免感染发生,过多依赖抗菌药物→MDRO产生增加→防控措施不到位导致MDRO传播→大量使用抗菌药物。对“若预防性应用抗生素不合理,早产儿可出现菌群失调,増加耐药菌株发生院内感染的风险”理解和落实不够。早产儿出生后早期正常菌群尚未建立,此时预防性应用抗菌药物可使正常菌群建立延迟,促使感染发生。目前研究尚无足够证据说明,抗菌药物治疗可减少在中心静脉置管和机械辅助通气患儿感染发生率及相关死亡率。因此在后续的干预过程中,笔者针对上述问题从促进院感防控措施落实和合理使用抗菌药物等方面加强管理。
干预后,NICU的院感发生率显著下降,人均使用抗菌药物费用降低,人均抗菌药物使用时间缩短,特殊使用级抗菌药物使用率显著下降,即NICU在院感防控和抗菌药物合理使用管理方面取得较好成效。与此同时,发现NICU病原菌中MDRO检出率大幅下降,重点MDROs检出率也大幅下降,即在2017年7—12月未检出1例重点多重耐药菌;NICU检出多重耐药菌和MDROs致医院感染患者都显著下降(P<0.05)。原因是:做好院感防控工作可以提高临床医生合理使用抗菌药物的主动性和依从性,促进抗菌药物合理使用。不然,导致感染居高不下的因素一直存在,一味强调降低抗菌药物使用力度,临床医生会产生逆反心理。要管控好抗菌药物一定要先做好医院感染的预防和控制工作。因此,通过院感防控措施的有效落实和抗菌药物合理使用后,NICU中MDRO得到明显控制,尤其在2017年我国多家NICU报道CRE不断增加的情况下,我院NICU未发现1例CRE,因此该研究的措施和策略值得借鉴和推广。

