醒脑静联合改良去骨瓣减压术治疗中重度颅脑损伤患者的效果及对炎症因子、神经细胞损伤指标的影响
万文斌,李维兵,郭艳丽,万 静
(1.中牟县中医院 a.神经外科;b.整形外科;c.骨科, 河南 中牟 451450;2.安阳市口腔医院儿童牙科,河南 安阳 455000)
颅脑损伤是由于暴力作用于头部而引起的头部软组织损伤、颅骨骨折等所致[1]。中重度颅脑损伤常伴有明显意识障碍,因血脑屏障被破坏,神经递质代谢紊乱极易诱发脑水肿,使颅内压持续升高,严重威胁患者生命安全。脑神经损伤具有不可再生特性,故有效逆转原发性损伤的同时控制继发性脑损伤是治疗该疾病的关键步骤。临床通常予以改良去骨瓣减压术,但单纯予以手术治疗仅能解除脑组织压迫症状,对控制继发性脑损伤作用相对局限,进而可能导致血清炎症因子聚集于脑组织中,造成神经细胞损伤,影响治疗效果[2]。中医认为该疾病是因颅脑卒受打击,致气急逆乱、清窍被蒙而引起,故治疗应以开窍醒脑为主。醒脑静注射液是以麝香、冰片、栀子、郁金等为主要成分的中成药,其具有安神定志,开窍醒脑之功,而在中重度颅脑损伤中应用较少。基于此,本研究将探讨醒脑静联合改良去骨瓣减压术治疗中重度颅脑损伤患者的效果及对炎症因子、神经细胞损伤指标的影响。现报告如下。
1 资料与方法
1.1 一般资料
选取2018年6月至2020年6月本院收治的中重度颅脑损伤患者87例,按照随机数字表法分为对照组43例和观察组44例。对照组男20例,女23例;年龄32~60岁,平均(41.29±7.67)岁;病程0.5~4 h,平均(2.51±0.49)h;损伤原因:车祸20例,钝器击打伤10例,高处坠落8例,其他5例。观察组男23例,女21例;年龄30~59岁,平均(41.08±7.85)岁;病程0.5~4 h,平均(2.56±0.50)h;损伤原因:车祸21例,钝器击打伤9例,高处坠落10例,其他4例。两组一般资料比较差异无统计学意义(P>0.05)。该研究经患者家属同意及本医院伦理委员会批准。
1.2 入选标准
纳入标准:①符合《外科学》中[3]关于颅脑损伤诊断且为中重度颅脑损伤,格拉斯哥昏迷量表(GCS)评分(3~12分)且经CT、磁共振检查确诊。②病程6 h以内。③首次接受手术治疗且无手术治疗禁忌证。
排除标准:①轻度颅脑损伤。②存在颅内出血、颅内感染等。③合并颅内占位等脑部疾病。④合并恶性肿瘤。
1.3 方法
对照组予以紧急对症处理并行改良去骨瓣减压术治疗。入院后予以降温、补液、吸氧、降低颅内压等对症处理,然后予以手术治疗。患者倾斜30°仰卧,予以全身麻醉,然后于颧弓上耳屏前行切口大小1 cm左右,于耳廓后方呈弧形在同侧顶结节前切开转向颞部,于顶部骨瓣旁开正中矢状线(4~5 cm处)再向前下,止于颧弓中点,调整骨板大小和位置,确保减压充分。骨窗下界平颧弓,前至颞窝及额骨隆突后部,后达乳突前,咬除颧突后方额骨及部分蝶骨,以保证前颅凹底充分暴露,将蝶骨嵴向深部咬平后咬除蝶骨嵴后方颞骨至平颧弓水平,使中颅凹底暴露,形成10 cm×12 cm大小骨窗,呈放射状剪开硬脑膜清理脑内血肿、坏死组织。止血后,扩大硬膜腔进行减张缝合。关闭切口,术毕。
观察组在对照组基础上予以醒脑静注射液治疗。醒脑静注射液(无锡济民可信山禾药业有限公司,国药准字:Z32020563,规格:10 ml/支)30 ml与0.9%氯化钠注射液100 ml混合后予以静脉滴注,1次/d,连续治疗1个月。
1.4 观察指标
①临床疗效[4]:治疗1个月后,意识清楚且神经功能障碍恢复为显效;GCS评分提高2分以上且神经功能障碍基本恢复为有效;GCS评分提高不足2分且神经功能障碍症状未见明显好转为无效。总有效率=(显效+有效)例数/总例数×100%。②临床相关指标:记录颅内压恢复平稳时间、术后GCS(总分15分,分高意识状态越好)评分和住院天数。③血清炎症因子水平:治疗前后抽取静脉血3 ml采用全自动生化仪(迈瑞2800)以酶联免疫吸附法测量白细胞介素IL-2、肿瘤坏死因子-α(TNF-α)及IL-6。④神经细胞损伤指标:治疗前后抽取静脉血3 ml,采用酶联免疫吸附法测量神经元特异性烯醇化酶(NSE)与髓鞘碱性蛋白(MBP)水平。⑤不良反应:记录治疗期间脑水肿、脑缺氧及颅内感染。
1.5 统计学方法

2 结果
2.1 两组临床疗效比较
观察组总有效率高于对照组,两组比较差异有统计学意义(P<0.05)。详见表1。

表1 两组临床疗效比较(n,%)
2.2 两组临床相关指标比较
治疗后,观察组颅内压恢复平稳时间和住院时间短于对照组,GCS评分高于对照组(P<0.05)。详见表2。
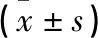
表2 两组临床相关指标比较
2.3 两组血清炎症因子水平比较
治疗后,观察组IL-6、IL-2及TNF-α水平低于对照组,两组比较差异有统计学意义(P<0.05)。详见表3。

表3 两组血清炎症因子水平比较
2.4 两组神经细胞损伤指标比较
治疗后,观察组MBP及NSE水平低于对照组,两组比较差异有统计学意义(P<0.05)。详见表4。

表4 两组神经细胞损伤指标比较
2.5 两组不良反应比较
观察组发生2例脑水肿,1例颅内感染,发生率为6.82%(3/44);对照组发生3例脑水肿,5例脑缺氧和2例颅内感染,发生率为23.26%(10/43)。两组比较差异有统计学意义(χ2=4.623,P<0.05)。
3 讨论
中重度颅脑损伤患者脑组织损伤较为广泛,且血脑屏障被破坏,故其病情进展快,且具有高致死、致残率等特点[5]。早期予以合理的治疗,缓解其颅内高压是改善预后的关键。以往临床通常予以改良去骨瓣减压术以解除脑疝对脑干的压迫,但中重度颅脑损伤后脑组织病理性改变较为复杂,单一予以手术治疗对炎症反应控制缓慢,进而导致大量炎症因子透过血脑屏障,产生炎症级联反应,影响神经细胞恢复[6]。故在改良去骨瓣减压术后采取合理的方法控制炎症水平,保护血脑屏障成为当前研究方向。
醒脑静注射液是以麝香、冰片、栀子、郁金等为主要成分的中成药,其中麝香可活血散淤,栀子凉血行气,郁金化痰通窍,冰片清热散毒,开窍醒神,上述药物合用可醒脑开窍,化痰逐淤。同时,现代药理学证实[7],醒脑静可直接同血脑屏障作用于脑部,以增强脑细胞缺氧耐受能力,减轻脑水肿;可通过降低血浆中纤维蛋白原,清除氧自由基,降低炎性因子浸润,改善脑细胞代谢;还可通过兴奋呼吸中枢,提高动脉血氧分压,调节中枢神经系统平衡。
本研究结果显示,观察组总有效率较对照组高(P<0.05),说明醒脑静联合改良去骨瓣减压术能提高中重度颅脑损伤患者的治疗效果。其可能与改良去骨瓣减压术能有效清除血肿,解除颅内高压状态,改善神经细胞缺氧。同时联合醒脑静可通过降低血管通透性,抑制脑组织细胞炎性浸润,控制炎症发生,避免脑组织继发性损伤。两者联合优势互补,产生协同作用,可以提高治疗效果。另外,观察组不良反应发生率较对照组低(P<0.05),说明醒脑静联合改良去骨瓣减压术不良反应少,其与张洪祥等[8]研究结果一致。
本研究结果显示,观察组治疗后颅内压恢复平稳时间和住院时间较对照组短,GCS评分较对照组高(P<0.05),说明醒脑静联合改良去骨瓣减压术可通过降低颅内压水平,改善患者意识状态,促进早期康复。改良去骨瓣减压术能通过清除颅底池积血,促使血性脑脊液释放,降低颅内高压。改良去骨瓣减压术联合醒脑静可通过防止外源性制热物质进入大脑,进而阻断大量含有血浆的液体向脑组织渗透,以减轻脑水肿,防止术后因高热造成的脑组织缺血缺氧,以保护神经功能;同时可通过抑制中枢神经系统炎症级联反应,改善脑组织微循环和内环境,改善患者意识状态,促进颅脑损伤早期康复。
炎症反应在中重度颅脑损伤中扮演重要角色,其可在损伤后短期即可启动,当损伤发生后,血脑屏障被破坏,血液中活性物质进入中枢神经组织,诱导炎症因子释放。TNF-α为炎症反应启动的关键因子,可激活血管内皮细胞表达黏附分子,诱导IL-6、IL-2等分泌,加重组织损伤。本研究结果显示,治疗后,观察组IL-6、IL-2及TNF-α水平较对照组低(P<0.05),说明醒脑静联合改良去骨瓣减压术可降低中重度颅脑损伤患者炎症因子水平。改良去骨瓣减压术最大限度清除血肿,改善静脉回流,避免脑组织水肿。在此基础上予以醒脑静可通过降低脑组织一氧化氮合成酶活性,促进IL-6、IL-2清除;同时可通过拮抗氧自由基,抑制细胞毒性,降低TNF-α水平,进而改善炎症因子水平。
颅脑受损后机体内、外源性凝血因子将大量生成,使脑组织内形成血栓,影响脑神经细胞血氧供应,加重脑组织损伤。NSE为可溶性胞浆蛋白,主要存在于神经元、神经内分泌细胞中,可参与脑组织膜结构的形成与修复,与脑组织损伤程度呈正相关;MBP位于髓鞘浆膜面上,与髓鞘脂质紧密结合并构成中枢神经系统髓鞘,以维持其结构和功能稳定,是急性颅脑损伤的特异性生化指标[9]。本研究结果显示,观察组治疗后MBP及NSE水平较对照组低(P<0.05),说明醒脑静联合改良去骨瓣减压术可减轻中重度颅脑损伤患者神经细胞损伤。改良去骨瓣减压术其骨窗下界较低,利于前、中颅窝低充分暴露,最大限度减少脑组织继发性损伤。在此基础上联合醒脑静可通过降低脑组织耗氧,促进神经细胞兴奋性提高,以提高脑组织营养和活力,同时可直接通过血脑屏障作用于中枢神经,改善局部血流动力学,阻断神经细胞损伤。
综上所述,醒脑静联合改良去骨瓣减压术可通过下调中重度颅脑损伤患者炎症因子水平,减轻神经细胞损伤,提高治疗效果,降低不良反应发生,促进患者术后快速恢复。

