硅水凝胶绑带式角膜接触镜对翼状胬肉术后眼表修复的疗效观察
窦新岩,李相莲,董春琼,袁非,陈秀萍*
(1.上海市宝山区吴淞中心医院眼科,上海 200940;2.复旦大学附属中山医院眼科,上海 200032)
翼状胬肉是一种长入角膜表面、变性的、翼状的纤维血管组织增生,其发展可导致散光、眼球运动受限甚至遮盖视轴影响视力。翼状胬肉在我国的患病率高达2%~5%[1],由于单纯翼状胬肉切除术有较高的复发率,因此,临床多采用翼状胬肉切除合并自体结膜瓣移植术降低复发率[2]。由于自体结膜瓣移植较单纯切除手术创面大且累及更多的角巩膜缘组织,导致角膜缘干细胞减少。刮除翼状胬肉后形成的角膜上皮缺损区导致三叉神经末梢的暴露,患者术后出现不同程度异物感、畏光、眼痛和流泪等眼部刺激症状,同时术后炎症反应等因素也进一步加重上述症状,延迟手术创面愈合[3],降低患者术后满意度。
硅水凝胶绑带式角膜接触镜具有高透氧性、稳定的机械保护作用、低沉积率、低含水量等特点,可维持角膜的湿润度,快速修复角膜上皮从而促进角膜伤口的愈合;同时,可作为屏障隔挡及对角膜产生类似绷带的加压作用,缓解各种眼表术后引起的疼痛、异物感等不适症状。绑带式角膜接触镜还可增加药物在眼部的作用时间,从而增强药物的作用效果[4]。因此,本研究回顾性分析翼状胬肉术后联合使用绑带式角膜接触镜患者的临床资料,评价绑带式角膜接触镜联合治疗对翼状胬肉切除联合结膜瓣移植术后角膜修复和干眼主观症状的疗效,现报道如下。
1 资料与方法
1.1 临床资料 回顾性分析2016年8月至2017年8月于复旦大学附属中山医院眼科确诊为原发性翼状胬肉并首次行翼状胬肉切除联合自体结膜瓣移植术的52例患者的临床资料,根据术后治疗方案不同分为治疗组(n=25,25眼)和对照组(n=27,27眼)。治疗组男11例(11眼),女14例(14眼);平均年龄(49.73±11.20)岁;右13眼,左12眼。对照组男14例(14眼),女13例(13眼);平均年龄(52.78±13.56)岁;右12眼,左15眼。纳入标准:确诊为原发性翼状胬肉并首次行翼状胬肉切除联合自体结膜瓣移植术;本研究经本院医学伦理委员会审核批准;患者及家属均知情同意并签署知情同意书。排除标准:干眼症;自身免疫性疾病;眼表化学伤、热烧伤及眼表手术史;睑缘炎及睑板腺功能障碍;眼睑闭合不全;长期眼局部用药史;角膜接触镜佩戴史。
1.2 方法 所有患者均由同一术者在显微镜下完成翼状胬肉切除联合自体结膜瓣移植术,手术顺利。手术过程:术前结膜囊内滴入3次爱尔凯因滴眼液进行表面麻醉,开睑器开睑,于胬肉颈部结膜下注射0.5 ml 2%利多卡因注射液进行浸润麻醉。自翼状胬肉头颈交界处剪开球结膜,并充分分离结膜下胬肉组织,显微剪剪除胬肉体部及其纤维增生组织并向头部分离,钝性分离角膜与胬肉组织,达角膜前弹力层,尽量清除胬肉组织。暴露上方或下方健康结膜组织,2%利多卡因注射液0.2 ml浸润麻醉,根据创面大小分离出球结膜瓣并置于暴露的巩膜组织上,10~0缝线固定结膜瓣。术后予妥布霉素地塞米松眼膏封眼。术后常规治疗包括:妥布霉素地塞米松滴眼液每天4次,持续2周,术后1周拆除缝线。对照组术后采用常规治疗。治疗组在对照组基础上使用硅水凝胶绑带式角膜接触镜1周。
1.3 材料 绷带式角膜接触镜(Pure Vision,博士伦)为硅水凝胶材料,透氧性量为101×10-9,含水量约55%,直径14.0 mm,屈光度-0.5~0 D,连续配戴1周,手术结束即刻用无齿镊夹取镜片边缘,将镜片下缘置于角膜下缘下1 mm,轻放镜片于角膜上,撤去开睑器,检查接触镜安装平整并嘱患者禁止揉眼,1周后于裂隙灯下用无齿镊夹住镜片边缘取下。
1.4 检查方法
1.4.1 主观症状评分 采用问卷方法调查评估,主要检测指标包括干涩感、异物感、疼痛、畏光感等眼部不适症状,每个症状根据不同程度分为4级:无任何症状为0分,轻微症状为1分,中度症状为2分,强烈症状为3分。
1.4.2 泪膜破裂时间 将10 g/L荧光素钠滴入被检者结膜囊内并嘱患者眨眼,裂隙灯下观察泪膜,用秒表纪录最后一次瞬目后睁眼至角膜出现第一个干斑的时间,重复3次取平均值,<10 s为泪膜不稳定。
1.4.3 角膜荧光素染色 取荧光素钠染色试纸(天津晶明新技术开发有限公司)湿润后涂于患者结膜囊内,嘱患者眨眼数次后于裂隙灯下观察角膜荧光素染色情况并记录。测定标准:无角膜荧光素染色者为阴性:(-);角膜荧光素染色阳性仅占角膜1个象限者:(+);角膜荧光素染色阳性占角膜2个象限者:(++),角膜荧光素染色占角膜3个象限者:(3+),角膜荧光素染色阳性占整个角膜:(4+)。
1.4.4 基础泪液分泌试验 在患者无表面麻醉下,取5 mm×35 mm滤纸条(天津晶明新技术开发有限公司)一端反折,置于患者下睑中外1/3结膜囊内,嘱患者轻轻闭眼,5 min后取出滤纸条,记录滤纸的荧光染色长度。
1.5 观察指标 收集术后1周和1个月的主观症状评分、裂隙灯检查结果、基础泪液分泌试验(Schirm‐er I test,SIt)、泪膜破裂时间(break-up time,BUT)、角膜荧光染色(fluorescein staining,FL)资料并分析。比较手术前后主观症状评分、术后角膜荧光素钠染色结果、手术前后泪膜指标。
1.6 统计学方法 采用SPSS 22.0统计软件进行数据分析,计量资料以“±s”表示,比较采用t检验,计数资料以例数表示,比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床资料比较 两组年龄、性别、眼别、胬肉侵入角膜长度、术前泪膜指标比较差异均无统计学意义,见表1。
表1 两组临床资料比较(±s)Table 1 Comparison of clinical information between the two groups(±s)

表1 两组临床资料比较(±s)Table 1 Comparison of clinical information between the two groups(±s)
注:SIt:基础泪液分泌试验;BUT:泪膜破裂时间
组别年龄(岁)性别(男/女)眼别(右/左)胬肉侵入角膜的长度(mm)主观症状评分(分)SIt(mm)BUT(s)治疗组(n=25)49.73±11.20 11/14 13/12 2.98±0.75 0.04±0.20 16.58±1.49 10.86±1.82对照组(n=27)52.78±13.56 14/13 12/15 3.01±0.98 0.07±0.26 15.78±1.62 10.27±1.55 t/χ2值0.04 3.61 2.79 0.99 0.86 1.06 0.27 P值0.871 0.914 0.792 0.889 0.821 0.697 0.923
2.2 手术前后主观症状评分比较 术后1周,治疗组0分7眼,对照组0分1眼,差异有统计学意义(χ2=5.127,P=0.015)。治疗组1分16眼,对照组1分9眼,差异有统计学意义(χ2=4.890,P=0.027)。治疗组2分2眼,对照组2分16眼,差异有统计学意义(χ2=12.889,P<0.001);术后1个月,两组主观症状评分比较差异无统计学意义,见表2。

表2 两组主观症状评分比较Table 2 Comparison of subjective symptom between the two groups
2.3 术后角膜荧光素钠染色结果比较 术后1周,治疗组角膜染色阳性率为52.00%,低于对照组的81.48%,差异有统计学意义(χ2=3.876,P=0.023)。术后1个月,治疗组角膜染色阳性率为8.00%,低于对照组的29.63%,差异有统计学意义(χ2=4.274,P=0.019)。术后1个月,治疗组眼表修复基本恢复至术前,见表3。
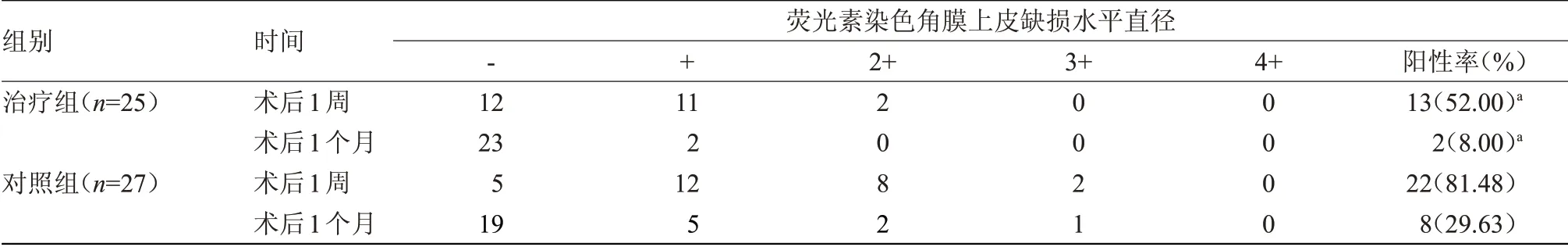
表3 两组角膜荧光素染色结果比较Table 3 Comparison of corneal fluorescence staining results between the two groups
2.4 手术前后泪膜指标比较 术后1周,治疗组BUT时间为(8.63±1.43)s,长于对照组的(4.21±1.22)s,差异有统计学意义(P=0.039)。术后1个月,治疗组BUT时间为(9.02±1.08)s,长于对照组的(6.17±1.31)s,差异有统计学意义(χ2=2.386,P=0.043)。术后1周及1个月,两组SIt比较差异无统计学意义,见表4。
表4 两组手术前后泪膜指标比较(±s)Table 4 Comparison of tear film indexes between the two groups before and after operation(±s)
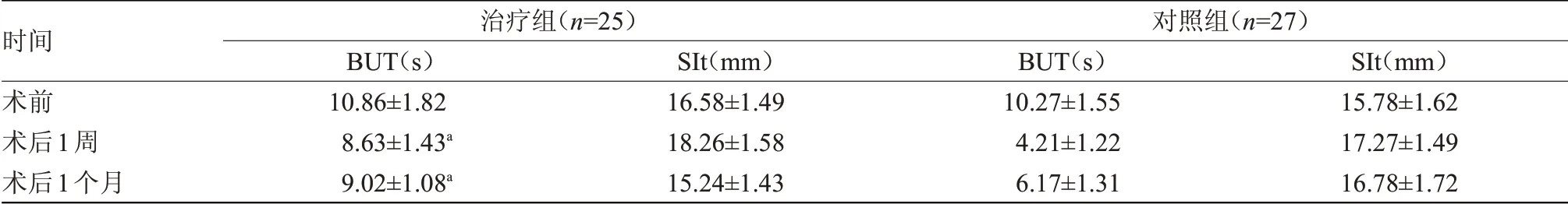
表4 两组手术前后泪膜指标比较(±s)Table 4 Comparison of tear film indexes between the two groups before and after operation(±s)
注:BUT:泪膜破裂时间;SIt:基础泪液分泌试验。与对照组比较,a P<0.05
时间术前术后1周术后1个月治疗组(n=25)BUT(s)10.86±1.82 8.63±1.43a 9.02±1.08a SIt(mm)16.58±1.49 18.26±1.58 15.24±1.43对照组(n=27)BUT(s)10.27±1.55 4.21±1.22 6.17±1.31 SIt(mm)15.78±1.62 17.27±1.49 16.78±1.72
3 讨论
患者翼状胬肉手术后发生干眼症状由多重因素相互作用造成[5],翼状胬肉切除术尤其是联合自体结膜瓣移植手术后的创面较大,手术时间较长,手术操作对眼表上皮的机械损伤及术中角膜的长时间暴露,均可刺激产生大量炎症因子的合成和分泌,泪液中炎性因子含量增加,进而抑制泪液黏蛋白的正常分泌;角膜创面的神经暴露进一步加重炎症因子的释放从而促使单核细胞的募集和浸润,导致泪液黏蛋白分泌减少,泪膜稳定性下降,因此,翼状胬肉切除联合自体结膜瓣移植手术后患者泪膜的稳定性显著下降,可导致患者术后出现干眼症状。Tan等[6]研究发现,翼状胬肉的复发与干眼症状的严重程度相关,可能与术后持续的眼表炎症有关。
硅水凝胶绑带式角膜接触镜具有透明、透氧、湿润等特点,可缓解各种角膜病引起的疼痛并促进角膜伤口的愈合[7-8],近年在临床上得到广泛应用。本研究采用的绑带式角膜接触镜为硅水凝胶复合物,直径为14 mm,正常角膜为直径11~12 mm,因此,绑带式角膜接触镜可覆盖角膜缘外1~1.5 mm,范围较大,且舒适性较高。该绑带式角膜接触镜的基弧为8.6 mm,中心定位好,活动度适中,有利于镜片下正常的泪液交换,较高的透氧性为角膜提供足够的氧分,促进角膜上皮的修复。本研究使用的镜片含水量为55%,属于中含水量型,可有效地保持镜片的柔软性,也可防止镜片过度吸取泪液导致眼睛干涩,对抗生素、人工泪液等具有良好的穿透性,促进角膜上皮愈合的同时可维持眼表湿润。
本研究结果显示,术后1周,治疗组0分7例,1分16例,2分2例,3分0例;对照组0分1例,1分9例,2分16例,3分1例,差异均有统计学意义(P<0.05),表明翼状胬肉术后联合使用绷带式角膜接触镜可明显改善患者术后早期主观症状,加速眼表修复至术前正常水平。刘文波等[9]研究显示,翼状胬肉切除联合羊膜移植术后使用绑带式角膜接触镜可促进角膜上皮愈合,显著减轻患者术后眼部刺激症状,与本研究结果一致。
本研究结果显示,术后1周及术后1个月,治疗组角膜染色阳性率均明显低于对照组,差异有统计学意义(P<0.05)。角膜荧光素钠染色阳性提示角膜上皮细胞缺损,暴露了角膜神经末梢而产生疼痛症状,角膜染色的阳性率与患者的主观症状相一致。绑带式角膜接触镜同时也可阻隔眼睑刺激暴露的神经末梢,缓解疼痛症状,较快恢复患者在翼状胬肉切除术后的角膜上皮缺损。邱培瑾等[10]在一项角膜上皮缺损患者的临床研究中发现,配戴绑带式角膜接触镜后,患者的角膜荧光素染色分值显著减少,可显著缓解患者的刺激症状,与本研究结果一致。
本研究结果显示,术后1周及术后1个月,治疗组BUT时间明显长于对照组,差异有统计学意义(P<0.05)。翼状胬肉切除术对泪膜的稳定性有一定的损伤,主要体现在泪膜破裂时间的减少,而对基础泪液分泌无明显的影响,反而可能由于炎症的刺激,术后1周,两组基础泪液分泌均高于术前,但差异无统计学意义。
综上所述,翼状胬肉切除术后使用硅水凝胶绑带式角膜接触镜可明显改善术后干眼症状,降低角膜染色阳性率,延长泪膜破裂时间,可较快修复翼状胬肉切除术后的角膜上皮,值得临床推广应用。因此,为减少翼状胬肉手术对眼表的影响,一方面术中应尽量保护角膜,避免过多刮搔角巩膜缘,保留尽可能多的角膜缘干细胞,另一方面在术后可采取多种修复方法改善眼表功能,减轻患者的干眼症状。

