改良根治术治疗三阴性乳腺癌的效果及预后影响因素分析
邓 兰,尹 静,许思哲
(1.成都上锦南府医院麻手中心,成都 610017;2.广安市人民医院甲乳外科,广安 638500)
三阴性乳腺癌(TNBC)是一种不表达人表皮生长因子受体2(HER2)、孕激素受体(PR)和雌激素受体(ER)的乳腺癌,与其他类型乳腺癌相比,具有发病率、发病早、治疗难、易复发及预后差的特点[1]。相关文献指出,手术治疗仍是局部控制TNBC 的最佳方法[2]。但对早期TNBC 患者应用改良根治术后仍有相当部分患者出现不良预后状况,分析TNBC 术后预后影响因素有利于预测患者术后预后、并为临床治疗提供改进方案。目前已有部分学者展开相关研究,张锋等[3]学者的研究显示,术后放疗、淋巴结转移率、脉管癌栓、Ki-67 指数、年龄与早期TNBC 预后相关。国外文献显示,除诊断时的肿瘤分期、淋巴结阳性肿瘤患者的淋巴结比率是生存和肿瘤复发的预测因素,而Ki-67 指数可预测患者死亡率[4]。同时,仍有研究不断报道新的TNBC 预后影响因素,且现有研究结论存在差异。基于此,本研究回顾性分析359 例TNBC 患者临床资料,以探究改良根治术治疗TNBC 的效果及预后影响因素分析。
1 资料与方法
1.1 一般资料 回顾性分析2013 年1 月~2018 年1月间收治的359 例TNBC 患者临床资料。纳入标准:经影像学检查、病理及免疫组化检查确诊TNBC 者;均行改良根治术者;临床资料完整者;患者知情同意;经我院伦理会审核通过。排除标准:合并其他严重脏器功能障碍、原发恶性肿瘤者;复发TNBC 患者;术后失访者。根据随访结果分为预后良好组(无病生存,n=272)和预后不良组(术后复发、转移或死亡,n=87)。
1.2 研究方法 由研究者及研究小组收集患者一般资料及疾病相关因素,一般资料包括年龄、体质量、绝经状态、乳腺癌家族史,疾病相关因素包括术后是否接受化疗、病理类型、肿瘤大小、肿瘤分期、腋窝淋巴结状态、脉管瘤栓、外周血中性粒细胞/淋巴细胞比值(NLR)、ki67 指数。
1.3 评估方法及标准 入院时为患者测量体重、身高,计算体质量=体重(kg)/身高(m)2;采集患者外周静脉血,采用BM830 全自动血细胞分析仪(北京宝灵曼阳光科技有限公司)测定中性粒细胞、淋巴细胞,并计算中性粒细胞/淋巴细胞比值(NLR);采集组织标本,应用免疫组化法测定ki67 指数。
1.4 观察指标 记录所有患者随访结果并采用kaplan-meier 法绘制生存曲线,比较两组一般资料及疾病相关因素,采用COX 回归分析影响TNBC 患者预后的因素。
1.5 统计学方法 采用SPSS 19.0 统计软件进行数据分析,计量数据以平均数±标准差表示,行t 检验,计数数据以[n(%)]表示,行χ2检验,采用kaplanmeier 法绘制生存曲线,采用COX 回归分析影响因素,P<0.05 表示差异有统计学意义。
2 结果
2.1 患者随访结果 随访3 年,359 例TNBC 患者中死亡56 例,3 年生存率84.40%(303/359),总生存期均值为21.29 个月。复发者12 例、转移者19 例,无病生存期均值为18.70 个月。
2.2 两组患者一般资料及疾病相关因素对比 预后良好组较预后不良组年龄>35 岁者、接受术后化疗者、浸润性肿瘤者、肿瘤最大径≤5cm 者、肿瘤Ⅰ~Ⅱ期者比例高(P<0.05),体质量≥30kg/m2者、腋窝淋巴结阳性者、脉管瘤栓阳性者比例低(P<0.05),预后良好组NLR、ki67 指数水平均低于预后不良组(P<0.05),见表1。
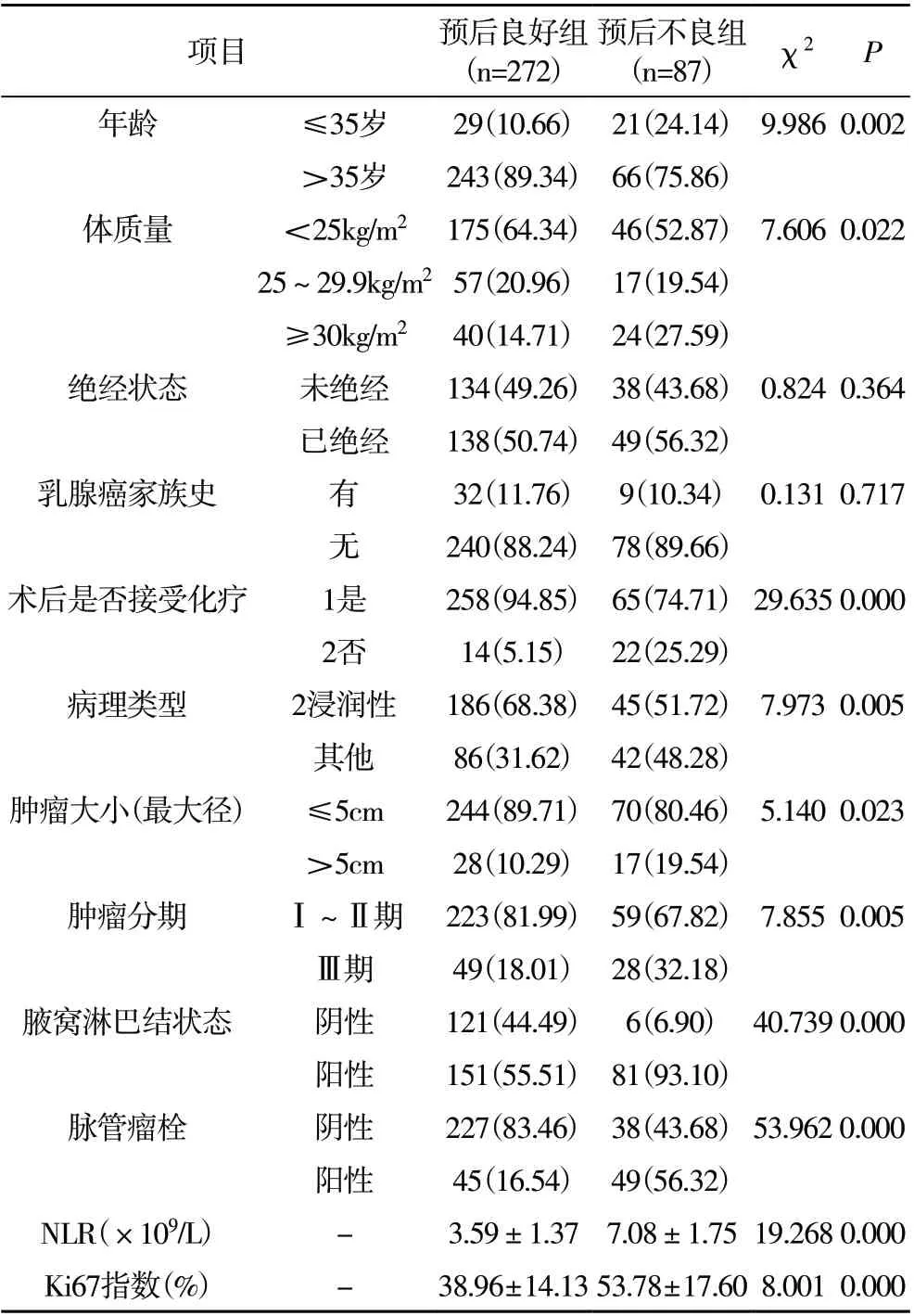
表1 两组患者一般资料及疾病相关因素对比
2.3 影响TNBC 预后的COX 回归分析 COX 回归分析显示:年龄是影响TNBC 预后的保护因素(P<0.05),术后未接受化疗、病理类型、腋窝淋巴结状况、脉管瘤栓、NLR、ki67 指数均是影响TNBC 预后的独立危险因素(P<0.05),见表2。
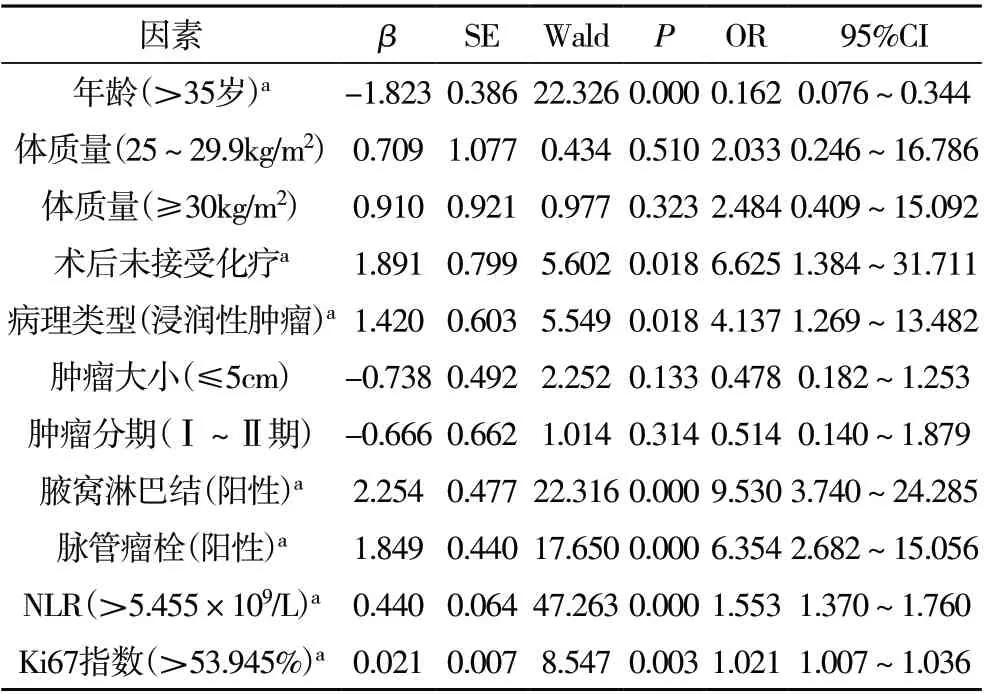
表2 影响TNBC预后的COX回归分析
3 讨论
TNBC 患者ER、PR、HER2 基因表达均为阴性,相比于其他乐行乳腺癌缺陷有效的治疗靶点以及判断预后指标,因此分析影响其预后的危险因素具有重要意义[5]。近年来,有研究表示,与改良根治术相比,保乳手术可有效减少乳腺癌患者手术创伤及并发症,可保留乳房,并获得与改良根治术相似的生存预后[6]。但TNBC 较其他类型乳腺癌,具有侵袭性强、易局部复发、疾病进展快、复发转移风险高、无病生存率等生物学特性[7]。对TNBC 患者行保乳手术风险相对较高,故本研究观察改良根治术对TNBC 患者的效果,并分析术后患者预后的影响因素。
本研究结果显示,随访3 年,359 例TNBC 患者术后死亡56 例、复发12 例、转移19 例,无病生存272例。术后3 年总生存率84.40%,无病生存率为75.77%,谈震东等[8]学者的研究结论相近。有研究显示,早期TNBC 改良根治术后接受放疗者3 年无病生存率为81.3%[3],略高于本研究数据,考虑与此研究中纳入的患者均为T1~2 期,因此预后状况更佳。该研究还表示,改良根治术后未接受放疗者3 年无病生存率仅为66.7%,明显低于本研究数据,考虑与本研究中术后接受化疗者占比较大有关。因此,改良根治术是治疗TNBC 的有效方法,且术后合并放化疗等辅助治疗手段有利于提高患者无病生存率、改善其预后。观察患者的总生存曲线可发现,患者总生存曲线在20 个月附近出现明显下降趋势,这表示TNBC 行改良根治术20 个月后是患者死亡高峰期。观察无病生存曲线可发现,患者无病生存曲线在10 个月附近即出现明显下降趋势,这表示术后10 个月患者复发、转移率显著增高。
在TNBC 预后的影响因素方面,本研究数据显示,年龄是各因素中唯一的预后保护因素,>35 岁的患者出现不良预后的风险约是≤35 岁TNBC 患者的0.162 倍。在其他类型乳腺癌中,青年乳腺癌相较于中老年乳腺癌发现时分期较晚、淋巴结转移较多、侵袭性更强,预后较差[9],TNBC 与其他类型乳腺癌出现一致倾向。本研究还发现,术后未接受化疗、病理类型、腋窝淋巴结状况、脉管瘤栓、NLR、ki67 指数是影响TNBC 预后的独立危险因素。本研究中,术后未接受化疗者较接受化疗者出现不良预后的风险增高约6.625 倍,严重影响手术预后和患者生存率。术后化疗可杀死患者体内残留及游离癌细胞,降低游离癌细胞导致的复发转移。化疗虽伴有各种副作用,但多数副作用可逆,因此术后化疗十分必要。目前临床已对蒽环类联合紫杉类化疗方案达成共识,但已有研究表示卡培他滨能够改善TNBC 患者无病生存率和无远处转移生存率,且无论激素受体状态如何,患者均能够从卡培他滨治疗中获益[10]。故临床应用时,应根据实际情况制定治疗方案。本研究中,359 例中有231 例浸润性导管癌,占比达50%以上。浸润性导管癌具有恶性程度高、侵袭性强、转移率高等特点[11],本研究数据也显示,浸润性导管癌较其他类型不良预后风险增加4.137 倍。本研究中另两个危险因素,腋窝淋巴结阳性与脉管瘤栓增加不良预后风险的机制,也与致术后复发转移风险增高有关。人体多数实体肿瘤早期主要通过淋巴管进行扩散和转移,癌栓是癌细胞在增殖、侵袭和转移过程中,引起血液或淋巴系统功能障碍、异常凝血、血栓形成等,进而产生多种病理生理改变[12]。因此,存在癌栓及腋窝淋巴结阳性者,癌细胞更易通过血管或淋巴系统转移,形成多发癌灶,术后致复发和转移。
NLR 是评价全身免疫系统状态的指标,目前已有研究将其应用在评价肝癌、胃癌、卵巢癌等疾病预后中,效能良好[13]。本研究结果显示,NLR 水平是影响TNBC 预后的独立危险因素,与蒋丽等[14]学者的研究结果相近。本研究中NLR 临界值为5.455×109/L,比刘晓丹等[15]中报道的乳腺癌改良根治术临界值略低,考虑与TNBC 预后差、恶性程度高有关。但两研究均为单中心研究,样本选择可能导致结果出现一定偏倚,因此需要更多大样本量、多中心研究以明确TNBC 与其他类型乳腺癌的NLC 临界值。Ki67 抗原是一类增殖细胞核抗原,与细胞周期密切相关,有研究表示ki67 表达和肿瘤分化程度、浸润转移等有关联[16,17]。本研究中较高ki67 指数患者较低水平者,出现不良预后风险增加约1.021 倍,可能与ki67 高表达提示肿瘤分化程度低、转移风险高有关。本研究中ki67 指数临界值为53.945%,较赵冰等[5]学者的研究结果更低。由果溯因,对比两研究样本,考虑与本研究中肿瘤Ⅲ期患者占比更高有关。
综上所述,改良根治术治疗TNBC 效果良好,术后3 年无病生存率为75.77%,术后接受化疗有利于改善患者预后。TNBC 患者年龄、术后未接受化疗、病理类型、腋窝淋巴结状况、脉管瘤栓、NLR、ki67 指数各因素均与其预后有关。

