1例出血坏死型胰腺炎伴重度腹泻致失禁性皮炎病人的护理
余 倩,章 棋,韩 娟
失禁性皮炎(incontinence-associated dermatitis,IAD)是指长期暴露于尿液和(或)粪便中所造成的会阴、肛周、臀部甚至腹股沟及大腿内侧皮肤的炎性反应,是大小便失禁病人常见的一种并发症[1],也是重症监护病房(ICU)病人常见的并发症之一,临床发病率为5.6%~50.0%[2]。根据皮肤受损程度失禁性皮炎可分为三级,轻度:皮肤潮湿呈粉红色并向外扩展,边界不规则,皮肤完整无水疱。中度:皮肤发亮或呈红色,可伴有少量皮肤破损,渗血或针尖状出血,或呈凸起状,皲裂,病人出现疼痛感。重度:皮肤缺损部分呈红色伴有渗出或出血,在深色皮肤表现为发白、发黄[3]。出血坏死型胰腺炎病情进展迅速、并发症多及预后差等特点,病死率高达20%~30%[4],如果伴腹泻引起中度失禁性皮炎会导致继发感染,从而加重病情。如何有效地进行重症胰腺炎伴重度腹泻致失禁性皮炎病人的伤口护理是危重症护理亟需克服的难题。本科于2021年9月3日收治1例出血坏死型胰腺炎合并失禁性皮炎的病人,经过多学科团队54 d的治疗和护理,病人腹泻症状消失,受损皮肤完全愈合。现报告如下。
1 病例介绍
病人,男,46岁,身高170 cm,体重61 kg。病人于2021年7月3日无明显诱因出现上腹痛,呈持续性胀痛,伴恶心呕吐,呕吐物为胃内容物,遂于本院消化内科就诊,诊断为“重症胰腺炎”,给予抗感染、抑酶、止痛及补液等治疗后症状无明显好转。遂于2021年6月23日收入本科室,诊断为“出血坏死型胰腺炎”。入科时,病人体温36.5 ℃,心率100/min,血压107/71 mmHg(1 mmHg=0.133 kPa)。实验室检验结果提示:白细胞计数6.33×109/L,血红蛋白90 g/L,白蛋白36.4 g/L,胰淀粉酶222 U/L,脂肪酶692.5 IU/L,尿胰淀粉酶621 U/L,尿淀粉酶689 U/L。自理能力评估(Barthel量表):70分(轻度依赖),数字笑脸评分疼痛(NRS评估法):0分(无痛),压疮风险等级评分(Braden评分):19分(无压疮风险),营养风险筛查NRS2002:为5分(有营养风险);深静脉血栓评分(VTE):1分(低危);跌倒/坠床评估(Morse评分):15分(低风险)。电子计算机断层扫描(Computed Tomography,CT)提示:急性出血坏死型胰腺炎可能性大,胰腺周围渗出、多发包裹性积液。病人于2021年6月29日在全身麻醉下行坏死胰腺清创+胰腺修补+腹膜后脓肿内引流+结肠肠壁修补+空肠营养管置入+小肠修补+肠粘连松解术。至2021年8月1日13:00病人突发腹腔大出血,心率170/min,皮肤湿冷,血氧饱和度差,考虑为休克代偿期,遂转重症监护室继续治疗。9月2日病人病情相对稳定,遂于9月3日转入胆胰外科专科监护室继续治疗。治疗期间因重症胰腺炎引起的全身并发症:包括系统性炎性反应综合征(SIRS)、器官功能障碍及胃肠道功能障碍致病人腹泻,肛周持续潮红,出现轻度失禁性皮炎,后因病情导致消化道出血,便血及肠液腐蚀肛周潮红皮肤出现破溃,导致难免重度失禁性皮炎,在医生治疗重症胰腺炎并发症的同时护士对失禁性皮炎进行护理,历经54 d,病人失禁性皮炎痊愈,并继续积极治疗原发病。入院诊断:急性重症胰腺炎(出血坏死型)、胰腺包裹性坏死、胰腺假性囊肿。
2 护理
2.1 病因护理
2.1.1 针对性采取控制感染的措施 出血坏死型胰腺炎是高分解代谢性疾病,病人因胰液大量分泌外渗导致毒素进入血液循环系统,引起炎性反应综合征,使得多器官功能受损严重,引发胃肠道功能障碍,使得大便失禁污染肛周皮肤[5],病人于2021年8月2日在引流液中检出革兰阴性菌,8月4日血标本中检出肺炎克雷伯菌,白细胞计数反复升高,9月20日达最高峰21.49×109/L,降钙素原1.62 ng/mL,白细胞介素6 211.9 pg/mL,多次邀请感染科会诊后,除常规补液治疗外,遵医嘱予以长期多粘菌素B 1.2 mg+生理盐水100 mL静脉输注,每12 h 1次,予以头孢他啶阿维巴坦钠500 mg+生理盐水100 mL静脉滴注,每8 h1次,控制全身感染。由于长期使用高级别抗生素导致肠道菌群失调,促使了腹泻的发生,所以在积极控制感染的前提下,运用调节肠道菌群的药物来改善肠道内环境,减少水样便及肠液的排出,从而减少粪便对肛周皮肤的刺激。在该病人感染得到控制,遵医嘱及时调整抗生素,改用头孢三代予以广谱抗菌后,病人未出现发热情况,白细胞计数、乳酸及降钙素原均维持在正常范围。通过针对性地采取全身抗感染的治疗和护理,可以及时为病人建立伤口愈合的基础。在局部控制感染措施方面,为防止引流管及周围伤口感染,医护配合每日换药1次或2次,保持伤口清洁、干燥;每日为病人沐浴擦拭2次(除开伤口);遵医嘱使用5%碳酸氢钠250 mL与生理盐水250 mL混合后漱口,每天5次;在保证该病人病情稳定的情况下于11月4日拔除尿管后病人自行排尿,未发生尿潴留及尿路感染。通过对病人全身和局部抗感染的治疗和护理,减少抗生素的使用,可以及时为病人建立伤口愈合的基础,避免肛周破损皮肤出现继发感染。
2.1.2 纠正低蛋白血症 病人因原发病导致肠道感染,肠黏膜屏障受损,毛细血管通透性增加,大量白蛋白经肠黏膜微血管壁渗漏至肠腔内流失,出现低蛋白血症[6]。长期低蛋白血症会引起肠黏膜水肿,吸收障碍,成为腹泻发生的原因之一[7],机体水电解质酸碱平衡失调、营养素丢失、肛周皮肤破溃,严重影响病人生活质量且增加护士工作负担。目前白蛋白被认为是评估营养状态的最佳指标[8]。纠正蛋白血症能够改善胃肠道的灌注,减轻肠道水肿,抵抗感染[9],同时又能缓解腹泻所引起的皮肤受损的情况。临床对于手术后低蛋白血症最常用的对症治疗方法是输注人血白蛋白(HSA),此外肠内营养也是临床上纠正低蛋白血症的常用手段,尽早行肠内营养,可以提高肠内营养耐受力,增强免疫功能改善营养状况,同时可使血清白蛋白的浓度明显升高[10]。因此,纠正低蛋白血症对病人原发疾病进行积极治疗的同时也能改善肠道并发症所出现的腹泻和皮肤状况。病人开始腹泻时血浆白蛋白:25.9 g/L,复查胸部CT仍见胸腔积液,遵医嘱予病人静脉输注人血白蛋白10 g,每天1次,持续监测血浆白蛋白的变化,保证维持在30 g/L。
2.2 提高肠内营养耐受性,预防相关性腹泻 肠内营养支持并发腹泻的危险因素有很多:其中包括病人的低蛋白血症,肠内营养制剂使用时长、剂量、速度等。本例病人早期每日予以肠内营养700 mL经空肠营养管以50 mL/h进行输注,但肠内营养明显不耐受,频繁发生腹泻,大便性状逐渐从正常变为水样便,使肛周一直处于潮湿状态,导致失禁性皮炎的发生。出血坏死型胰腺炎发生后最先受累的器官就是胃肠道,临床采用肠内营养支持手段,通过减少菌群移位,促进胃肠道蠕动,加强肠道屏障功能,减少肠源性感染,减轻炎症反应并且达到改善机体营养状态的目的[11]。2021年《中国急性胰腺炎指南》也指出:早期肠内营养支持对重症胰腺炎病人恢复有促进作用,有助于保护肠黏膜屏障,抑制胃肠道的细菌移位,从而降低感染性胰腺坏死和全身炎性反应的发生风险[12]。为了尽快控制失禁性皮炎的进展,病人10月15日腹泻缓解后在胃肠功能耐受的情况下,尽早进行鼻空肠营养管进行肠内营养输注[13],逐步提高病人肠内营养耐受性来改善大便性状和减少排便次数为破损的皮肤提供修复的时间和营养;腹泻期间对病人使用培菲康、亿活等益生菌来调节肠道内环境,使用蒙脱石散保护胃黏膜,病人胃肠道功能缓慢恢复及腹泻症状完全消失,邀请营养科会诊开始缓慢输注营养液,每日根据病情及耐受调节营养泵速度、剂量及时长,根据每日评估结果逐步增加输注量,从轻度IAD时大便平均每天6次,到中度IAD时大便平均每天21次,到重度IAD时大便平均每天11次,10月15日—10月21日病人大便平均每天3次,由糊状转变为软便,肠内营养加量至1 000 mL/d后,无明显肠内营养不耐受表现。
2.3 制定失禁性皮炎伤口各级的护理方案(见表1)
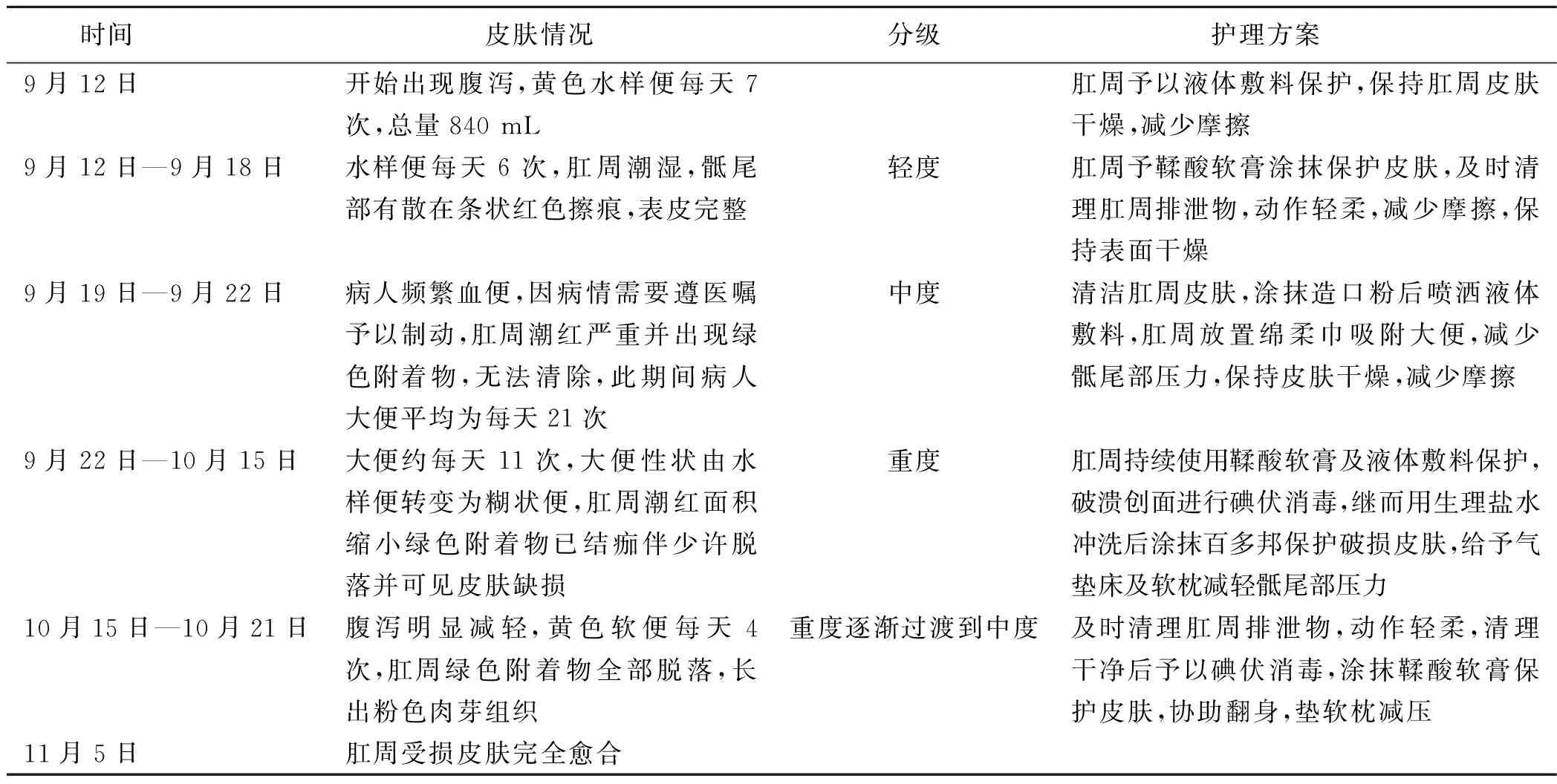
表1 失禁性皮炎伤口轻度、中度、重度护理方案
2.3.1 控制失禁 大小便中的尿素氨、活性酶会刺激皮肤,使会阴及肛周皮肤经常处于碱性代谢产物腐蚀的状态,浸渍时间越长,皮肤pH值越偏碱,受损越严重[14],严重者皮肤会产生糜烂或溃疡,还会造成继发感染,加重病人病情甚至危及生命。控制失禁是防止失禁性皮炎形成的有效措施,治疗期间护理人员动态观察其排便情况,并掌握控制失禁的时机和方法。
本病例因重度腹泻导致的皮肤问题贯穿于失禁性皮炎各个分级,邀请疑难危重病人护理会诊,伤口造口专业诊疗小组两名主管护师分别对病人失禁性皮炎各分级给出会诊意见,参照其给予的轻、中、重度各分级护理方案,责任护士对病人实施专业有效的伤口护理并对受损皮肤进行动态的评估及干预。
2.3.2 保持皮肤黏膜完整性 为保护已愈合的创面,尽早发现失禁性皮炎的危险因素,每4 h评估病人皮肤,动态关注病人皮肤愈合情况。在病人病情允许的情况下每2 h改变体位,左右侧卧与平卧进行交替翻身。随时观察病人排便排尿情况,及时清理排泄物,保持愈合创面及周围皮肤的干燥。在此期间及时清理病人粪便,减少刺激物停留创面的时间,擦拭时尽量轻柔,保护肉芽组织,给肉芽组织充分的爬皮时间。该病人体型消瘦,及时为其清理排泄物,保持肛周清洁干燥,协助翻身活动时需注意伸展褶皱处皮肤,骨突隆处予以软枕或减压贴进行减压。进行以上护理治疗后病人未发生继发性的皮肤损伤。
2.4 严格执行接触性隔离并给予充分的人文关怀 由重症监护室转入时已有肺炎克雷伯杆菌感染,遵医嘱采取接触性隔离,为病人安置单独病床并予以屏风隔离,专人看护,醒目标识,严格限制探视,除治疗医生及责任护士,其余人限制进入该区域。周围环境用500 mg/L含氯消毒液擦拭,每天2次,接触病人的所有物品均为专人专用,使用前后均进行伽玛消毒湿巾擦拭2遍。加强房间内空气消毒,日常开启空气消毒机,每天3次。地面用500 mg/L含氯消毒液拖地,每天3次。责任护士及医生进行任何操作时均穿无菌隔离衣戴无菌手套,使用后的医疗及生活废弃物品均丢入双层黄色垃圾桶内并做好标注。接触性隔离期间给予病人充分的精神支持,适时鼓励家属探视陪伴。
2.5 加强全身功能锻炼,增强机体免疫力 早期康复活动能有效改善四肢肌力情况并且改善后期恢复。病人在卧床期间双上肢及双下肢肌力均为3级,床头摇高30°~45°,给予床上抬腿运动每天2次,每次10 min。锻炼肺功能:吹气球2~5 min,每天3~5次;缩唇及腹式呼吸5~10 min,每天3~5次;予以握力器进行握力训练,每侧每日3次,每次10 min;2~4 h翻身1次;2~4 h抬臀2次;上肢功能训练:抓握、抬举、关节运动、抗阻力训练:每天3~5次,每次3~5 min;下肢功能训练:屈伸腿、抬腿、抗阻力训练:每天3~5次,每次3~5 min;踝泵运动:每天4~6次,每次3 min;肢体气压:每天3次,每次15 min;予床上坐起,每天2次或3次,坐起时间从病人耐受开始到后期每次可坐1.5 h。病人换药时可主动配合,可在护士协助下进行自主翻身,协助更换看护垫,放置便盆床上排便等。至转出胆胰专科监护室时,病人双上肢肌力及双下肢肌力均提高为4级。加强康复活动,增加肌力及耐受力,改善病人基本情况,促进伤口愈合。
3 小结
本例急危重症病人为重症胰腺炎病情最为危重的出血坏死型,病情复杂多变,此型引发的全身性炎症反应造成的多器官功能障碍持续时间≥48 h[13],不仅加剧了胃肠道功能的负担[15],频繁导致胃肠道出血和肠内营养不耐受,而且为减轻炎症反应频繁使用抗生素破坏肠道菌群,这些都不可避免地会导致IAD的发生。因病情不稳定出现难免重度IAD,需要从病人整体的病情进行分析,找出影响IAD各分级的病因,在积极治疗病因的同时联合各分级皮肤出现的不同情况进行分级护理:轻度时联合鞣酸软膏及液体敷料保护皮肤,中度时运用造口护肤粉、液体敷料及棉柔巾保护创面,重度时运用鞣酸软膏、液体敷料加百多邦在保护创面的基础上避免伤口出现继发感染,从而有针对性地解决疑难伤口的治疗问题,为病人减轻痛苦,建立信心,提高护士对危重病人治疗方面的质量。但由于本报告仅为个案护理,还需要更多的数据研究为临床护理提供参考依据。

