急性缺血性脑卒中患者AGI发生率、分级及其对预后的影响
罗思宇, 祝慧凤, 万 东
脑卒中是引起我国居民死亡的第三大原因,截至2019年的数据显示,我国缺血性脑卒中的发病率约为145/10万,患病率约为1256/10万,均呈逐年上升趋势,且死亡率远高于发达国家水平。约89%的重症患者合并有脑外并发症,脑外并发症的发生将会恶化卒中患者的结局,其中胃肠道并发症的发生率高,症状多样,且在卒中后短期内出现[1]。但长期以来,胃肠道并发症对卒中患者生存率、生存质量和预后的影响未受到足够的重视,近年来,随着人们对脑肠轴认识的加深以及急性胃肠损伤分级等概念的提出,越来越多的研究发现胃肠道并发症的发生以及较高的急性胃肠损伤分级将增加重症患者的死亡率,但在脑卒中领域却仍缺乏相关的研究。因此,本文收集一定数量的临床急性脑卒中患者,对其胃肠道并发症,急性胃肠损伤分级以及预后进行关联分析。
1 资料与方法
1.1 研究对象 纳入2019年11月-2020年11月重庆医科大学附属第一医院神经内科收治的急性缺血性脑卒中患者共103例,纳入标准:(1)符合中国急性缺血性脑卒中诊治指南2018版诊断部分,并有头颅CT或核磁共振(MRI)进一步证实[2];(2)18岁以上的成年男性和(或)女性;(3)首次缺血性卒中的患者;(4)住院时间≥3 d。排除标准:(1)有严重心血管疾病、慢性终末期器官衰竭、恶性肿瘤患者;(2)既往合并胃肠道疾病者;(3)合并其他神经系统疾病如:出血性脑卒中、蛛网膜下腔出血、创伤性脑损伤、抑郁症等;(4)临床资料缺失不全。依据美国国立卫生研究院卒中量表(national institutes of health stroke scale,NIHSS)评分,分为重度脑卒中患者组(NIHSS>14分)和轻中度脑卒中患者组(NIHSS≤14分)[3]。
1.2 研究方法 采集患者人口学数据包括年龄、性别、吸烟、饮酒史,高血压、糖尿病史,以及相关临床数据包括:生命体征、血常规、肝肾功、血气分析、凝血象,并基于此进行急性生理与慢性健康评分(acute physiology and chronic health evaluation II,APACHE II)。根据体格检查记录对患者每周进行格拉斯哥昏迷评分(Glasgow Coma Score,GCS)和NIHSS评分,并选取最差值记录。在患者入院后的 1 d、3 d、7 d、14 d以及28 d进行急性胃肠损伤分级(acute gastrointestinal injury,AGI)评价,并记录其最高值。根据急性脑卒中治疗分类标准(Trial of ORG 10172 in Acute Stroke Treatment,TOAST),脑卒中患者分为5个亚型:大动脉粥样硬化型、心源性栓塞型、小动脉闭塞型、其他原因和不明原因型[4]。
AGI分级依据2012年欧洲重症医学会的建议,AGI 0级:没有急性胃肠损伤;AGI Ⅰ级:存在胃肠道功能障碍和衰竭的风险,如术后第一天恶心呕吐、肠鸣音消失;AGI Ⅱ级:胃肠道功能障碍,如胃肠道出血、便秘、腹泻;AGI Ⅲ级:胃肠道功能衰竭,如大量胃潴留、持续肠麻痹、腹腔内高压;AGI Ⅳ级:胃肠道功能衰竭并伴有远隔器官功能障碍,如失血性休克、肠道缺血坏死[5]。APACHE II评分根据1985年Knaus等提出的版本,分为三部分,总分最高71分[6]。GCS评分包括睁眼、语言、肢体运动三方面,最高15分,最低3分,用于评估患者昏迷程度[7]。NIHSS评分包括意识水平、眼球运动、视野完整性、面部运动、手臂和腿部肌肉力量、感觉、协调性、语言等部分评价,各项的分数相加总分为4分,分数越高表示卒中程度越严重[8]。
1.3 统计学方法 采用SPSS26.0进行统计学分析,计量资料采用U检验,以M(Q1,Q3)表示,两组间比较采用t检验;计数资料的分析采用χ2检验;采用KM曲线评价不同急性胃肠损伤分级脑卒中患者28 d死亡率;采用多因素Logistic回归分析脑卒中患者胃肠道功能衰竭的影响因素。以P<0.05为有统计学意义。
2 结 果
2.1 一般情况 共103例急性缺血性脑卒中患者,NIHSS评分≤14分(轻中度脑卒中)组51人,NIHSS评分>14分(重度脑卒中)组52人两组患者年龄、性别、抽烟、饮酒、患高血压、糖尿病、TOAST分型情况比较(P<0.05具有统计学意义)(见表1)。

表1 两组急性缺血性脑卒中患者一般资料分析
2.2 两组预后比较 两组中位住院时间为14(11~19)d、16(7.25~30)d,急性肾功能不全发生率为11.8%,25.0%,差异无统计学意义(P>0.05)。重度脑卒中组的ICU住院天数、入院后新发感染率、血管活性药物的使用率、APACHE Ⅱ评分、死亡风险均高于轻中度脑卒中组,差异具有统计学意义(P<0.01)。两组格拉斯评分分别为15(14~15),9(7~11);死亡率分别为7.8%,30.8%,差异具有统计学意义(P<0.01)(见表2)。

表2 重度脑卒中与轻中度脑卒中组预后比较
2.3 两组急性胃肠肠损伤AGI分级情况比较 急性缺血性脑卒中患者AGI发生率约为91.3%,两组胃肠道障碍发生率无明显差别(P>0.05),重度脑卒中患者胃肠道功能障碍发生率高于轻中度患者,差异有统计学意义(P<0.05)。胃肠道症状方面,重度脑卒中患者便秘、腹泻、消化道出血发生率均高于轻中度脑卒中患者(P<0.05)(见表3)。

表3 重度脑卒中与轻中度脑卒中组胃肠道症状发生率和AGI分级
2.4 急性缺血性脑卒中患者发生胃肠道衰竭的危险因素分析 单因素Logistic回归分析显示,动态心电图时域、NIHSS评分、APACHEII评分、死亡风险与胃肠道功能衰竭的发生显著相关(P<0.05)。纳入年龄、动态心电图时域降低和NIHSS评分构建多因素Logistic回归方程,通过 Box-Tidwell 检验评估连续变量的 logit 线性假设。使用 Pearson 相关系数统计和检查自变量间的多重共线性,结果显示:NIHSS评分对脑卒中患者胃肠道功能衰竭的影响具有统计学意义(OR=1.103,95%CI1.025~1.187,P<0.05)(见表4)。
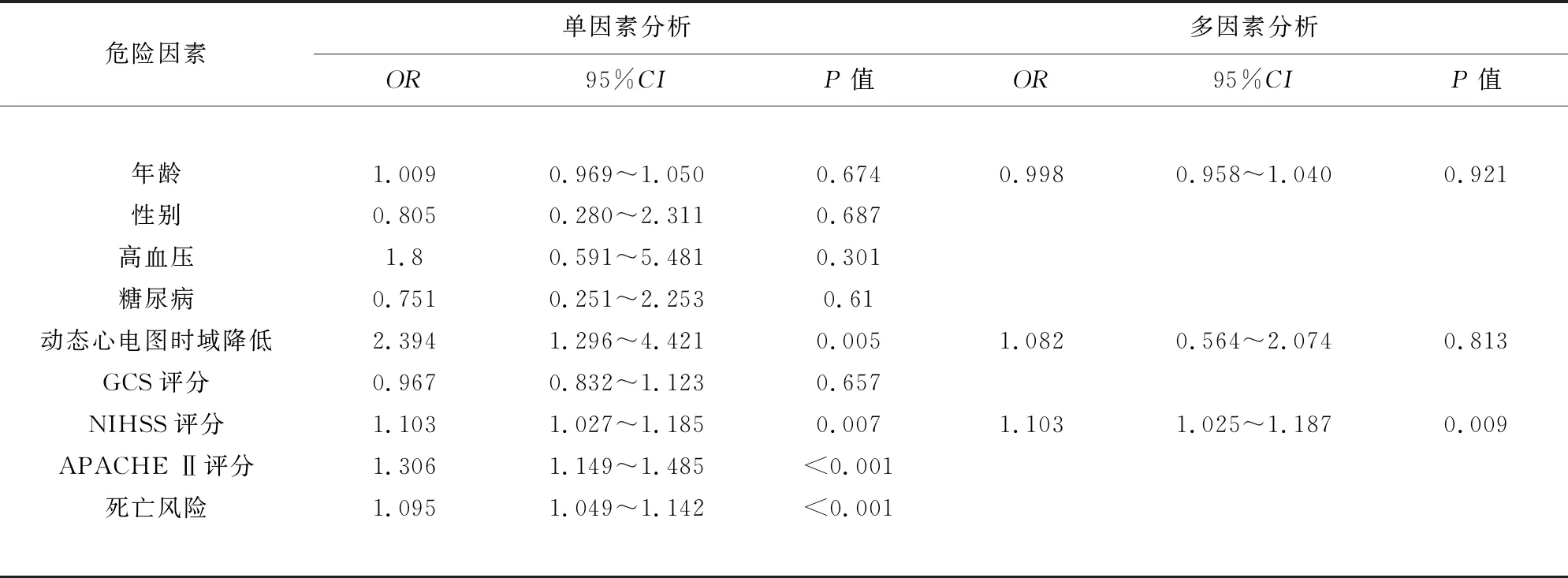
表4 急性缺血性脑卒中患者发生胃肠道衰竭的危险因素分析
2.5 生存曲线比较 图1为患有AGI的急性脑卒中患者28 d死亡率的生存曲线,胃肠道功能障碍和胃肠道功能衰竭的患者28 d死亡率分别为3.4%,76.9%(总体χ2=53.08,P<0.001),有胃肠道功能衰竭患者入院后3 d生存率明显低于无胃肠道衰竭的患者。

图1 胃肠道功能障碍(AGI Ⅰ~Ⅱ级)和胃肠道功能衰竭(AGI Ⅲ~Ⅳ级)的脑卒中患者生存分析
3 讨 论
脑卒中具有高发生率、高致残率、高死亡率、高复发率的特点,McDonald等总结近年来相关文献后发现,脑卒中后的患者常并发其他脑外器官功能不全或衰竭症状,如肺部感染、心律失常、心力衰竭、胃肠道出血、营养不耐受等。胃肠道并发症在脑卒中后较常见,且在对脑卒中患者的治疗过程中容易忽视其对预后的影响。既往研究多观察单一胃肠道症状的发生率,由于缺乏规范的分级评价标准,无法对胃肠道并发症及其影响进行综合评估。AGI分级可以根据客观的胃肠道症状评估患者胃肠道并发症的严重程度,但脑卒中患者中尚无相关研究。本研究显示,急性缺血性脑卒中后短期内并发胃肠道症状的总体发生率为91.3%,其中便秘发生率最高(87.4%),其次分别为消化道出血(44.7%)、呕吐(19.4%)和腹泻(18.5%),且发生率均与脑卒中严重程度相关,重度脑卒中(NIHSS>14分)患者发生率更高。既往研究显示,卒中后便秘的发生率为29.0%~79.0%,吞咽困难和消化道出血的发生率分别为30.0%~70.0%、1.5%~3.5%,且在重症患者中发病率更高,与本研究的结果相符[9~11]。本研究显示脑卒中患者胃肠道障碍(AGI I-II级)的发生率较胃肠道衰竭(AGI III-IV级)的发生率更高,重度和轻中度脑卒中患者胃肠道障碍的发生率没有明显统计学差异,但重度脑卒中患者胃肠道衰竭的发生率明显高于轻中度脑卒中组,这提示胃肠道并发症发生率、AGI分级水平与脑卒中严重程度存在相关性。
为进一步分析脑卒中患者胃肠道并发症发生的原因和影响因素,纳入年龄、动态心电图时域降低和NIHSS评分构建多因素logistic回归方程显示,NIHSS评分升高是胃肠道衰竭的危险因素。NIHSS评分是反映患者神经功能损伤严重程度的客观指标,即神经功能损伤越严重,AGI分级越高,发生胃肠道衰竭的可能性也越大。
脑与肠的相互影响关系被称为脑-肠轴,目前相关研究认为脑-肠间的调控涉及复杂的神经、体液调节和免疫机制,其中前额皮质、边缘、脑干结构组成的中央网络系统通过对自主神经系统进行调控,从而控制内脏运动和神经分泌功能,因此自主神经系统在肠道运动、分泌、免疫方面发挥重要的调控作用[12]。脑卒中后的自主神经功能障碍较常见,这可能是急性胃肠损伤发生的直接影响因素。动态心电图可作为一项较为可靠的非侵入性检查手段判断自主神经系统的兴奋性,其中的心率变异性(heart rate variability,HRV)是一项定性反映自主神经功能的指标,HRV降低反映自主神经系统兴奋性下降,通常提示预后不良[13]。本研究显示急性缺血性脑卒中患者HRV中时域指标降低的发生率为31.1%,其中重度脑卒中患者组动态心电图时域降低发生率高于轻中度脑卒中患者组,差异具有统计学意义,这与既往研究结果相符。但多因素logistic回归分析显示动态心电图时域降低对脑卒中患者胃肠道功能衰竭的影响不具有统计学意义(OR=1.082,95%CI0.564~2.074,P>0.05)。这一结果提示HRV时域降低反映脑卒中患者神经损伤的严重程度,但其与胃肠道衰竭发生的相关性仍不明,仍需要更大的样本量及多的研究来证实。
合并胃肠道衰竭的重症患者死亡率明显增加,而在在脑卒中患者中尚缺乏相关研究[14,15]。本研究显示胃肠道衰竭的脑卒中患者死亡率明显高于无胃肠道衰竭的脑卒中患者,这一结果提示合并胃肠道衰竭的脑卒中患者预后将更差。这可能与肠道菌群失衡,肠屏障破坏,相关肠道菌群代谢产物以及神经递质活性物质的失调、下丘脑肾上腺轴、肠神经的紊乱有关,这通常被认为是全身炎症反应和多器官功能障碍的始动因素[16,17]。
综上,急性脑卒中后胃肠道并发症发生率高,且合并胃肠道衰竭的患者死亡率升高,预后更差。临床上卒中后的胃肠道衰竭并未受到足够的重视,且缺乏有效的评价和救治措施,仍需要多中心、大样本量的研究来证实和优化。

