棘突终板角在腰椎融合术椎弓根置钉中的应用
王斌 高威 曾晗冰 安忠诚
后路切开腰椎椎体间融合术经过多年的临床应用,已经成为治疗腰椎退行性疾病的经典术式。其中椎弓根螺钉的准确植入可以为脊柱减压提供坚强的内固定,保证脊柱稳定,为椎体间融合创造条件。其中矢状面上以平行上终板方向进钉能为椎弓根螺钉提供更强的把持力,但由于置钉时无法显露上终板作为参照,术中常无法获得准确的矢状位进钉方向。而棘突由于位置表浅,在腰椎融合术中经常需要暴露,因此较多学者将其作为常用的解剖参照物[1]。本文探讨棘突终板角在腰椎融合术椎弓根置钉中的应用效果。
1 资料与方法
1.1 临床资料 选择2018年8月至2020年8月本院行开放式腰椎减压椎体间融合手术(PLIF或TLIF)治疗的腰椎退行性疾病患者102例。纳入标准:①采用开放式腰椎减压椎体间融合手术治疗的腰椎退行性疾病患者,症状典型,严重影响患者生活质量,符合影像学资料表现;②经影像学检查证实椎管狭窄,黄韧带增厚,关节突增生;③经过3个月保守治疗无法缓解,甚至出现加重;④自愿接受治疗、随访,术后随访资料完整。排除标准:①棘突畸形、融合者;②脊柱退行性侧弯畸形及旋转畸形;③有肿瘤、结核及腰椎手术病史;④凝血功能障碍,以及合并心脑血管疾病、肺及肝肾功能不全而不能耐受手术者。随机分为2组,对照组48例,男22例,女26例;年龄43~83(65.7±8.5)岁。其中单节段18例,两节段22例,三节段8例。观察组54例,男26例,女28例;年龄47~83(66.8±7.1)岁,其中单节段22例,两节段28例,三节段4例。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法 (1)观察组患者术前于PACS系统中选取腰椎侧位X片,过椎弓根中点做上终板平行线a,之后做对应椎体棘突上缘切线b,测量椎体上终板与棘突上缘的切线角度θ(棘突终板角)(见图1A)。手术行经典后路开放手术,在目标节段部位进行后路正中切口,剥离棘突旁及椎板上的肌肉,确定棘突上缘线;然后通过椎板拉钩暴露关节突及横突根部;克氏针进针点根据AO技术中的解剖标志进行确定,根据术前测量椎体上终板与棘突上缘切线的矢状面角度θ置入克氏针(见图1 B);术中C型臂X线机透视后置入椎弓根螺钉(美国史赛克公司)。对照组采用常规AO技术置入克氏针,根据术中透视及术者经验置入并调整椎弓根螺钉进钉角度。之后两组均进行全椎板(PLIF)或经椎间孔减压(TLIF),去除肥厚黄韧带及下关节突,椎管扩大并行神经根减压,去除突出的椎间盘,清理上下终板,椎间隙植入cage,植骨融合,双侧钛棒连接固定,留置引流,逐层缝合皮肤。手术由同一术者完成。

图1 A. 术前腰椎X线片测量θ角;B. 术中根据θ角,参考棘突上缘线(黑线标记)确定克氏针矢状位进针角度
1.3 观察指标 比较两组患者术中每节椎体置钉时间,术中置钉C臂机透视次数,首次置钉后螺钉与上终板成角(钉板角)(见图2),置钉准确率以及术后1个月腰痛VAS评分。置钉准确率评估根据术后腰椎CT横断面扫描,判断椎弓根螺钉与周围皮质关系:优:螺钉未穿出椎弓根;良:螺钉穿破椎弓根皮质≤2 mm;差:螺钉穿破椎弓根皮质>2 mm或螺钉头部穿出椎体侧方皮质。
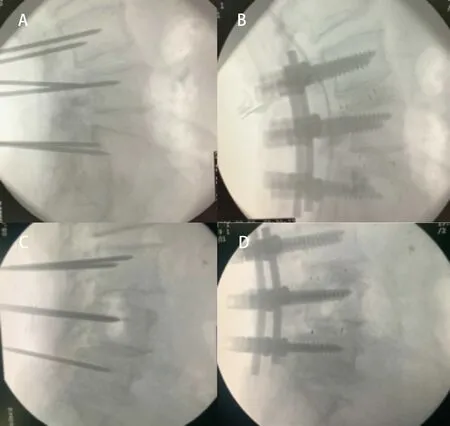
图2 A. 术前腰椎X线片测量θ角;B. 术中根据θ角,参考棘突上缘线(黑线标记)确定克氏针矢状位进针角度
1.4 统计学方法 采用SPSS 26.0软件。计量资料以(±s)表示,组间比较采用t检验;等级资料比较采用 Kruskal-Wallis秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者置钉时间及透视次数比较 见表1。
表1 两组患者置钉时间及透视次数比较(±s)
表1 两组患者置钉时间及透视次数比较(±s)
组别 n 置钉时间(min) 透视次数(次)对照组 48 31.02±6.35 4.75±1.42观察组 54 28.13±5.50 4.22±1.04 t值 2.446 2.117 P值 0.016 0.034
2.2 椎弓根螺钉与周围皮质关系 见表2。

表2 椎弓根螺钉与周围皮质关系(n)
2.3 两组患者首次置钉钉板角及术后1个月腰痛VAS评分比较 见表3。
表3 两组患者首钉板角及VAS评分比较(±s)

表3 两组患者首钉板角及VAS评分比较(±s)
组别 n 钉板角(°) VAS评分(分)对照组 48 7.20±2.61 2.52±1.05观察组 54 5.63±2.45 2.41±1.09 t值 2.390 0.533 P值 0.020 0.595
3 讨论
椎弓根螺钉置钉技术目前是作为脊柱外科手术中最常见的内固定方式,其不同进钉角度对脊柱的稳定性产生重要的影响。为提高椎弓根置钉准确性,较多医院相继开展实时三维导航、手术机器人等方法进行辅助术中置钉[2],但临床医师主要还是依靠经验徒手置钉,国外有学者报道徒手置钉单节段螺钉穿出率达到21.43%[3]。国内学者提出可以通过术前X线片测量定位椎弓根进钉点,从而增加螺钉置入准确性[4]。然而较多医师徒手置钉时仅关注外展角,避免突破椎弓根内壁损伤脊髓及神经,却忽视矢状面进钉的头尾倾角度。脊柱内固定矢状面的失衡易造成腰椎邻近节段退变[5]。经典的椎弓根置钉技术[6],要求椎弓根螺钉置钉在矢状面上应与终板平行置入,这样才能得到合适的钉杆角,达到最大力学承载。有学者通过CT三维数据重建和逆向工程技术处理,得到椎体70%和90%深度的椎弓根钉道与脊柱矢状面夹角分别为7°~22°和16°~33°[7]。然而,因为缺少参照物,临床要想达到合适的矢状面进钉角度,常需要反复多次透视,且多次调整进钉方向,对于骨质疏松的老年腰椎退行性疾病患者,增加手术时间及螺钉松动的风险。且螺钉进钉方向不准确,可能造成椎体终板损伤,使cage移位、沉降的风险增加[8]。
棘突靠近皮肤,且远离椎管和神经根等脆弱部分,易于体表投影定位能减少神经损伤的几率。崔新刚等[9]等发现棘突根部能作为椎弓根定位的参照,并在尸体解剖发现,从T10~L5,棘突根部上缘到椎弓根上缘距离逐渐减小。有学者将其作为椎弓根螺钉置钉时倾斜角度的参考[10]。陈卫东等[11]和马健等[12]在胸腰椎内固定术中以棘突连线确定矢状面进钉角度。王铁铸等[13]研究显示,在侧位X线片上,棘突中点连线做一条中垂线刚好位于椎弓根的中上1/3,此线是最佳进钉位点,并将其应用在腰椎融合术中。但由于术前测量棘突连线为仰卧位,而术中手术为俯卧位,相邻两棘突连线可因患者体位变化而产生误差,因此该方法有局限性。
综上,术前X线片测量棘突终板角,可以为椎弓根置钉提供个体化置钉方案,提高徒手置钉准确率,缩短术中置钉及调钉时间。作者还发现观察组较多置钉均可以一次完成,明显减少透视时间,且X线片证实有着更加优异的钉板角。且研究测量棘突与其相应椎体的上终板角度相对固定,并不会随体位变化而变化,因此参照误差更小。另外对于经验不足的术者,术中准确判定棘突上缘切线存在一定难度,作者认为在术中剥离两侧肌肉时,严格遵循对棘突侧缘及椎板行骨膜下剥离,完整暴露椎板后确认椎板与棘突根部的延伸处,必要时可用18G针头横向刺探棘突上缘线。
——壮肾

