老年2型糖尿病患者双重任务行走步态特征与跌倒风险的相关性
张炜,张晓颖,王丽娜,林萍,屈小伶,李媛媛
首都医科大学附属北京友谊医院医疗保健中心内科/老年医学科,北京 100050
2型糖尿病(T2DM)是以高血糖为主要特征的内分泌代谢性疾病,发病率呈升高趋势[1-2]。T2DM在老年群体中更为常见,由于血管病变、下肢感觉障碍、周围神经病变及足部病变等因素,老年患者更易出现移动及平衡障碍,从而增加跌倒风险[3]。准确评估老年T2DM患者跌倒风险是预防跌倒的关键,既往研究显示步态异常是引起老年患者跌倒的重要因素[4]。双重任务行走是患者在正常行走的过程中执行额外需求的注意力任务,能有效评估老年患者的移动功能[5]。本研究采用便携式步态分析仪测量老年T2DM患者的步态特征,分析与跌倒风险的关系。
1 对象与方法
1.1 研究对象 采用便利抽样法,选取2020年6月至2021年6月首都医科大学附属北京友谊医院的160例老年T2DM住院患者作为研究对象。纳入标准:(1)符合《中国2型糖尿病防治指南(2017年版)》[6]中诊断标准;(2)年龄≥60岁;(3)思维正常,具备基本表达及交流能力,能配合完成量表调查;(4)能安全行走至少30 m;(5)无严重肌肉骨骼及心肺疾病;(6)患者签署知情同意书;(7)临床资料完整。排除标准:(1)合并创伤、关节置换、偏瘫等引起的下肢行走不对称者;(2)合并精神、认知功能严重障碍者;(3)合并急性感染、糖尿病酮症酸中毒等严重并发症者;(4)其他重要脏器严重损伤者。本研究实际有效调查160例,其中年龄60~87(70.5±5.0)岁;男性87例,女性73例;体重指数(BMI)20.07~25.89(23.14±1.52)kg/m2;文化程度:初中及以下64例,高中及中专41例,大专及以上55例;婚姻状况:已婚146例,离异6例,未婚1例,丧偶7例;病程5~18(10.59±3.06)年;居住情况:独居23例,非独居137例;合并慢性病种类2~7(3.81±1.22)种;用药种类2~8(5.02±1.69)种。本研究方案经首都医科大学附属北京友谊医院生命伦理委员会批准(编号:2019-P2-221-01)。
1.2 研究方法
1.2.1 一般资料调查 研究者自行设计一般资料调查量表,包括年龄、性别、BMI、文化程度、婚姻状况、病程、居住情况、合并慢性病数量、用药种类等。
1.2.2 步态测量 采用美国MiniSun公司生产的IDEEAⅢ型便携式步态分析仪进行测量。测量开始前,为患者讲解双重任务行走的概念和检测方式,并指导患者佩戴便携式步态分析仪,将数据处理存储单元固定于患者腰部,加速传感器固定于胸锁关节连线中点下4 cm处、两侧大腿前面中间位置、两侧足底第四跖趾关节近端1 cm处。测试开始后,指导患者以平常走路的速度平地直线行走12 m,确保患者适应仪器并检测仪器功能情况,随后再次重复上述步骤,同时执行100-2的递减运算,直到终点。考虑测试前后加减速对测试结果的影响,为减少误差,剔除测试前后1 m步态数据。
1.2.3 跌倒风险评估 采用Morse跌倒风险评估量表[7]评估跌倒风险,该量表由静脉输液、疾病诊断、认知状态、行走辅助、步态及跌倒记录等6个项目组成,总分125分,分值越高表明跌倒风险越高,其中0~24分为低风险,25~45分为中风险,>45分为高风险。Morse跌倒风险评估量表具有良好的信效度,Cronbachα系数为0.86。
1.3 质量控制 本研究所有数据资料均由3名调查员进行测量、评估及录入,所有调查员均接受统一培训并通过考核。数据由1名调查员录入,另外2名调查员进行核对,确保数据录入无误。

2 结果
2.1 老年T2DM患者跌倒风险情况 本研究160例老年T2DM患者中,低跌倒风险患者39例(24.38%),中风险患者96例(60.00%),高风险患者25例(15.62%)。见表1。
2.2 不同跌倒风险患者双重任务行走步态特征比较 高风险组步长、步频、步速均低于中风险组及低风险组(P<0.05),跨步时间、跨步时间变异性均高于中风险组及低风险组(P<0.05)。中风险组步长、步频、步速均低于低风险组,跨步时间、跨步时间变异性均高于低风险组(P<0.05)。见表2。
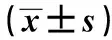
表2 不同跌倒风险患者双重任务行走步态特征比较
2.3 老年T2DM患者双重任务行走步态特征与跌倒风险的相关性 Spearman相关性分析结果显示,步长、步频、步速均与老年T2DM患者跌倒风险呈负相关,跨步时间、跨步时间变异性均与老年T2DM患者跌倒风险呈正相关(P<0.05)。见表3。
3 讨论
随着居民饮食习惯改变及社会老龄化加剧,我国老年T2DM患者数不断增加,T2DM已成为威胁居民生理及心理健康的重大疾病[8]。T2DM并发症随着病程的增加而逐渐加重,有报道[9]认为,T2DM并发症会影响患者平衡能力,增加跌倒发生率,从而影响生活质量及生命安全。老年T2DM患者的身体机能明显降低,器官功能发生退化,导致中枢神经系统控制能力、协调能力及反应能力减弱,本体感知及前庭功能减退,从而引起平衡功能损伤,造成步态不稳,增加跌倒风险[10]。本研究结果显示,160例老年T2DM患者中39例低跌倒风险、96例中风险、25例高风险,存在跌倒风险占比约75.62%,与既往研究[11]结果相符,提示多数老年T2DM患者存在跌倒风险。分析原因为:高血糖、胰岛素抵抗及脂肪堆积等因素会导致T2DM患者肌肉萎缩,腿部肌肉力量减弱,引起跌倒。随病程进展易出现糖尿病周围神经病变,引起肢体麻木、疼痛、步态不稳及感觉异常等症状,导致跌倒风险增加[12]。此外,老年T2DM病情进展至晚期还会引起视网膜病变,造成视力损伤、视物模糊,从而增加跌倒风险。
机体在正常行走时需要通过内部各系统的相互作用,从而制定最佳路线策略[13]。老年T2DM患者在双重任务行走过程中会转移对行走的注意力,加之疾病自身作用、药物不良反应及感觉功能损伤等因素综合作用,更容易出现步态紊乱,造成跌倒[14-15]。本研究结果显示,步频、步长、步速高风险组患者的跨步时间、跨步时间变异性均高于中风险组及低风险组,提示高跌倒风险老年T2DM患者双重任务行走时步态稳定性更差。老年T2DM患者在血管病变、持续高血糖状态、视网膜病变等因素作用下造成认知功能降低、感觉及平衡功能损伤,导致患者在双重任务行走时跌倒风险增加。部分老年T2DM患者由于跌倒风险较高会有意识控制自身活动,避免跌倒,虽能在短时间内预防跌倒,但长期限制自身活动会造成下肢肌肉萎缩、活动能力降低,从而影响机体对姿势的控制能力,造成步态异常。Spearman相关性分析结果显示,步长、步频、步速均与老年T2DM患者跌倒风险呈负相关,跨步时间、跨步时间变异性均与老年T2DM患者跌倒风险呈正相关,也证实了高跌倒风险老年T2DM患者在进行双重任务行走时步态性能更差。
综上所述,多数老年T2DM患者存在跌倒风险,高跌倒风险患者双重任务行走时步态性能更差,临床需重视老年T2DM患者的步态评估,以预防跌倒。本研究仍存在一定不足:为横断面调查,对跌倒风险及双重任务行走步态特征间的因果关系不明确,且纳入样本均来自同一中心,样本量较少,后续需开展多中心、大规模、前瞻性的研究以证实本研究结果。

