基于18F-PSMA-1007 PET/CT及临床病理因素预测前列腺癌转移的诊断价值
李艳梅,李艳,陈健,杨鹏飞,董思颖,李娟
前列腺癌(prostate cancer,PCa)是男性最常见和最致命的癌症之一[1],文献报道发生转移的PCa患者5年生存率约为31%,而PCa的生物学行为在很大程度上存在异质性,直接影响预后和治疗方案[2]。因此早期准确地区分出高危转移风险PCa患者,对临床制定治疗决策、改善患者生存期等具有重要的意义。基于前列腺特异性膜抗原(PSMA)PET/CT显像在PCa诊断、分期、预后及复发监测方面显示出巨大的希望[3,4]。本研究拟分析18F-PSMA-1007 PET/CT半定量参数及PCa临床病理特征,评估18F-PSMA-1007 PET/CT半定量参数联合临床病理因素在原发性PCa转移预测中的价值。
材料与方法
1.研究对象
回顾性分析2020年1月-2022年2月在本院就诊且行18F-PSMA-1007 PET/CT检查的185例PCa患者的病例资料。入选标准:①所有患者均具有完整的资料;②均行经直肠前列腺活检术或接受根治性前列腺切除术获得病理结果。排除标准:①合并其他恶性肿瘤;②总前列腺特异抗原(TPSA)、病理穿刺及18F-PSMA-1007 PET/CT检查之间时间超过1个月;③严重肝肾功能受损者;④PET/CT显像前经过治疗的;⑤前列腺癌原发病灶不摄取PSMA的患者。经过筛选最终纳入70例患者。本研究所有程序均符合赫尔辛基宣言,获得了医院伦理委员会的批准(伦理批准号2020-083,2020-876)。所有研究对象均自愿参与研究,并签署了知情同意书。
2.检查方法
采用GE Discovery VCT PET-CT(64排CT)扫描仪,设备质量控制合格。由陕西正泽生物技术有限公司PET-IFB-X5 自动合成模块合成18F-PSMA-1007,高效液相色谱法测定18F-PSMA-1007放化纯度,放化纯度≥95%。18F-PSMA-1007注射剂量为4.0 MBq/kg。注射后60~90 min行全身扫描,先行螺旋CT扫描,扫描范围为颅顶至股骨中段,扫描参数:管电压140 kV,管电流150 mA,螺距0.875,层厚3.75 mm,矩阵512×512。在同一扫描范围内进行PET扫描,采用三维模式,矩阵128×128,每个床位采集2.5 min,共采集6~7个床位。利用CT扫描数据对PET图像进行衰减矫正,然后进行图像重建和融合。
3.图像分析
采用双盲法进行图像分析。由2位具有高级专业技术职称、诊断经验丰富核医学科医师对18F-PSMA-1007 PET/CT图像进行分析,若两位医师意见不一致时经共同讨论以达成一致诊断意见。视觉分析前列腺内局部摄取高于周围前列腺组织的病灶,在轴位层面上勾画圆形感兴趣区(ROI),用固定阈值法40%最大标准化摄取值(maximum standard uptake value,SUVmax)勾画前列腺内阳性病灶,记录病灶内SUVmax和平均标准化摄取值(mean standard uptake value,SUVmean)。
淋巴结转移标准:18F-PSMA-1007 PET/CT图像中,除唾液腺、肝脏、胆囊、前列腺、肾脏、小肠等可见生理性摄取的部位外,将其他部位出现局部放射性异常摄取的浓聚灶判定为阳性(即肿瘤),但排除已知假阳性淋巴结摄取(腋窝、纵隔、腹股沟淋巴结),并记录淋巴结转移个数,记录病灶内SUVmax和SUVmean。骨转移标准:局部骨骼摄取PSMA增高的病灶,排除已知骨折、退行性变或其它良性骨病[5]。所有病例通过手术切除、穿刺活检的组织病理结果或临床随访资料进行验证,难以获得组织病理的病灶(如骨转移、 远处器官转移)则通过同期影像学以及临床随访综合评估进行验证。
4.统计学处理
采用SPSS 19.0软件对数据进行分析。对患者临床及影像学资料行描述性分析。符合正态分布的计量资料以均数±标准差表示,采用独立样本t检验进行组间比较,不符合正态分布者以中位数(四分位间距)表示,应用Mann-WhitneyU检验进行组间比较。计数资料以例数表示,采用卡方检验分析转移组和未转移组TPSA、国际泌尿病理协会(International Association of Urological Pathology,ISUP)分组间的差异,将这些参数进行单因素分析,将P<0.05的因素纳入二元Logistic回归分析,建立模型。采用受试者操作特征(receiver operating characteristic,ROC)曲线分析其预测效能,应用MedCalc比较单独TPSA、ISUP、SUVmax、SUVmean和预测模型曲线下面积(area under curve,AUC)间的差异。以P<0.05认为差异有统计学意义。
结 果
1.PCa患者一般资料
本研究最终纳入70例患者,中位年龄70岁(50~87岁),68例患者为前列腺腺泡癌,1例前列腺印戒细胞癌,1例导管内癌。TPSA中位数37.235 ng/mL(5.42~100.0 ng/mL),其中65.7%(46/70)≥20 ng/mL。ISUP分组(1~5组)中,50.0%(35/70)ISUP分组为1~3组,50.0%(35/70)ISUP分组为4~5组。25例PCa未发生转移,45例PCa发生转移,其中淋巴结转移57.1%(40/70),骨转移48.6%(34/70),4.3%(3/70)发生内脏转移,均为肺转移。
2.PCa患者转移组和非转移组临床及病理资料比较
将PCa患者分为转移组和非转移组,采用单因素分析比较转移组和非转移组PCa患者的各项基本临床资料和病理特征。结果显示,转移组ISUP分组评分明显高于非转移组,差异有统计学意义(χ2=14.737,P<0.001)。转移组TPSA水平明显高于非转移组,差异具有统计学意义(χ2=15.240,P<0.001)。两组间年龄差异无统计学意义(t=0.227,P=0.821),见表1。
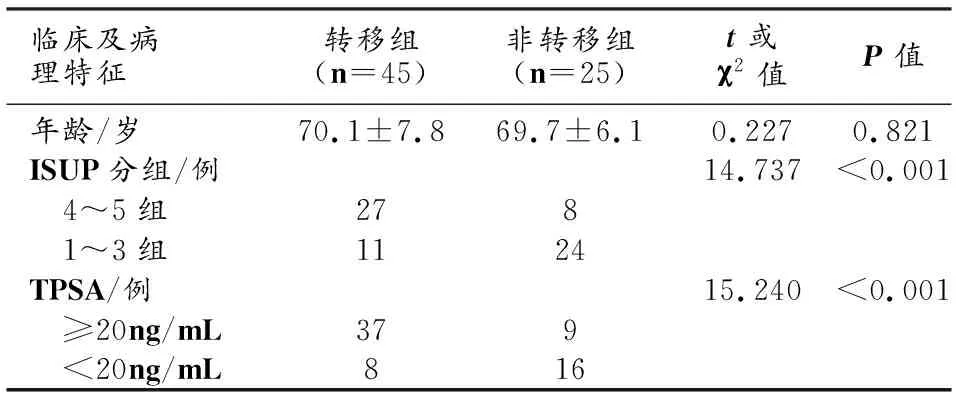
表1 PCa患者转移组及非转移组临床及病理特征比较
3.PCa患者转移组和非转移组18F-PSMA-1007 PET/CT半定量参数的单因素比较结果
70例PCa患者,18F-PSMA-1007 PET/CT共发现159个病灶,包括70个原发前列腺病灶和89处转移灶。所有病例前列腺原发病灶均表现为PSMA高摄取。 经单因素分析显示,PCa转移组前列腺癌原发病灶SUVmax(t=5.972,P<0.001)和SUVmean(t=4.131,P<0.001)均高于非转移组,差异均有统计学意义(表2)。

表2 PCa患者转移组和非转移组前列腺原发病灶摄取值比较
4.二元Logistic回归分析结果
以是否发生转移为因变量,将单因素分析后P<0.05的18F-PSMA-1007 PET/CT半定量参数包括SUVmax、SUVmean及临床病理特征ISUP、TPSA进行二元Logistic回归分析,结果显示,这4个因素均进入预测模型,SUVmax、SUVmean、TPSA和ISUP值越高将会增强PCa转移的风险,提示SUVmax、SUVmean、TPSA和ISUP都是PCa转移的独立预测因子,对PCa转移最有预测价值的特征是SUVmax,OR值为3.008(95% CI 1.584~5.710,P=0.001);其次是SUVmean,OR值为0.273(95%CI 0.116~0.645,P=0.003);TPSA的OR值为0.148(95%CI 0.026~0.787,P=0.025);ISUP分组的OR值为0.156(95%CI 0.026~0.918,P=0.040)。
5.单独SUVmax、SUVmean、TPSA、ISUP和预测模型ROC曲线比较
采用ROC曲线进一步分析上述独立预测因素SUVmax、SUVmean、TPSA、ISUP和预测模型判断PCa转移的准确性,结果显示SUVmax、SUVmean、TPSA、ISUP的AUC分别为0.848、0.811、0.806、0.749,最佳诊断阈值SUVmax≥13.935、SUVmean≥6.950、TPSA≥22.900 ng/mL、ISUP≥3分。基于18F-PSMA-1007 PET/CT SUVmax、SUVmean、TPSA、ISUP的联合预测模型AUC为0.942,预测模型的准确性高于单独SUVmax、SUVmean、TPSA和ISUP,见表3和图1,PCa典型图像见图2。

图1 各独立参数SUVmax、SUVmean、TPSA、ISUP和预测模型判断PCa转移的ROC曲线。

高,SUVmax为16.7;c)右侧髂血管旁转移淋巴结,PSMA表达增高,SUVmax为8.6;d)(前列腺)镜下见瘤细胞呈不规则腺管状或融合筛状排列,细胞胞浆丰富淡然,可见小核仁(HE,×100),GS(5+4)=9分,ISUP 5组;e)PSMA表达的免疫组化图:34βE12(基底细胞+),P504S(癌细胞+),P40(基底细胞+)(非生物素监测系统Envision法,×200)。

表3 单独SUVmax、SUVmean、TPSA、ISUP和预测模型ROC曲线分析结果
进一步采用MedCalc软件对单独SUVmax、SUVmean、TPSA、ISUP和预测模型AUC进行比较,结果发现预测模型的AUC和单独SUVmax、SUVmean、TPSA、ISUP的AUC差异均具有统计学意义,Z值分别为2.014(95% CI 0.003~0.187)、2.368(95% CI 0.023~0.240)、2.733(95% CI 0.039~0.234)、3.389(95% CI 0.082~0.305),P值分别为0.044、0.018、0.006、0.001。
讨 论
PCa治疗前准确分期对患者治疗方案的选择及预后有极为重要意义。TPSA可作为前列腺癌危险分层和预测远处转移的指标,但可能会导致大量不必要前列腺穿刺活检[6]。MRI提高了前列腺癌检测、分期的能力,但仍会遗漏高达20%的临床显著癌症,且对淋巴结转移检测的敏感度低,特异度也有限[7]。
前列腺特异性膜抗原(PSMA)是一种II型跨膜蛋白,在PCa细胞中高表达,在癌症晚期和抗雄性激素治疗的癌细胞中的表达更高,是一种新型PCa生物靶标[8]。研究表明前列腺癌PSMA PET初始分期比CT检测到更多的淋巴结和远处转移,并导致>20%的患者改变治疗方案[9]。18F- PSMA -1007是近年来研发的一种新型放射性药物,与其它PSMA PET/CT示踪剂比较,具有半衰期长,产量高,不经泌尿系统排泄等优点,为PCa的原发病灶及转移灶的评价提供了更有利的特征[10]。因此本项目分析了18F-PSMA-1007 PET/CT半定量参数结合临床病理因素预测PCa转移的能力。
本研究根据美国国家综合癌症网络(National Comprehensive Cancer Network,NCCN)指南推荐,TPSA≥20 ng/mL或ISUP≥4分为转移高风险组进行分组,结果显示PCa转移组TPSA水平、ISUP分组均高于未发生转移组,即治疗前ISUP和TPSA值越高越容易发生转移。陈博等[11]研究发现TPSA为大于49 ng/mL、ISUP>4分骨转移风险明显增大,也有研究表明当TPSA>100 ng/mL时,骨转移的风险高达41.4%~79.9%[12]。而且ISUP评分越高,组织分化程度降低,癌细胞的侵袭力越强,越可能远处转移。以上研究均表明TPSA越高,ISUP评分越高,发生转移的风险越大。美国泌尿外科协会(AUA)和欧洲泌尿外科协会(EAU)指南指出, TPSA>20 ng/mL和/或Gleason评分≥8远处转移的概率和死亡率将显著增加。
多项研究表明68Ga-PSMA PET/CT对原发性PCa转移的检测优于传统影像学方法,并认为治疗前TPSA水平和ISUP评分与PSMA摄取有关[13]。本研究结果显示18F-PSMA-1007 PET/CT前列腺内SUVmax、SUVmean转移组均高于未转移组,差异有统计学意义,进一步证实PSMA在低分化、进展期、转移的PCa中高表达,可准确地反映出肿瘤异质性和肿瘤负荷(图2)。
二元Logistic回归分析显示,SUVmax、SUVmean、TPSA、ISUP都是PCa转移的独立预测因子,OR值分别为3.008、0.273、0.148和0.156(P均<0.05),SUVmax的OR值最大,与SUVmean、TPSA、ISUP比较,SUVmax预测PCa转移的能力最强,因此SUVmax可作为原发性PCa远处转移风险预测的“影像学生物标志物”。
本研究进一步验证了预测模型和单独SUVmax、SUVmean、TPSA、ISUP诊断PCa转移的准确性,基于SUVmax、SUVmean、TPSA和ISUP为特征的回归模型,对PCa转移预测的准确性最高,敏感度达80.0%,特异度为92.0%,与单独SUVmean、TPSA和ISUP的敏感性相比,虽略低(相差最大6.7%),但其特异度却远远高于SUVmax、SUVmean、TPSA和ISUP。预测模型AUC最高为0.942,其AUC和单独SUVmax、SUVmean、TPSA和ISUP的AUC比较,差异均具有统计学意义,提示该预测模型对PCa转移具有最强的预测能力。Stefan等[14]研究了68Ga-PSMA-11 PET/CT SUVmax联合初始TPSA、世界卫生组织分级(5级)和D'Amico分级标准建立PCa转移的预测模型,该模型AUC为0.69,SUVmax最佳诊断阈值为11.9,也表明PSMA PET/CT联合临床及病理因素对PCa转移有一定的预测价值。本研究单独SUVmax、SUVmean、TPSA和ISUP最佳诊断阈值分别为13.935、6.950、22.900 ng/mL和ISUP≥3分,分析本研究预测模型AUC和SUVmax诊断阈值高的原因,可能在于不同PSMA显像剂间存在一定差异,而且有研究表明,18F-PSMA前列腺内SUVmax普遍高于68Ga-PSMA[15],其次Stefan等[14]研究中共纳入335例患者,其中TPSA<20 ng/mL,约占70.7%(237/335),而本研究中65.7%(46/70)≥20 ng/mL。Wang等[16]用18F-PSMA-1007 PET/CT SUVmax、Gleason评分和TPSA建立预测转移回归模型,SUVmax最佳诊断阈值为13.76,与本研究结果相似。之前多项研究表明SUVmax与PCa患者原发肿瘤中TPSA水平存在一定的正相关关系,即TPSA越高,ISUP评分越高,SUVmax也会越高[17-19]。
本研究不足之处在于入组病例数较少,对研究结果可能造成一定偏倚。另外在对转移性病变诊断中缺少相应的病理证据。其次本研究未纳入PCa患者不表达PSMA情况,即PCa病灶PSMA低摄取或无摄取情况,对这部分患者该模型会低估转移能力。但文献报道仅有5%~10%PCa患者不表达或低表达PSMA[20]。
综上所述,18F-PSMA-1007 PET/CT SUVmax、SUVmean、TPSA和ISUP是PCa转移的独立预测因子,基于18F-PSMA-1007 PET/CT SUVmax、SUVmean、TPSA和ISUP为特征的回归模型可准确地判断PCa发生转移的风险,为临床基于个体情况预测PCa转移发生概率提供理论依据。

