支架辅助栓塞与开颅夹闭救治颅内动脉瘤破裂的对比研究*
王家雄,丁江波,宗希涛,刘倩绫,林 驰,李 梅
(云南省滇南中心医院/红河州第一人民医院神经外科,云南 蒙自 661100)
颅内动脉瘤(intracranial aneurysm,IA)是神经外科的常见疾病之一,其破裂引起的蛛网膜下腔出血(subarachnoid hemorrhage,SAH)具有较高的致死率和致残率,破裂性动脉瘤易再发破裂出血,需要适时给予外科干预[1]。颅内动脉瘤的传统治疗方法是开颅夹闭手术,随着脑血管介入治疗技术的进步,介入栓塞逐渐成为了颅内动脉瘤治疗的主要术式,但2种术式在不同场景中的适用性、治疗效果和患者远期收益均存在明显差异[2],需要根据患者的个体情况、动脉瘤的形态学特征、术者技术经验及患者经济承受能力来进行综合决策[3]。支架辅助栓塞技术提高了动脉瘤介入治疗的闭塞率,为宽颈动脉瘤血管内治疗的广泛应用提供了可能[4],但破裂性动脉瘤急性期存在再发出血、脑积水、严重脑肿胀等并发症隐患,可能需要二次外科干预,进行支架辅助栓塞术后严格的抗血小板治疗存在一定风险。目前,针对支架辅助栓塞与开颅夹闭在破裂颅内动脉瘤中的应用效果仍缺乏统一的共识,本文采用回顾性研究的方法针对近9年来采用上述2种手术方法治疗的185例破裂颅内动脉瘤患者的疗效和预后情况进行了对比分析,旨在为合理制订临床决策提供参考,现报道如下。
1 资料与方法
1.1 一般资料
连续纳入2012年8月-2021年3月在云南省滇南中心医院神经外科行手术治疗的185例破裂性颅内动脉患者,其中,男性86例,女性99例,年龄11~81岁,中位年龄为52岁,破裂至手术天数为0~7 d,动脉瘤最大径为1~22mm,动脉瘤颈宽为0.8~22mm,术前格拉斯哥昏迷评分(Glasgow coma scale,GCS)评分为4~15分、术前改良Rankin量表(Modified Rankin Scale,MRS)评分为1~5分、Barthel指数(Barthel Index,BI)为0~100分,HH分级(Hunt-Hess,HH)分级为1级41例、2级43例、3级70例、4级31例,多发动脉瘤患者15例。根据手术方法分为介入组(采用支架辅助栓塞术,123例)与开颅组(采用开颅夹闭术,62例),对2组患者的临床疗效及预后情况进行回顾性分析。
纳入标准:(1)蛛网膜下腔出血,可合并脑内血肿或脑室出血;(2)经CTA或DSA确诊动脉瘤破裂出血,并于同一医院行手术治疗。排除标准:(1)合并其它颅内占位病变、原发性颅内感染及感染性动脉瘤;(2)既往有神经系统疾病史;(3)合并其它急危重症;(4)预计生存期短于3个月的患者。本研究获红河州第一人民医院伦理委员会论证批准。
1.2 观察指标
1.2.1 临床特征
通过查阅病历获取患者的年龄、性别、术前H-H分级、破裂至手术天数、动脉瘤部位、形态参数及手术方法。参照颅内动脉瘤影像学判读专家共识[5]的方法测量动脉瘤形态参数。
1.2.2 疗效指标
对2组患者术前及出院时的GCS评分、MRS评分、BI评分进行比较。
1.2.3 预后指标
术后3个月进行影像学复查,术后3~6个月随访获取GCS评分、MRS评分、BI评分。
1.3 统计方法
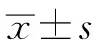
2 结果
2.1 2组患者临床特征的比较
2组患者术前H-H分级均为1~4级,均因突发头痛、恶心呕吐及意识障碍等SAH表现就医并确诊,部分患者伴有不同程度肢体瘫痪、脑神经麻痹、癫痫发作等症状。开颅组术前H-H分级为4级的患者占比较高,介入组术前H-H分级为1级~2级的占比较高,GCS评分及BI评分开颅组低于介入组,差异有统计学意义(P<0.05),2组患者其它临床特征均无统计学差异(P>0.05),见表1。

表1 2组患者临床特征的比较
2.2 2组患者短期疗效的比较
2组患者出院时GCS评分、MRS评分、BI评分较术前均明显改善,组内差异均有统计学意义(P<0.05),但2组患者在住院期间上述评分组间差异均无统计学意义(P>0.05),见表2、表3。

表2 2组患者术前与出院GCS评分、MRS评分、BI评分的组内比较

表3 2组患者出院GCS评分、MRS评分、BI评分及院内差值的比较[M(Q1,Q3),分]
2.3 2组患者预后的比较
开颅组中有20例(32.26%)进行了影像学复查,无复发病例,介入组中有61例(49.59%)进行了影像学复查,复发3例,复发率为4.92%。2组中影像学复查患者的复发率无统计学差异(Fisher确切概率法,P=0.571)。开颅组中45例患者(72.58%)及介入组中98例患者(79.67%)完成了随访,2组完成随访的患者出院GCS评分、MRS评分、BI评分均较术前改善,随访时MRS评分、BI评分均较出院时改善,组内差异均有统计学意义(P<0.05),但随访时GCS评分与出院GCS评分的组内差异均无统计学意义(P>0.05),见表4。2组患者在住院期间及出院随访期间GCS评分、MRS评分、BI评分改善幅度的组间差异均无统计学意义(P>0.05),见表5。

表4 2组患者术前、出院及随访GCS评分、MRS评分、BI评分的组内比较

表5 2组患者术前、出院及随访GCS评分、MRS评分、BI评分的组间比较[M(Q1,Q3),分]
3 讨论
通过本研究结果可见,在破裂颅内宽颈动脉瘤的治疗中,开颅夹闭术与支架辅助栓塞术均可达到改善患者意识状态、神经功能和自理能力的效果,但二者在手术至出院期间的近期疗效差异不明显,在术后复发率和随访期神经功能、自理能力改善等预后方面的差异也不明显。近年来的研究[6]结果显示,破裂动脉瘤介入术后闭塞率低于开颅夹闭术,但在采用支架辅助栓塞治疗后,动脉瘤完全闭塞率、动脉瘤再通率及载瘤血管狭窄率与夹闭术基本相当。在本研究中没有观察到动脉瘤破裂出血急性期支架置入后抗血小板治疗所带来的风险使得支架辅助栓塞术的整体疗效劣于开颅夹闭术。有观点认为大脑中动脉瘤因位置较表浅,破裂后常形成血肿,更加适合开颅手术[7]。但一些针对大脑中动脉破裂动脉瘤的研究显示开颅夹闭术与支架辅助栓塞术的疗效基本相当,且支架辅助栓塞术后脑梗死、术后感染等并发症发生率更低[8,9]。总体来说,针对急性期破裂性动脉瘤采用支架辅助栓塞术,相对于单纯弹簧圈栓塞填塞率更高、神经功能缺损程度更轻[10],相对于开颅夹闭术,术后并发症少,且对患者血管内皮功能影响较小[11],仅对于特定年龄和较大动脉瘤患者,应警惕围手术期并发症及术后复发风险[12]。
不论是开颅夹闭术还是介入栓塞手术,患者的年龄、高血压情况、动脉瘤形态、是否形成占位血肿、术前H-H分级、术前Fisher分级、手术时机等因素均可对患者术后神经功能产生影响,从远期预后的影响来看,介入栓塞术尚未能完全超越甚至取代开颅夹闭术[13,14],仍需要根据实际情况合理选择手术方式。一般而言,与开颅夹闭术比较,支架辅助栓塞具有手术副损伤小,手术操作过程相对简单快捷,患者更易承受,术后恢复更快的优势。因此,在无禁忌的情况下,尤其高龄及全身状况差的患者应优先考虑采用支架辅助栓塞方式进行治疗。对于出血形成较大血肿有明显占位效应需手术减压的患者、动脉瘤本身具有占位效应压迫视神经等重要结构需手术减压的患者、动脉瘤累及脉络膜前动脉等重要血管介入手术难于保证其通畅性的患者、有活动性溃疡等抗血小板禁忌症的患者等特殊情况仍需考虑开颅夹闭术。
综上所述,在急性颅内动脉瘤破裂救治中,支架辅助栓塞治疗效果确切,与常规开颅夹闭术相比短期疗效和随访预后相当,但对特定患者,支架辅助栓塞术仍存在一定局限性,应依据患者具体情况合理选择术式。

